ПОДНОГТЕВОЙ ЭКЗОСТОЗ
Автор статьи травматолог - ортопед (хирург - подолог)
Азарова Евгения Сергеевна
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Используя наш сайт, вы даете согласие на обработку файлов cookie и пользовательских данных, выражаете согласие с политикой обработки персональных данных и политикой в области авторских и смежных прав. Если вы не хотите, чтобы ваши данные обрабатывались или вы не согласны с вышеперечисленными условиями, пожалуйста покиньте сайт.
ПОДНОГТЕВОЙ ЭКЗОСТОЗ
Что такое подногтевой экзостоз? - самый частый вопрос, который задают пациенты в последнее время.
Подногтевой экзостоз или субунгуальный экзостоз (exostosis subungualis) представляет собой патологическое реактивное костной-хрящевое чаще доброкачественное новообразование тыльной поверхности дистальной (ногтевой) фаланги большого пальца стопы.
Подногтевой экзостоз первично развивается в виде костного выроста или шипа (экзостоза), обращенного наружу, на тыльной стороне кончика фаланги непосредственно под ногтевой пластиной, отсюда происходит его название "подногтевой экзостоз"
Подногтевой экзостоз может локализоваться на любом пальце стопы или кисти, но при рассмотрении в Подологии подногтевой экзостоз чаще ассоциирован с большим пальцем стопы.
Впервые подногтевой экзостоз был описан в 1818 г., Дюпюитреном, который наблюдал подногтевой экзостоз на пальцах стоп.
Некоторе авторы считают подногтевой экзостоз частным вариантом доброкачественной костно-хрящевой опухоли – остеохондромы, некоторые считают оба заболевания самостоятельными и несвязанными между собой. Оба взгляда, видимо, имеют право на существование, однако есть существенные различия в этиопатогенезе и гистологической картине этих новообразований.
Некоторые специалисты используют термин остеофит для обозначения подногтевого экзостоза, что так же не очень корректно ввиду различия в этиопатогенезе и гистологической картине.






Симптомы подногтевого экзостоза
Симптомы подногтевого экзостоза большого пальца стопы многообразны. Развитие клинической картины, прежде всего, зависит от скорости разрастания костной ткани экзостоза, стадии заболевания, анатомических особенностей строения фаланг пальцев стопы, формы стопы.
"Классические" специфические проявления для зрелого подногтевого экзостоза включают:
- изменение внешнего вида (формы, цвета, структуры) ногтевой пластины;
- замедление или остановка роста ногтевой пластины;
- уменьшение размера ногтевой пластины и ногтевого ложа;
- увеличение дистального околоногтевого валика;
- пальпируемое в валике уплотнение костно - хрящевой плотности;
- боль или дискомфорт в валике.



Однако не стоит забывать, что подногтевой экзостоз - необычное прогрессирующее поражение, которое требует пристального внимания со стороны специалистов здравоохранения, так как может имитировать другую патологию ногтевого аппарата пальца стопы, особенно, в начальной стадии заболевания или в случае присоединения инфекции.
Причины подногтевого экзостоза
Причины возникновения и патогенез подногтевого экзостоза окончательно не установлены, основное значение придается генетической предрасположенности, травме или хроническому раздражению кончика большого пальца узкой обувью или движением, с последующим развитием хронического воспаления.
Так свой вклад в развитие патологии экзостоза вносят:
- прямая травма стопы;
- ношение неудобной чрезмерно жесткой, тесной, узкой обуви;
- избыточная физическая нагрузк и упражнения с вовлечением пальцев стопы (бег, танцы, большой теннис, йога, планка, футбол, бокс, каратэ, горнолыжный спорт и т.д)
- использование искусственных покрытий (гель лака) на ногтевой пластине;
- неадекватное хирургическое лечение ногтевых пластин, сопровождающиеся их полным удалением;
- неадекватное механическое подологическое лечение ногтевых пластин, сопровождающиеся их частым частичным удалением;
- длительное необоснованное ношение коррекционных систем;
- длительное протезирование ногтевых пластин;
- ортопедические и биомеханические расстройства стопы;
- системные болезни соединительной ткани.

Подногтевой экзостоз большого пальца стопы представляет собой трабекулярный костный вырост с расширенным основанием, покрытый рентгенопрозрачным хрящевым колпачком, клетки которого непрерывно делятся и со временем подвергаются окостенению за счет чего экзостоз непрерывно растет.
От скорости разрастания костной ткани экзостоза и стадии заболевания зависят не только рентгенологические, но и клинические проявления подногтевого экзостоза. Как правило, для подногтевого экзостоза характерен умеренный последовательный прогрессирующий рост.
Патологический процесс при подногтевой экзостозе начинается с небольшого возвышения тыльной стороны дистальной фаланги большого пальца стопы под ногтем. Незрелый подногтевой экзостоз в начальной стадии представлен более толстым хрящом и неразвитой костной массой. Поэтому на ранних стадиях заболевания рентгенологические признаки окостенения ногтевого экзостоза неспецифичны и могут отсутствовать.
В начальной стадии экзостоза нет выраженных специфических клинических проявлений. Пациенты могут замечать незначительные изменения внешнего вида ногтевой пластины или вообще не замечают никаких изменений.
Со временем, в результате непрерывного роста и созревания, ногтевой экзостоз смещается в сторону дистального околоногтевого валика, вызывая его увеличение. Зрелый подногтевой экзостоз чаще представлен преимущественно костной структурой, которая визуализируется при рентгенографии и прощупывается в дистальном околоногтевом валике.
Зрелый подногтевой экзостоз большого пальца стопы имеет выраженные клинические проявления, которые имеют тенденцию усиливаться по мере роста подногтевого экзостоза.
Так для начальной стадии подногтевого экзостоза характерны:
- бессимптомное изменение внешнего вида (формы, цвета) нормальной ногтевой пластины;
- подъем ногтевой пластины;
- отслоение (онихолизис);
- замедление нормального роста ногтевой пластины;
- иногда повышенная чувствительность кончика пальца.

Часто пациенты в этот период обращаются к дерматологу и/или подологу, проходят диагностику и лечение от ониходистрофии или онихомикоза с применением противогрибковых или коллагеновый капель, масла Монады или чайного дерева, "чисток" ногтевой пластины, коррекционных систем. Не редко в этот период пациенты осуществляют самолечение с применением телевизионных и народных методов.
По мере прогрессирования процесса и смещения подногтевого экзостоза за пределы ногтевой пластины возникают:
- дискомфорт и/или боль в кончике пальца;
- увеличение околоногтевого валика;
- резкое замедление (до полной остановки) роста ногтевой пластины;
- уменьшение размера ногтевой пластины и ногтевого ложа;
- подногтевой гиперкератоз;
- ониходистрофия;
- онихогрифоз (при сохранении горизонтального роста ногтевой пластины);
- грубые деформации ногтевой пластины и т.д.

В случае присоединения инфекции, может возникнуть вросший ноготь, паронихия, ретронихия.
Ниже представлены реальные клинические состояния, ассоциированные с подногтевым экзостозом.
Подъем ногтевой пластины и ее отслоение
Деформация ногтевой пластины


Ретронихия
Онихогрифоз
Разнообразная клиническая картина подногтевого экзостоза и наличие обилия неспецифических изменений со стороны ногтевой пластины требуют проведения тщательного дифференциального диагноза, особенно с такими патологиями ногтевого аппарата, как вросший ноготь, деформированный, скрученный ноготь, ониходистрофия, онихомикоз, онихолизис, псориаз ногтей, подногтевая бородавка, подногтевой мозоль.
Иначе пациент может получать длительное время неадекватное терапевтическое или механическое (скобы, чистки) лечение ногтевых пластин (на фоне которого будет наступать лишь ухудшение состояния), вместо корректного радикального хирургического удаления подногтевого экзостоза.
Диагностика подногтевого экзостоза
Из-за многообразия клинических проявлений со стороны ногтевой пластины и околоногтевых тканей, визуальный осмотр не достаточен для диагностики подногтевого экзостоза.
В обязательном порядке необходимо использовать дополнительные методы лучевой диагностики, наиболее доступным из которых является рентгенография дистальной фаланги пальца стопы в прямой и боковой проекциях.
Боковая проекция 1 пальца при этом является определяющей, так как:
- позволяет выявить взаимоотношения между костной фалангой, ногтевой пластиной, околоногтевым валиком;
- помогает выбрать оптимальный способ хирургического лечения экзостоза.

"Рентгенография стопы не подходит для диагностики подногтевого экзостоза большого пальца стопы из-за возможных перекрутов и наложений проекций фаланг малых пальцев на дистальную фалангу большого пальца"

На ранних стадиях заболевания подногтевого экзостоза рентгенологические признаки окостенения неспецифичны, могут отставать от клинических проявлений или никак не проявляться, так как незрелый экзостоз подногтевой экзостоз представлен в большей своей массе рентген-негативным хрящевым колпачком. Кончик фаланги большого пальца стопы в боковой проекции рентгенограммы пальца не изменен и выглядит уплощённым. В этом случае, в качестве диагностических методов визуализации экзостоза возможно применять УЗИ, МРТ.

Зрелый экзостоз подногтевой экзостоз представлен в основном костной структурой и прекрасно визуализируется рентгенологически. Кончик фаланги большого пальца стопы увеличен в объеме и выглядит как возвышение или выступ. При необходимости могут быть назначены микробиологические анализы на наличие бактерий или грибка, и анализы крови. Применение КТ большого пальца стопы необосновано, так как несет серьезную лучевую нагрузку на пациента.
Лечение подногтевого экзостоза
Лечение подногтевого экзостоза должно быть направлено на хирургическое иссечение (резекцию) образования и последующее восстановление ногтевой пластины с околоногтевыми тканями.
Хирургическое лечение является единственным эффективным методом удаления подногтевого экзостоза.
Оно включает полное удаление костно-хрящевого нароста экзостоза дистального отдела фаланги пальца. Удаление подногтевого экзостоза должно быть проведено как можно раньше после установки диагноза так как подногтевой экзостоз является доброкачественным новообразованием - т.е. доброкачественной опухолью.
"Ранняя диагностика подногтевого экзостоза должна включать рентгенографию при разнообразных патологиях ногтевого аппарата для проведения своевременного оперативного хирургического лечения".
Операция удаления подногтевого экзостоза должно проводиться в асептических условиях в рамках медицинского центра с госпитализацией в стационар или в рамках амбулаторной хирургии стационара одного дня.
Операция по удалению подногтевого экзостоза может быть проведено как под местной анестезией так и в сочетании с тотальной внутривенной седацией с использованием пропофола для обеспечения комфорта пациента. Показание к операции удаления экзостоза, объем и метод определяет исключительно врач хирургической специальности. Операция по хирургическому удалению подногтевого экзостоза является деликатной, требует от хирурга прекрасного знания анатомии, развития мелкой моторики, эстетического восприятия реальности и специализированного инструментария. При небольшом опыте подобных вмешательств у хирурга, оперативное лечение должно проводиться в медицинском учреждении в условиях высокотехнологичной операционной под рентгенологическим контролем (C - дуга).
Местная анестезия пальца стопы
Местная анестезия пальца стопы проводиться с помощью специализированного анестезиологического коктейля, который обеспечивает длительное купирование болевого синдрома от 12 до 24 часов. Дополнительное назначение нестероидных противовоспалительных средств в послеоперационном периоде после удаления подногтевого экзостоза обеспечивает продолжение действия местной анестезии, сводя к минимуму болевые ощущения в течении последующего периода реабилитации.
Миниинвазивное удаление подногтевого экзостоза
В начальной стадии практикуется хирургическое миниинвазивное удаление подногтевого экзостоза с использованием методов миниинвазивной чрезкожной хирургии стопы MIS Через небольшие разрезы 5 - 6 мм, без наложения кровоостанавливающего жгута. Под местной анестезией избыточный костный нарост экзостоза фаланги пальца убирают (спиливают) специальными борами, после чего рану ушивают 1-2 простыми узловыми швами.
Удаление подногтевого экзостоза и пластика дистального околоногтевого валика
В запущенном случае, у 95% пациентов в случае увеличения (гипертрофии) околоногтевого валика хирургическая резекция подногтевого экзостоза осуществляется под кровоостанавливающим турникетом, совместно с дополнительной хирургической процедурой - иссечением или пластикой дистального околоногтевого валика. Вмешательства лучше производить в один этап. Проведение пластики требует подготовки хирурга, ушивание раны должно быть проведено аккуратными швами во избежания грубых ятрогенных деформаций околоногтевых тканей и рубца. Также, в зависимости от сопутствующей ногтевой патологии, может быть дополнительно осуществлена пластика ногтевого ложа, краевая резекция ногтевой пластины или проведена комплексная хирургическая реконструкция ногтевого аппарата.
Асептическая повязка
Любое оперативное вмешательство по удалению экзостоза заканчивается наложением асептической повязки, которая подлежит регулярной замене после вмешательства.
"По нашим наблюдениям 90-95% пациентов нуждаются в дополнительной операции прежде всего из-за несвоевременной диагностики подногтевого экзостоза и отсутствия адекватной медицинской подологической помощи".
В случае обнаружения сопутствующей ортопедической деформации стопы, например, вальгусного отклонения 1 пальца стопы, влияющего на дистальную фалангу, может быть рекомендовано оперативное вмешательство по хирургическому устранению ортопедической патологии!
«Как до так и после оперативного вмешательства необходимо провести рентгенологическое исследование для контроля "правильности" удаления экзостоза.»
Покинуть клинику можно в день операции по удалению подногтевого экзостоза или воспользоваться комфортабельным стационаром с возможностью 1, 2, 3 - х местным размещением.
В раннем послеоперационном периоде после удаления подногтевого экзостоза пациент обязательно получает антибиотики для профилактики инфекционных осложнений, осуществляет перевязки с местным антисептиком самостоятельно или под наблюдением врача и/или клинического ассистента. Снятие швов осуществляется на 14 - 21 день.
Консервативное подологическое лечение, направленое на восстановление ногтевых пластин и околоногтевых тканей, должно проводиться исключительно в период реабилитации после хирургического вмешательства и полного удаления подногтевого экзостоза.
Длительное ношение коррекционных систем, "чистки" или "обработки" ногтевых пластин, протезирование ногтевых пластин, тейпирование валиков, назначение коллагеновых капель или эфирных масел до хирургического вмешательства при наличии подногтевого экзостоза противопоказано, так как ведет к стимулированию деления клеток новообразования и его росту!"
Этапы операции удаления подногтевого экзостоза или хирургии ногтей
Удаление подногтевого экзостоза проходит, как правило, в рамках специализированного направления под названием Ногтевая хирургия или Nail Surgery.
Операция по удалению всегда персонализируется для каждого пациента в соответствии с заболеванием. Основные этапы и общие составляющие оперативного вмешательства на ногтевом аппарате включают:
01
Предоперационный этап
Первичная прехирургическая консультация
Проводится очно (или дистанционно для иногородних пациентов) и включает:
- сбор жалоб, анамнеза пациента; клиническую и, при необходимости, рентгенологическую или МРТ оценку существующей патологии ногтевого аппарата;
- определение показаний к хирургическому лечению;
- определение объема вмешательства и типа местной анестезии;
- составление плана предоперационного обследования;
- составление предварительной сметы.
На первичную консультацию желательно принести результаты рентгенологического исследования пальцев стоп в прямой и боковой проекции, результаты УЗИ, МРТ и иные исследования, которые помогут правильно поставить первичный диагноз и определить объем оперативного лечения.
Пациент должен понимать риски хирургических процедур и иметь реалистичные ожидания относительно оперативного лечения, течения послеоперационного периода и результата.
Бронирование даты вмешательства
При наличии свободных мест производится выбор и фиксация предварительной даты операции или пациент будет помещен в лист ожидания.
Срок ожидания некоторых вмешательств может составлять 1-1,5 месяца, поэтому важно заранее спланировать свой график.
Для определенных типов вмешательств требуется внесение предоплаты.
Предоперационное обследование
Осуществляется исходя из жалоб, анамнеза, данных осмотра, наличия сопутствующей патологии, согласно плану предоперационного обследования и включает стандартный госпитальный комплекс:
- Общий анализ крови (вместе с СОЭ и лейкоцитарной формулой);
- Биохимический анализ крови (АЛТ, АСТ, Билирубин общий, Глюкоза, Калий, Натрий, Креатинин, Мочевина, Щелочная фосфатаза, Общий белок, Мочевая кислота);
- Кровь на Гепатит В (HbS-Ag), Гепатит С (anti-HCV), ВИЧ — 1/2 (СПИД), Сифилис (антитела к Treponema pallidum и IgM);
- Группа крови, резус-фактор;
- Общий анализ мочи;
- Коагулограмма (время кровотечения, АЧТВ, МНО, протромбиновый индекс);
- Рентгенография (флюорография) легких в прямой проекции (снимок и описание);
- ЭКГ (с расшифровкой);
- Консультация терапевта о допуске к операции;
- Рентгенография пальца (ев) в прямой и боковой проекции или МРТ;
- Дополнительные обследования (по запросу доктора): УЗИ артерий и/или вен нижних конечностей и др.

Сроки годности основных анализов не более 2 недель; ФЛГ или рентгена ОГК - 1 год; ЭКГ - 3 месяца.
Госпитализация в стационар или амбулаторный центр
Оперативное вмешательство по желанию пациента может осуществляться с госпитализацией в стационар или в амбулаторных условиях. Госпитализация в стационар осуществляется накануне или в день проведения операции. Для удобства предусмотрено одно-, двух-, трехместное размещение в палате.
- паспорт;
- направление на госпитализацию;
- анализы согласно предоперационному протоколу;
- рентгеновские снимки или МРТ;
- заключение терапевта о допуске к операции ;
- базисные медикаменты при необходимости (сальбутамол, инсулин и т.д);

Комфортабельный стационар
Оформление документов и согласий на анестезию и вмешательство.
В день операции пациенту необходимо подойти в назначенный день за 30 минут до операции для оформления документации. В день госпитализации в стационар происходит оформление договора на оказание платных медицинских услуг, после чего пациент дополнительно осматривается хирургом и анастезиологом (в случае потребности в седации), чтобы еще раз обсудить запланированные хирургические процедуры, задать интересующие вопросы, оформить согласия на проведения оперативного вмешательства и анестезию.
Важная предоперационная информация
Процедуры Nail Surgery имеют лишь незначительные противопоказания. Однако имеют определенные особенности:
- Оперативное вмешательство при седации проводится натощак;
- Нельзя есть, пить и курить за 6 часов до операции;
- Если вы принимаете лекарства от астмы, от давления, от сердца, диабета, желудочно-кишечных, эндокринных или метаболических заболеваний, вы должны продолжить терапию в обычном режиме и взять лекарства в клинику;
- Предупредите врача о наличии аооергическвой реакции;
- Если вы принимаете антикоагулянты или антитромбоцитарные (например, ксарелту, клопидогрель, аспирин), вам следует проконсультироваться с врачом и анестезиологом перед операцией и решить, можете ли вы уменьшить дозировку или временно отменить прием лекарства;
- Операции без седации не требуют ограничений, рекомендовано воздержаться от обильного приема пищи и питья за 2-3 часа до вмешательства.
- При наличии признаков респираторной инфекции или обострения хронического вмешательства операции не проводятся!

02
Этап оперативного вмешательства
Непосредственно само оперативное вмешательство может проводится в высокотехнологичной операционной или в рамках амбулаторного хирургического кабинета и включает несколько последовательных шагов:
Подготовка к операции
После госпитализации в стационар или амбулаторию, подписания юридических документов, обсуждения с врачом (и анестезиологом) тонкостей вмешательства, вспомогательный персонал облачает пациента в одноразовую одежду и сопровождает в высокотехнологичную операционную, оборудованную рентгенконтролем или хирургический кабинет.
В условиях операционной может быть рекомендовано проведение оперативного вмешательства на ногтевом аппарате, требующее рентгенологического контроля: удаление костных опухолей: подногтевого экзостоза или остеохондромы.
Высокотехнологичная операционная
Амбулаторный хирургический блок
Дезинфекция стопы антисептическим раствором
Оперативное вмешательство проводится со строжайшим соблюдением правил асептики и антисептики.
Для создания асептических условий, кожные покровы всей стопы неоднократно обрабатываются антисептическими растворами (бетадином, октинисептом), после чего операционное поле укрывается стерильным одноразовым хирургическим комплектом.
Дезинфекция стопы
Общая анестезия или наркоз
При ногтевой хирургии не используется общий ингаляционный наркоз с отключением дыхания. Большинство процедур проводится под местной анестезией пальца.
Для создания психологического комфорта пациента, в случае необходимости, при проведения вмешательства достаточно медикаментозного сна - тотальной внутривенной седации с использованием пропофола, что снижает анестезиологические риски.
В этом случае, непосредственно на операционном столе пациента подключают к системе мониторинга жизненно-важных функций организма. А за состоянием пациента во время операции следит анестезиологическая бригада.
Анестезиологический мониторинг
Местная анестезия
Ключевым моментом в проведении ногтевой хирургии является местная пролонгированная локальная анестезия пальца стопы или ногтевого блока, именно она отвечает за отсутствие боли во время и после операции.
Для исключения повреждения сосудисто-нервных пучков используются специальные иглы. Инъекция местного анестетика эффективна против боли, но ощущение прикосновения и давления все равно будет присутствовать.
После того, как палец онемеет, на палец одевают специализированный турникет, для предотвращения кровотечения.
Применение специального анестезиологического коктейля обезболивает пальцы стопы на 12 - 24 часа, а последующее назначение с НПВП делает весь послеоперационный период безболезненным.
Блок пальца стопы
Операция
Операция на один палец обычно занимает от 20 - 45 минут до 1, часов.
Операция осуществляется специализированными скальпелями и миниинвазивными борами.
Для ушивания послеоперационной раны используется качественный тонкий шовный материал после чего кровоостанавливающий турникет снимается, кровоснабжение восстанавливается.
Наложение фиксирующей повязки
После операции на палец накладывается специализированная умеренно давящая впитывающая повязка, смена которой осуществляется на 2-3 сутки от операции.
Правильное наложение повязки - залог правильного течения послеоперационного периода.
Фиксирующая повязка
Разгрузка стопы обувью
После оперативного лечения следует ограничить перемещение и давление обувью.
Необходимо принести с собой открытый или вместительный башмак/тапочки или разгрузочную обувь.
03
Послеоперационный этап
Ранняя первичная послеоперационная курация
Осуществляется хирургом или ассистентом в день операции спустя 30 минут - 1 час после ее окончания.
В конце операции, в зависимости от ее сложности, хирург составляет индивидуальный план послеоперационной курации, который озвучивается им или ассистентом непосредственно в палате совместно с обсуждением результатов хирургического вмешательства.
Выписка из стационара.
Ногтевое вмешательство, как правило, выполняется в рамках хирургии одного дня. Нахождение в стационаре или амбулаторном центре составит 3-4 часа.
Выписка осуществляется в день операции. Пациенту будет предоставлен выписной эпикриз с назначениями и рекомендациями.
Больничный лист, как правило, не нужен, пациент может работать. Но при необходимости и характере работы, связанном с повышенной нагрузкой на стопы, можно оформить больничный лист, о чем нужно заранее предупредить доктора.
В конце операции, в зависимости от ее сложности, хирург составляет индивидуальный план послеоперационной курации, который озвучивается им или ассистентом непосредственно в палате совместно с обсуждением результатов хирургического вмешательства.
Дальнейшая послеоперационная курация
Пациенты часто опасаются по поводу послеоперационной боли и риска развития дистрофии ногтей после операции, поэтому после операции важно иметь верное представление о послеоперационном периоде и соблюдать назначения;
Примерно в течении 7-10 дней после процедуры возможен некоторый дискомфорт, поэтому в течении некоторого времени после операции необходимо принимать антибиотики и НПВП, строго соблюдать послеоперационные назначения, которые будут отражены в выписном эпикризе;
Через несколько дней после операции пациенту следует вернуться в клинику для контрольного осмотра, снятия швов и повязок, так же в течение нескольких месяцев после операции будут требоваться дополнительные осмотры;
После операции в течении 2 - 3 недель необходимо будет делать самостоятельные перевязки ЕЖЕДНЕВНО, пока рана не заживет.
- при операции на пальцах стопы осмотр осуществляется на следующий день после операции, 10 и 21, 45 сутки, через 3, 6, 9, 12 месяцев;
- снятие швов присходит на 21 день;
Медицинская команда клинических ассистентов и медсестер, специализирующихся на послеоперационном подологическом уходе, будет следить за ходом процесса заживления и при необходимости корректировать план послеоперационного лечения, чтобы достичь успешного заживления.
Насколько это возможно, хирург будет присутствовать при каждой перевязке.
Важная послеоперационная информация
- После операции вы должны лежать и отдыхать не менее 60 минут, с поднятыми ногами, прежде чем сесть на кровать;
- Необходимо отдохнуть до конца дня после операции лежа с приподнятым положением стопы;
- В последующие дни нужно позаботиться о том, чтобы не проводить слишком много времени в положении стоя или сидя, чтобы предотвратить чрезмерный отек и кровотечение из пальцев стопы;
- Нельзя водить автомобиль после операции, оптимально воспользоваться такси для перемещения домой;
- В течении 21 дня нельзя мочить повязку, воспользуйтесь защитным чехлом для стопы или напальчниками для душа;
- В течении 3 месяцев следует ограничить нагрузку на пальцы стопы;
- Если у вас есть какие-либо сомнения, поговорите с вашим лечащим врачом или бригадой, проводившей вам операцию.
На следующий день после операции обязателен послеоперационный осмотр в клинике и замена повязки на меньшую.
Реабилитация после удаления экзостоза
Реабилитация имеет не меньшее значение чем своевременное хирургическое удаление подногтевого экзостоза и определяет отдаленные результаты вмешательства. В период реабилитации пациенту рекомендовано ограничение физической активности, ношение правильной, с ортопедической точки зрения, разгрузочной обуви, ортопедических стелек и ортезов стопы, комплекс системных и местных препаратов, стимулирующих рост ногтевых пластин, и профессиональный подологический уход. В ряде случаев может применяться ортониксия. Реабилитация зависит от стадии процесса (размера экзостоза), количества вовлеченных в процесс пальцев и способа хирургического лечения.
В случае миниинвазивного удаления подногтевого экзостоза пациент возвращается к нормальной жизни через 2-3 недели. В случае открытого удаления подногтевого экзостоза с пластикой дистального валика в один этап первичная реабилитация может занять от 3 до 8 недель. Однако случай считается законченным через 6-12 месяцев, когда произойдет полная смена ногтевой пластины. Исход заболевания во многом зависит от исходного состояния ногтевого аппарата и срока обращения за хирургическим лечением, помните, что подногтевой экзостоз растет непрерывно, ухудшая эстетический внешний вид и разрушая ногтевую пластину.
В большинстве случаев, удается вернуть полноценную ногтевую пластину или значительно улучшить ее качество и структуру. Однако важно своевременно обращаться к врачу при появлении первых симптомов заболевания, чтобы избежать осложнений и ускорить процесс лечения.
Удаление подногтевого экзостоза фото результаты
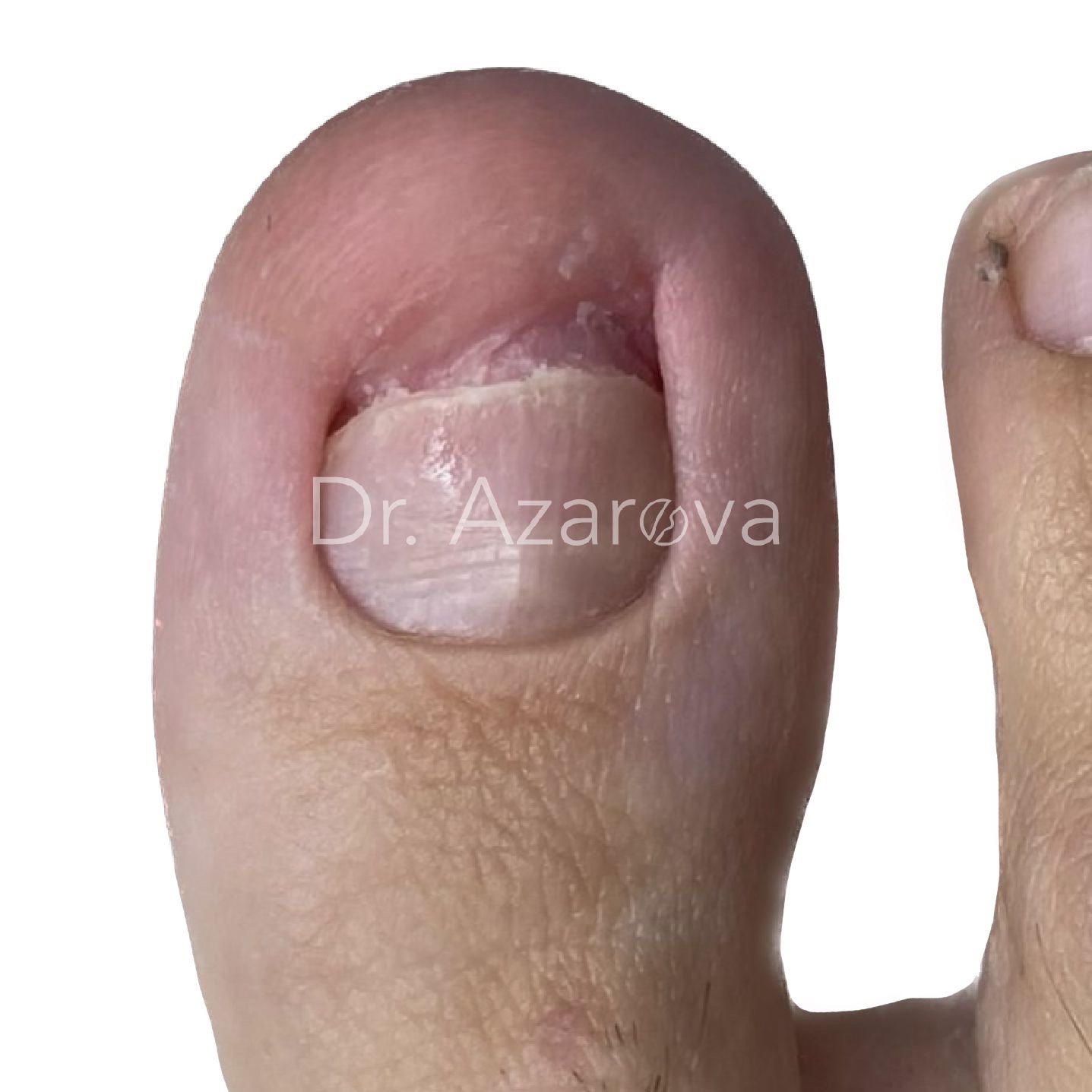
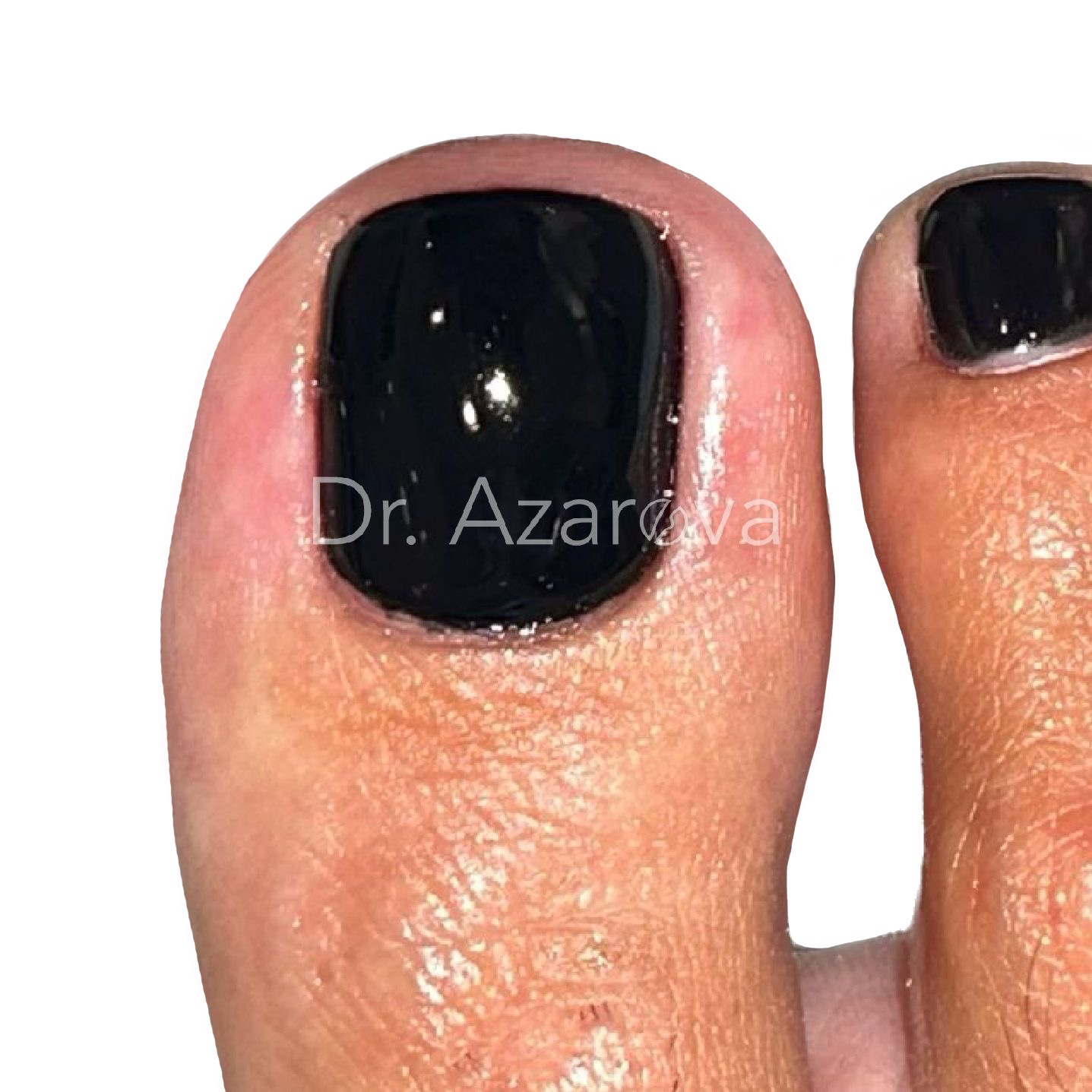
Пациентка 32 года
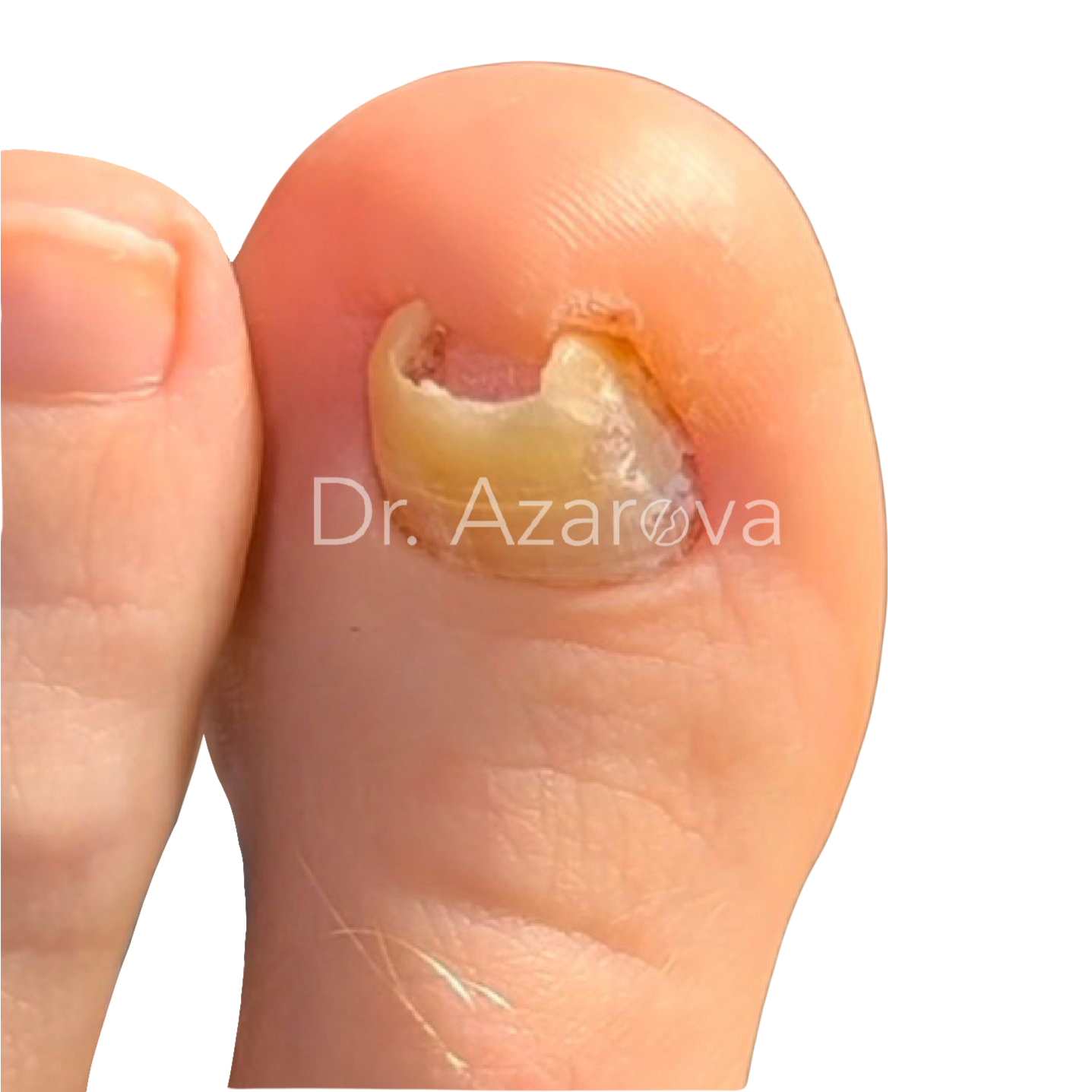
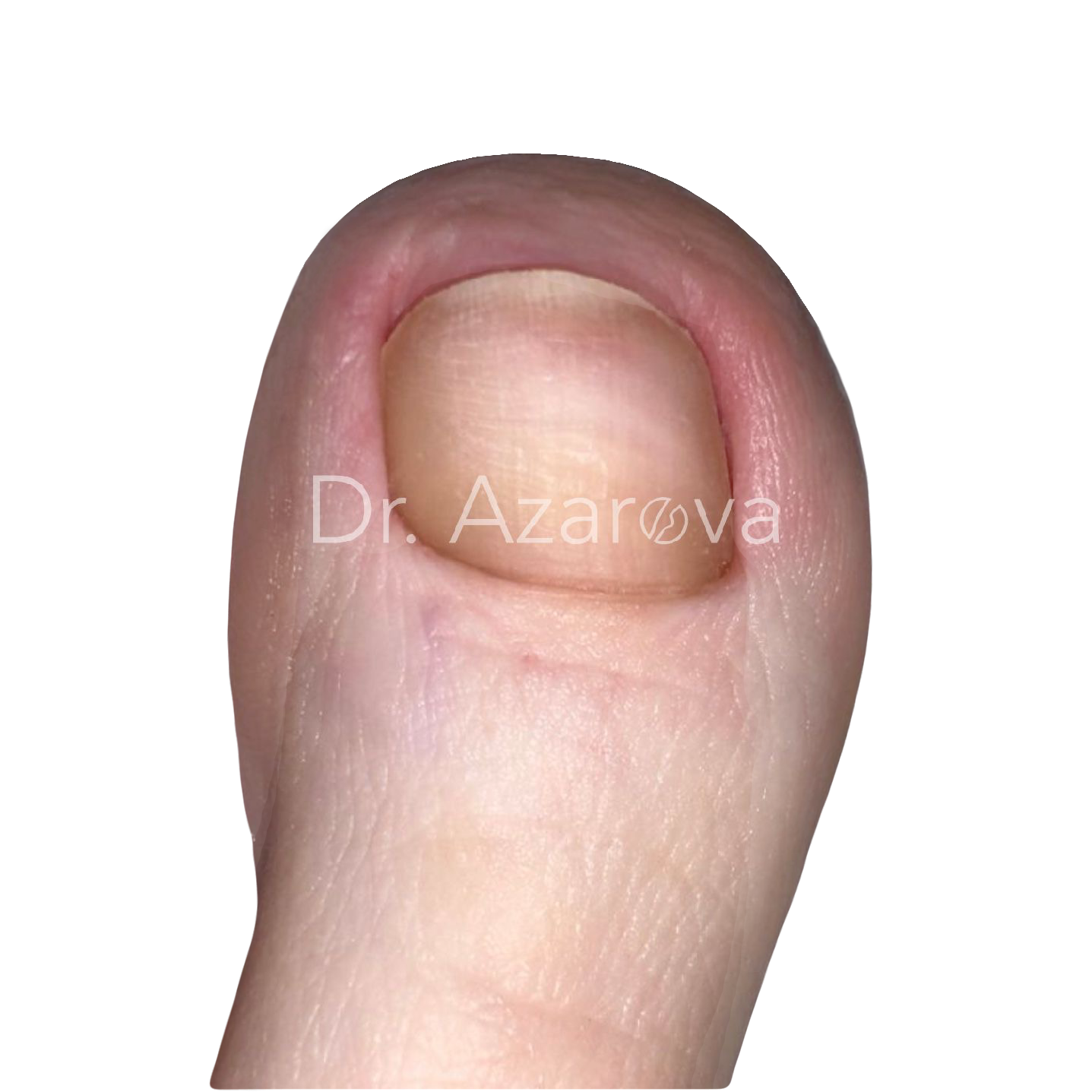
Пациентка 37 лет
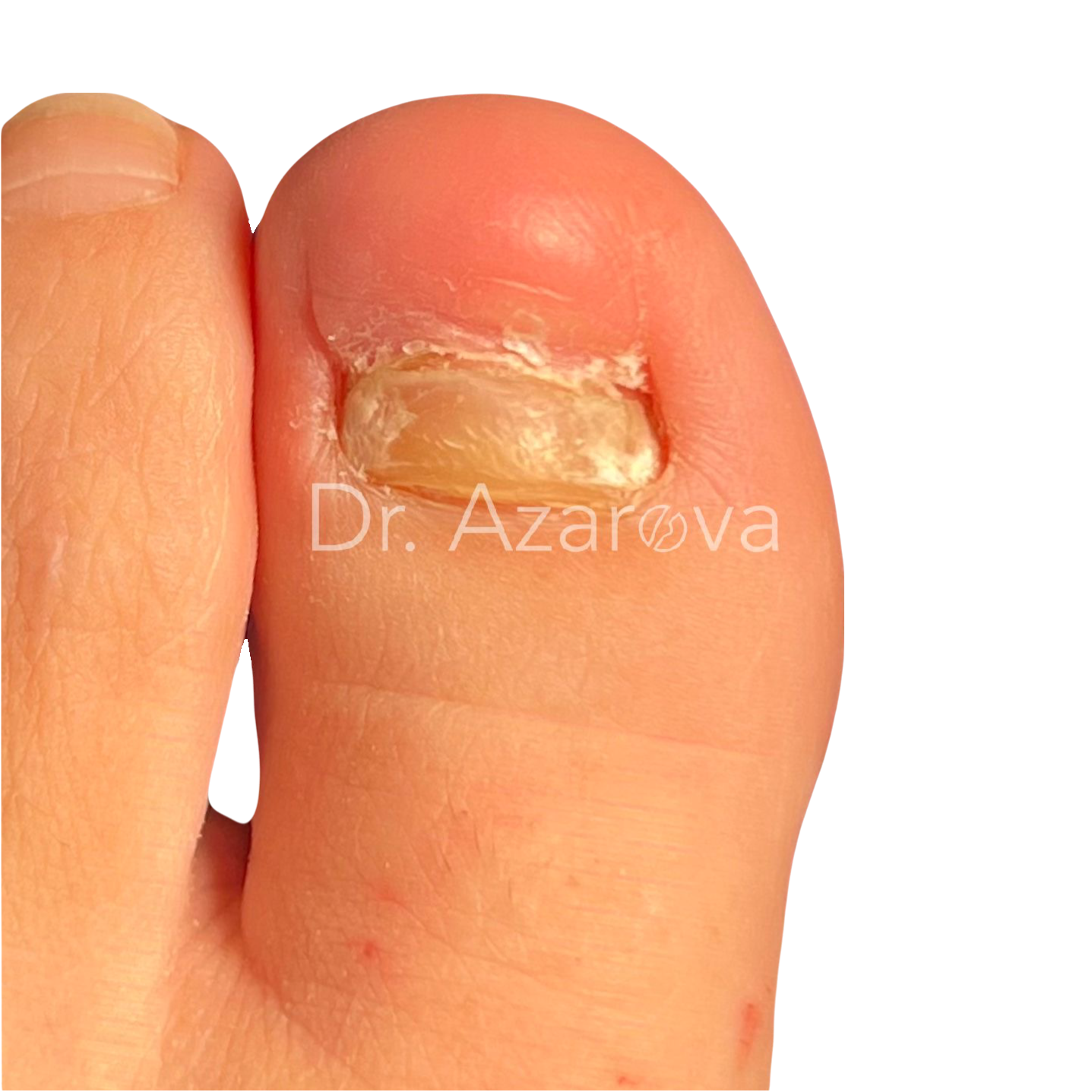
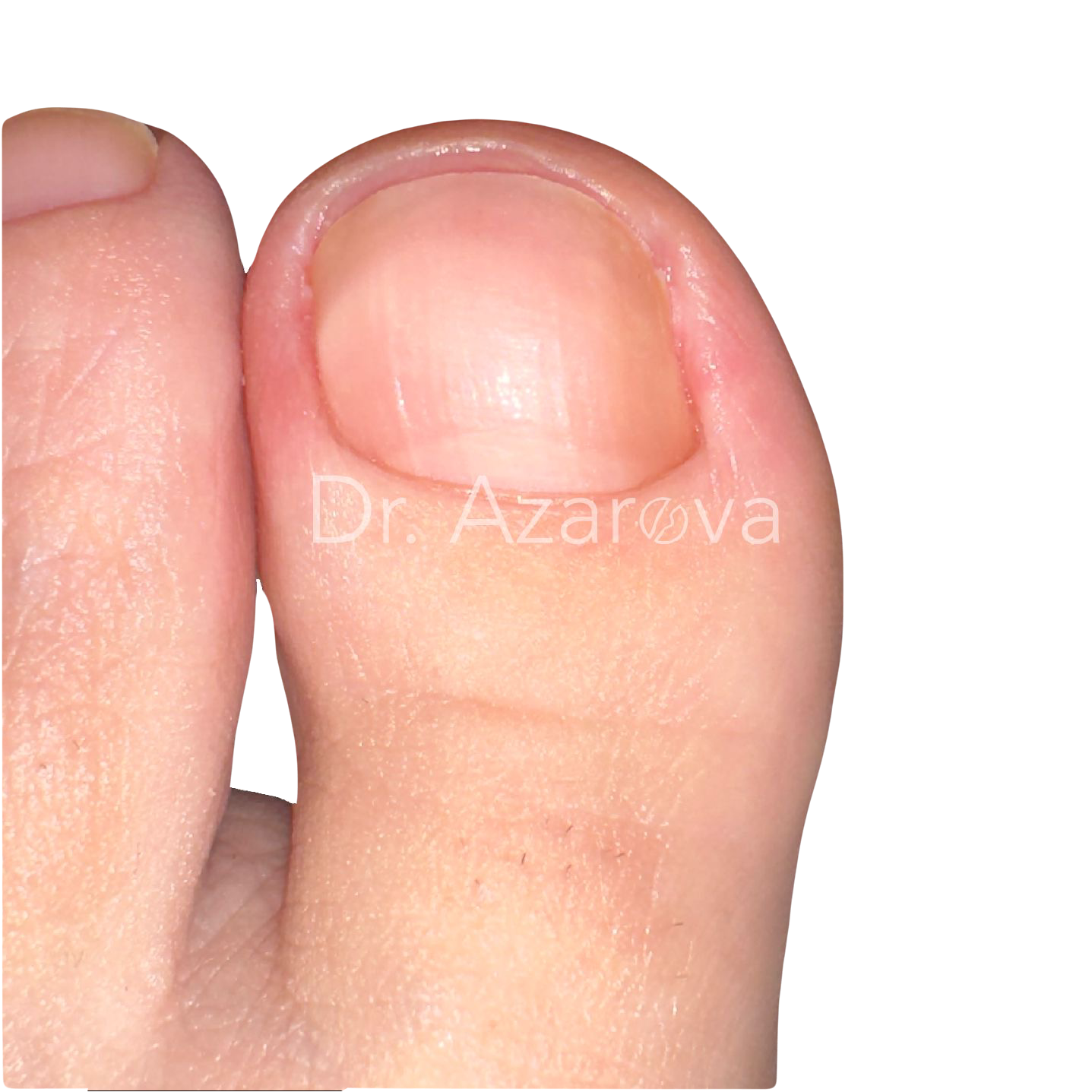
Пациентка 39 лет
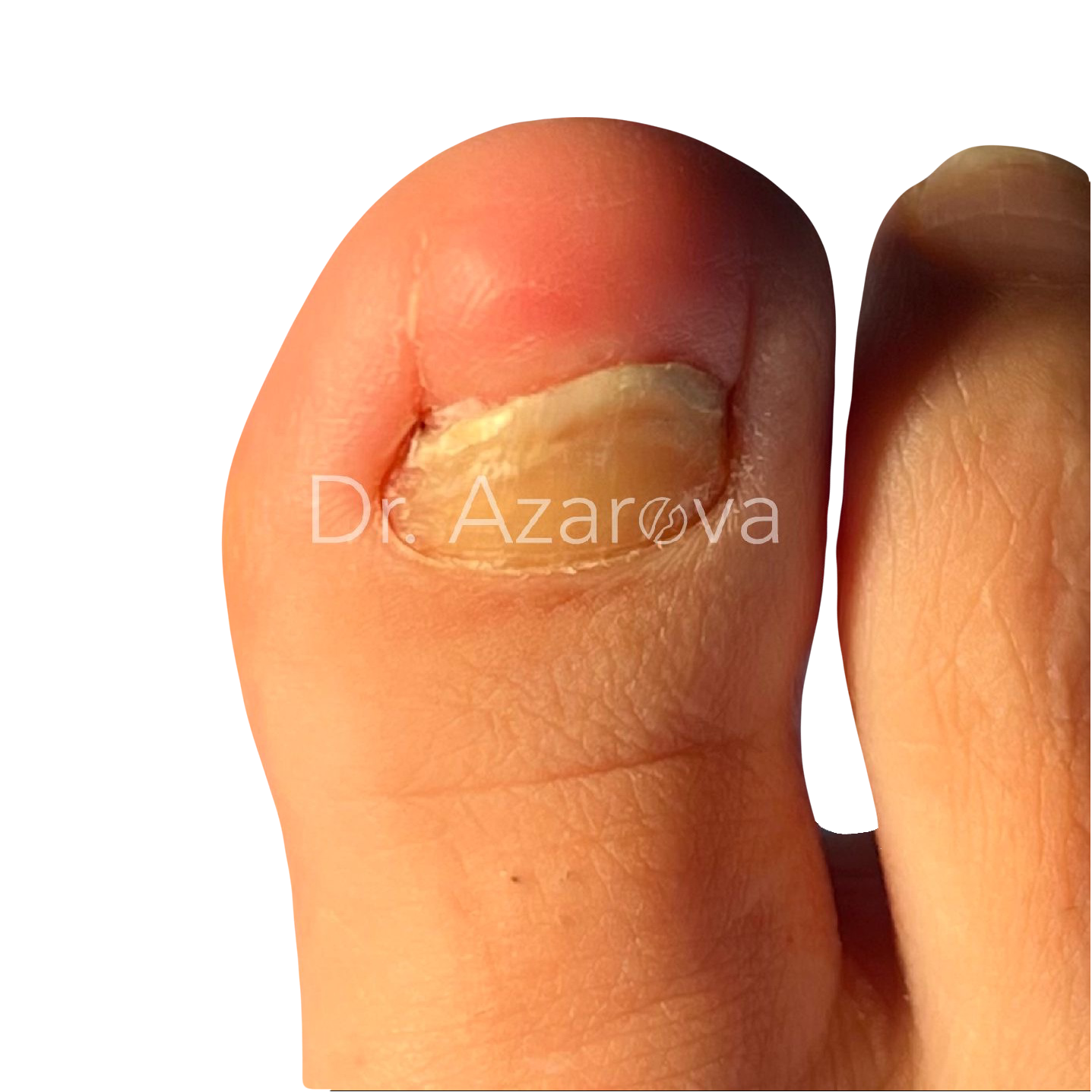
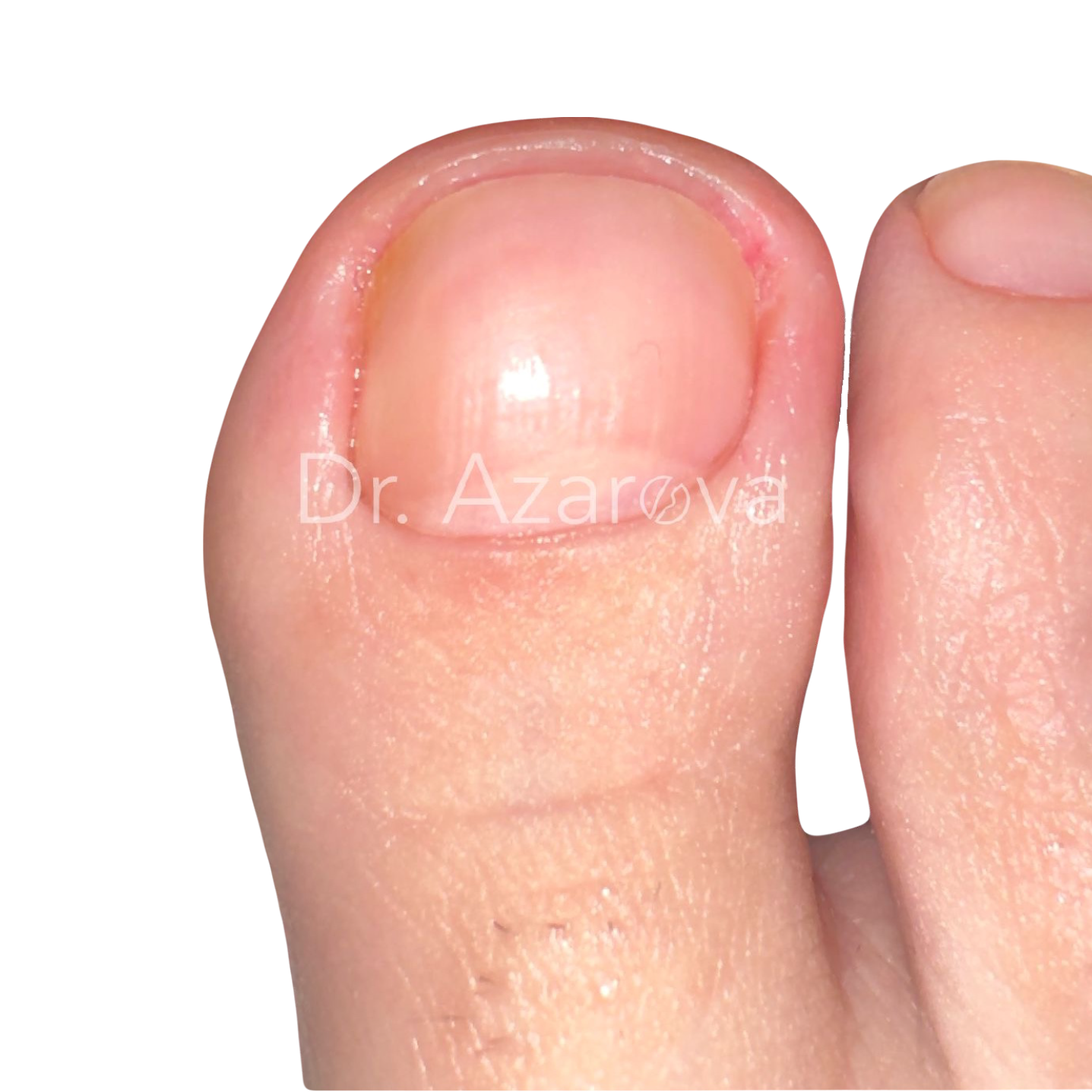
Пациентка 39 лет
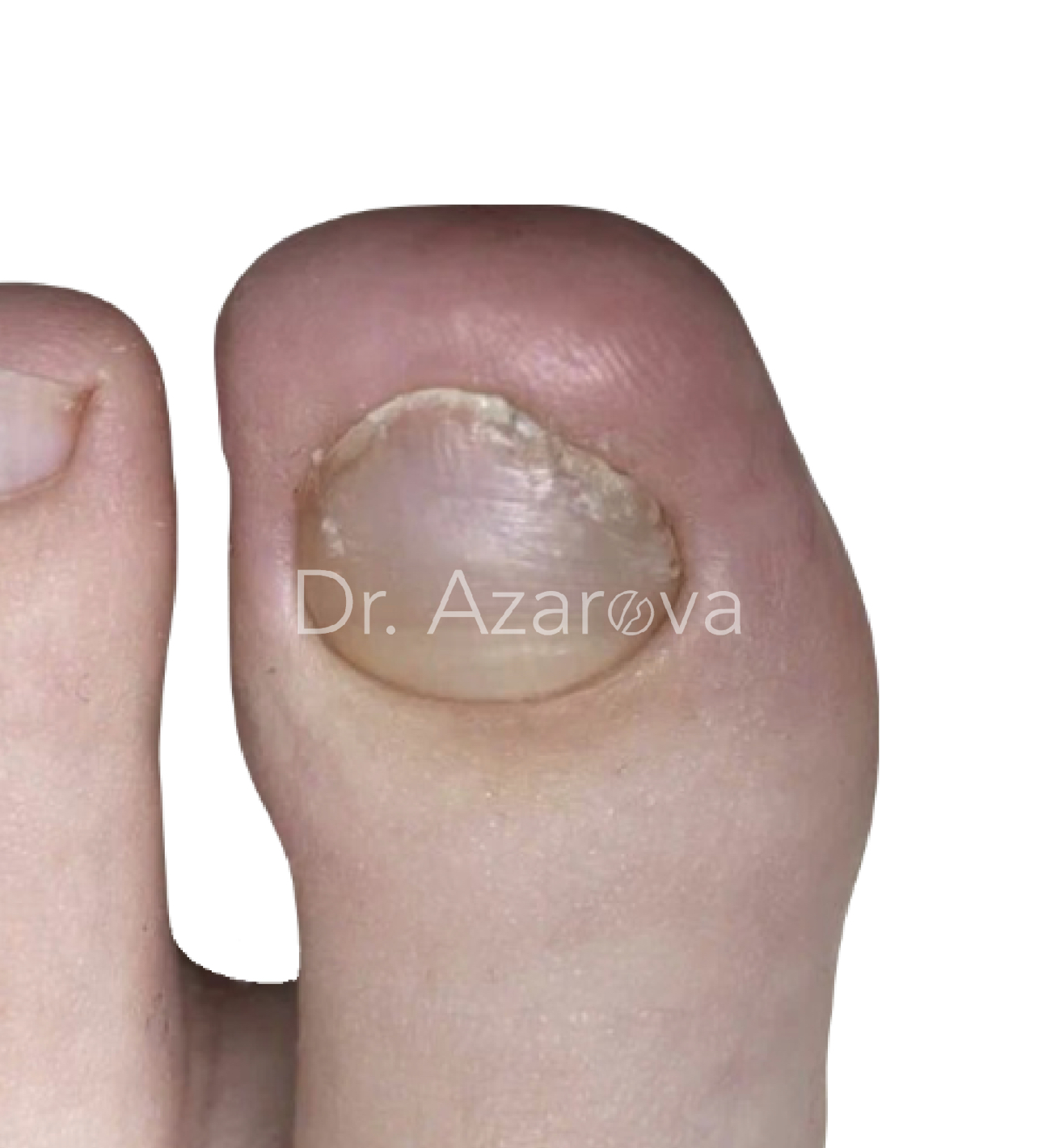
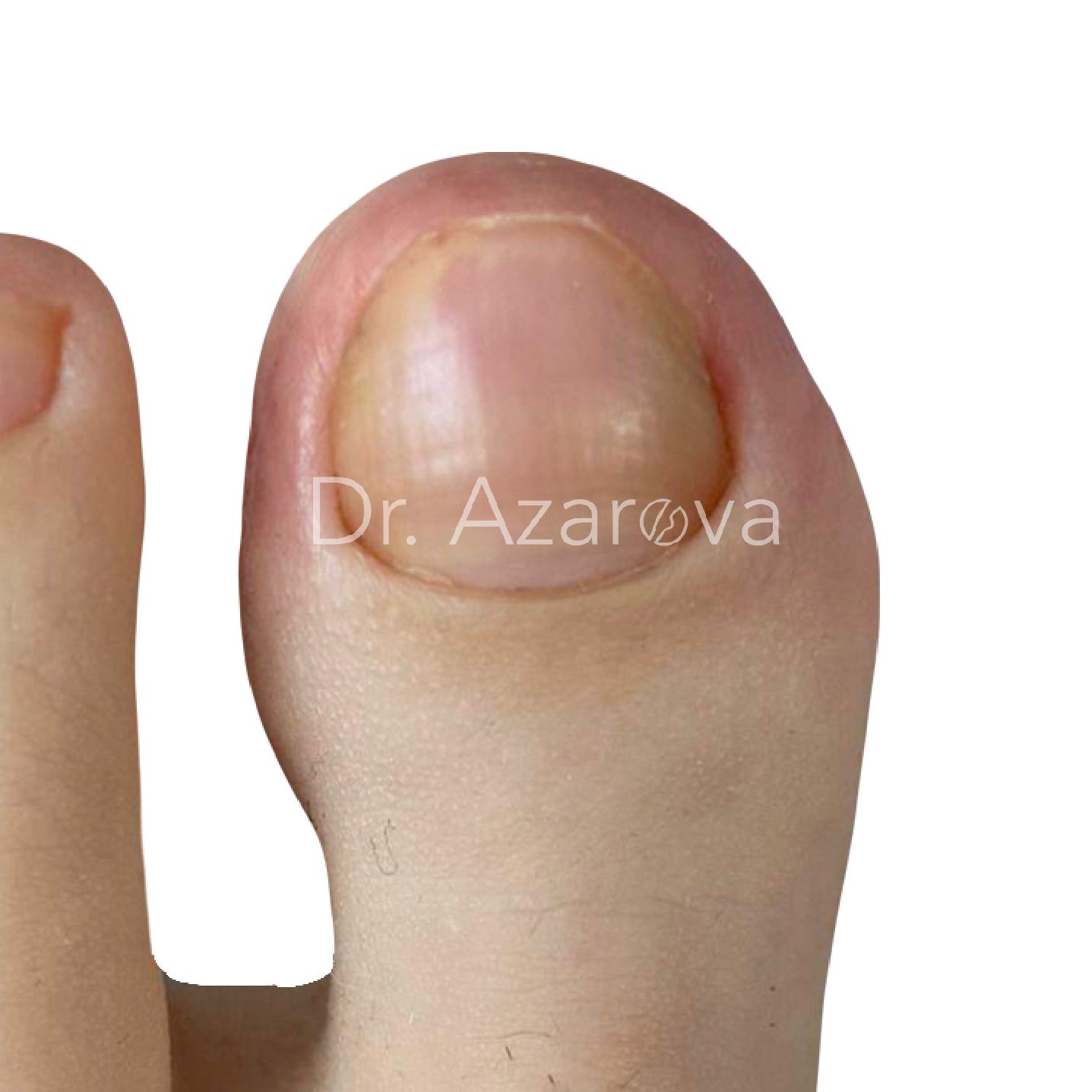
Пациентка 25 года
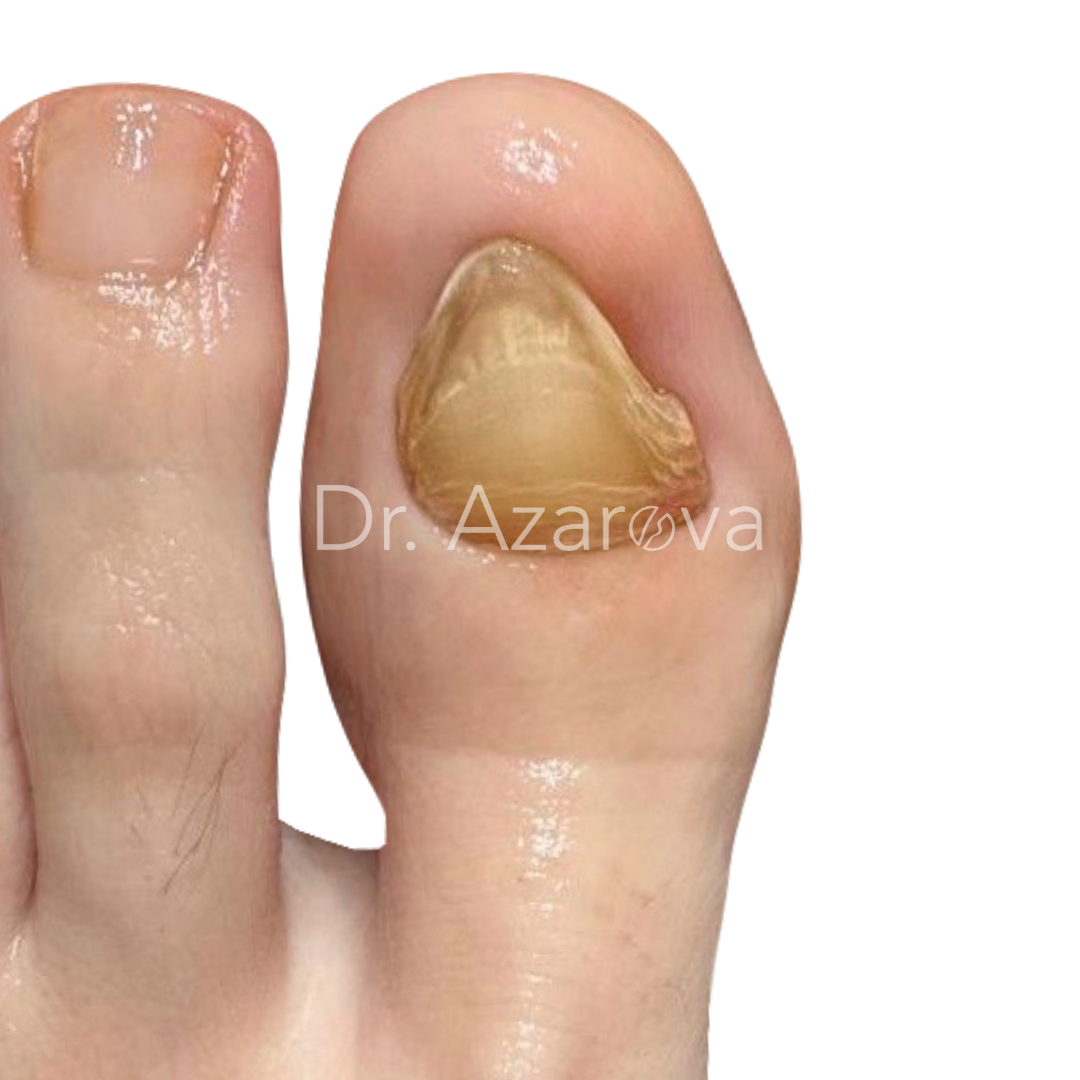
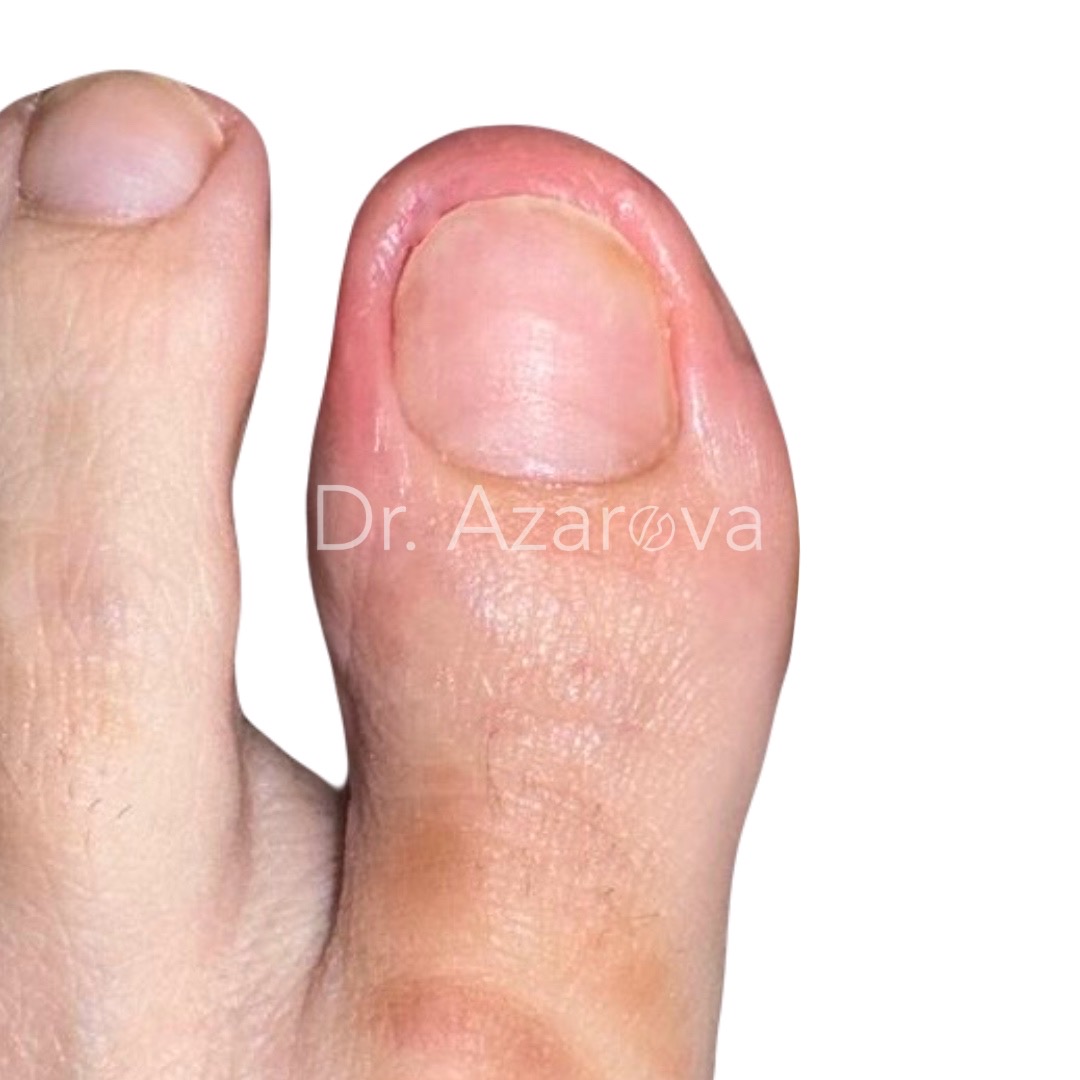
Пациентка 33 года
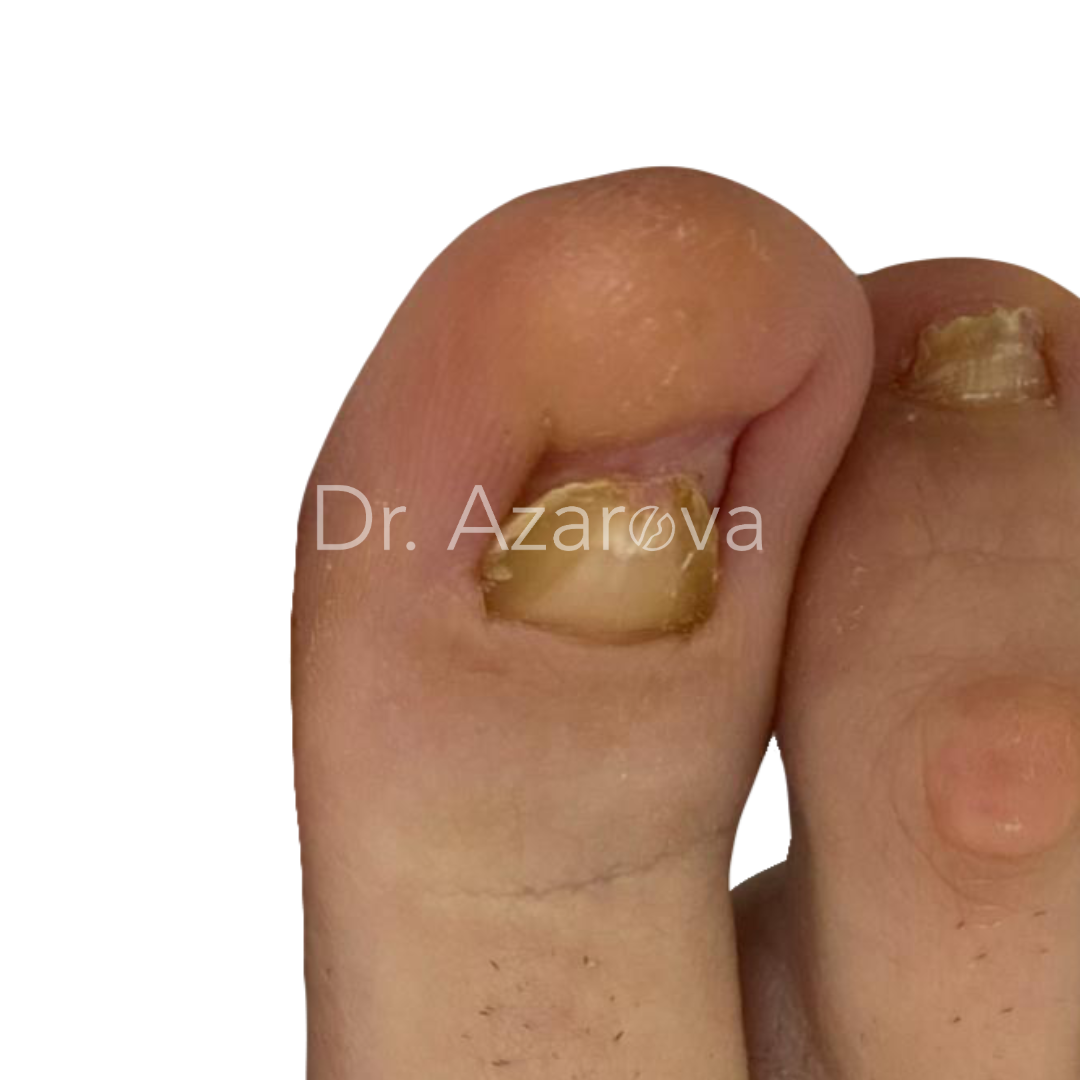
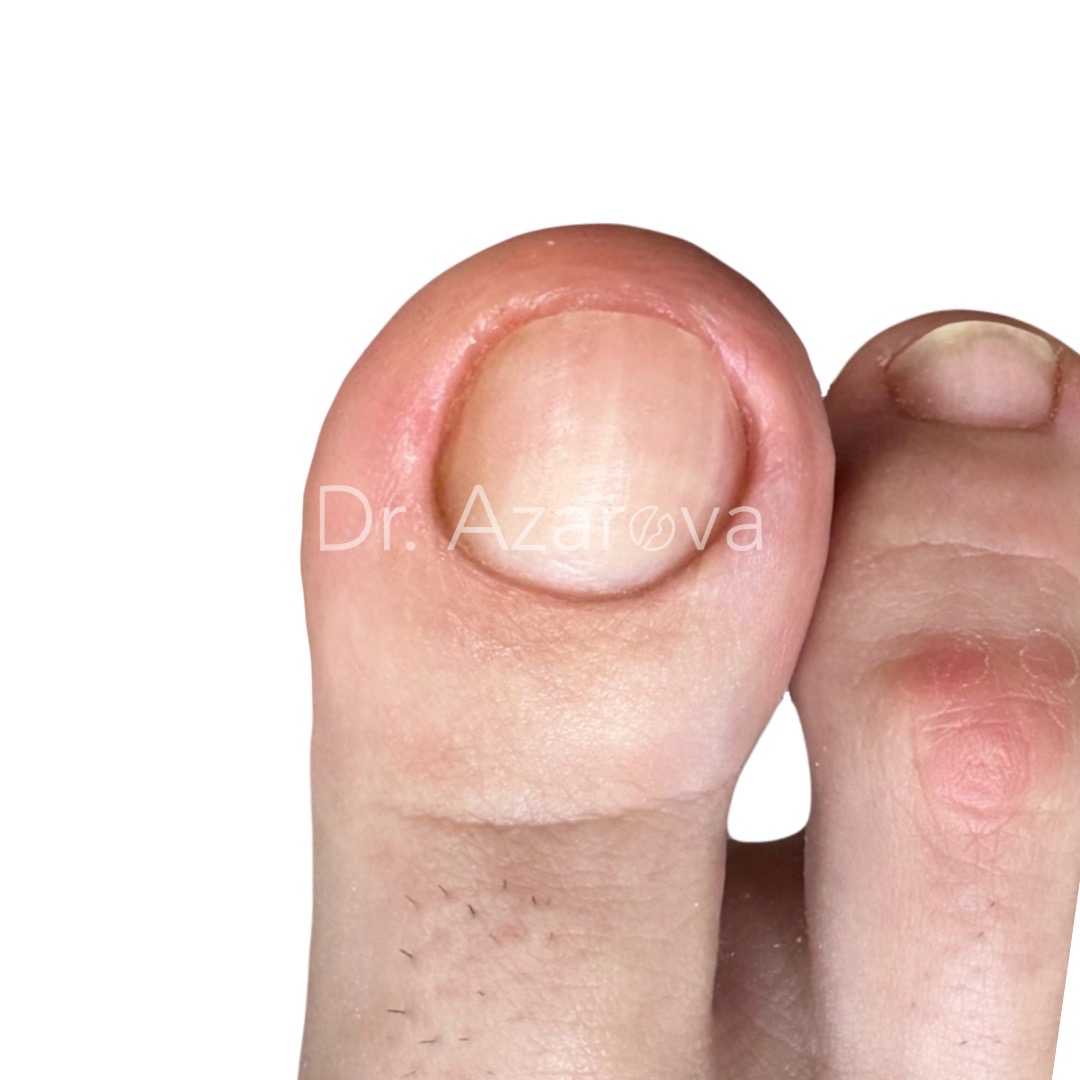
Пациентка 31 год
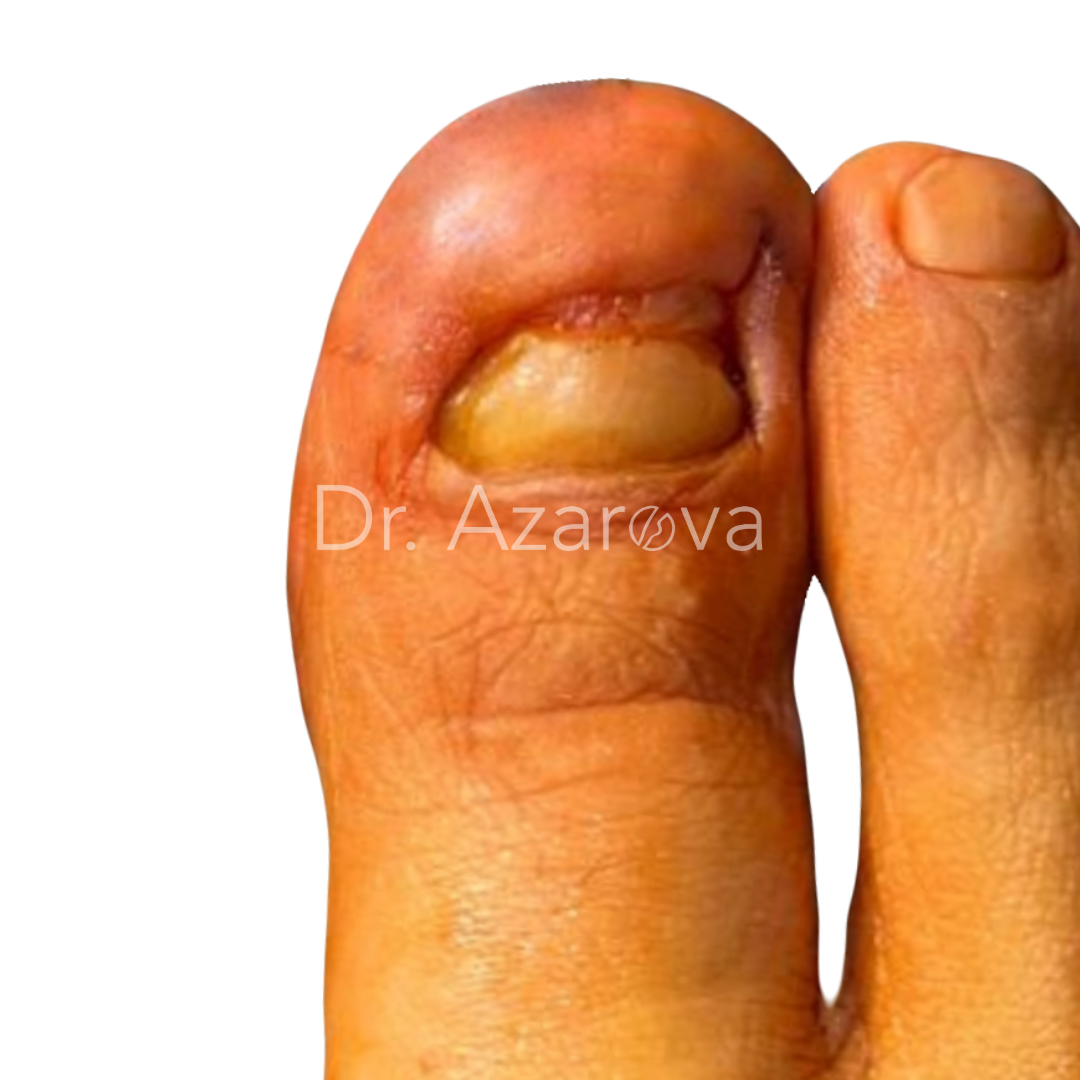
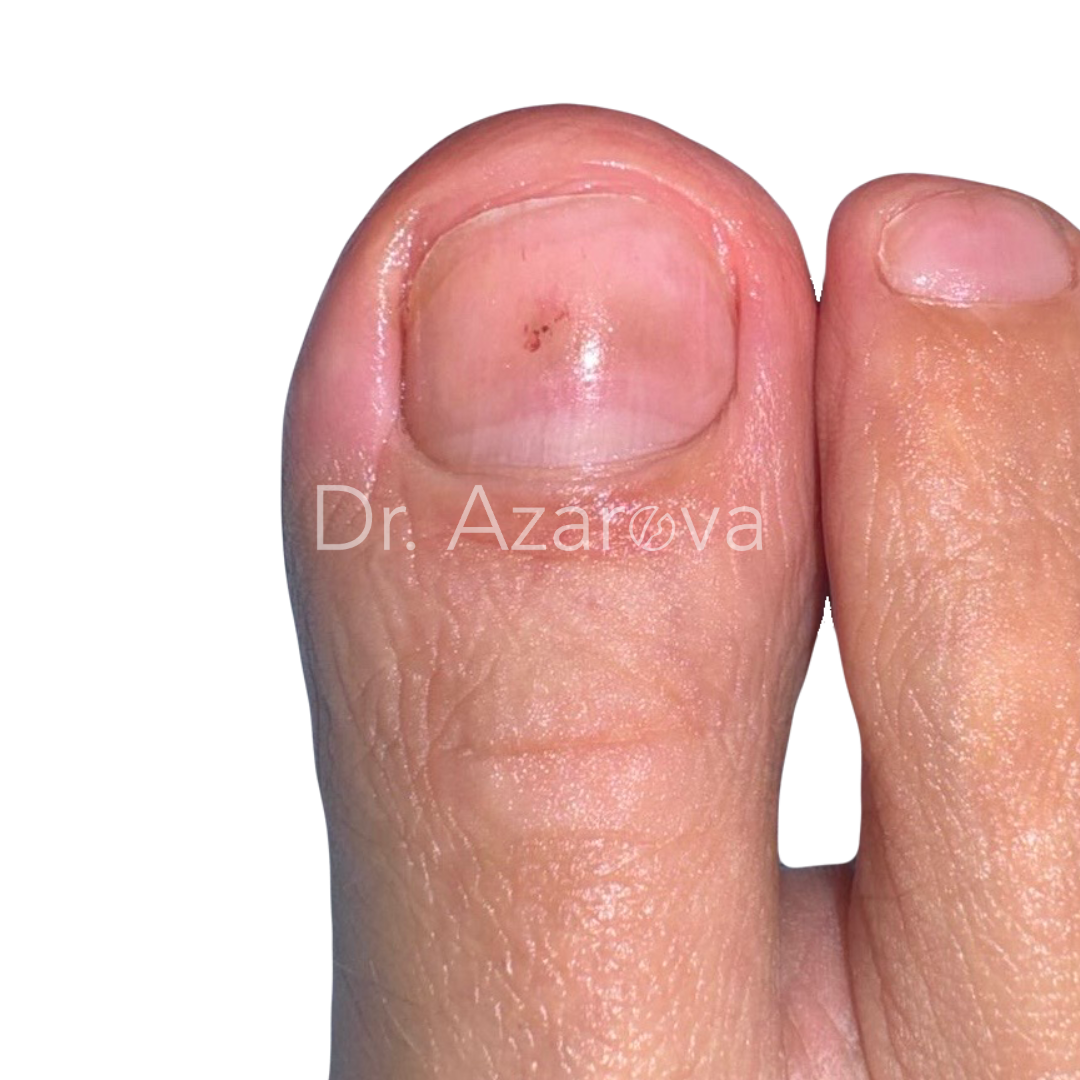
Пациентка 38 лет
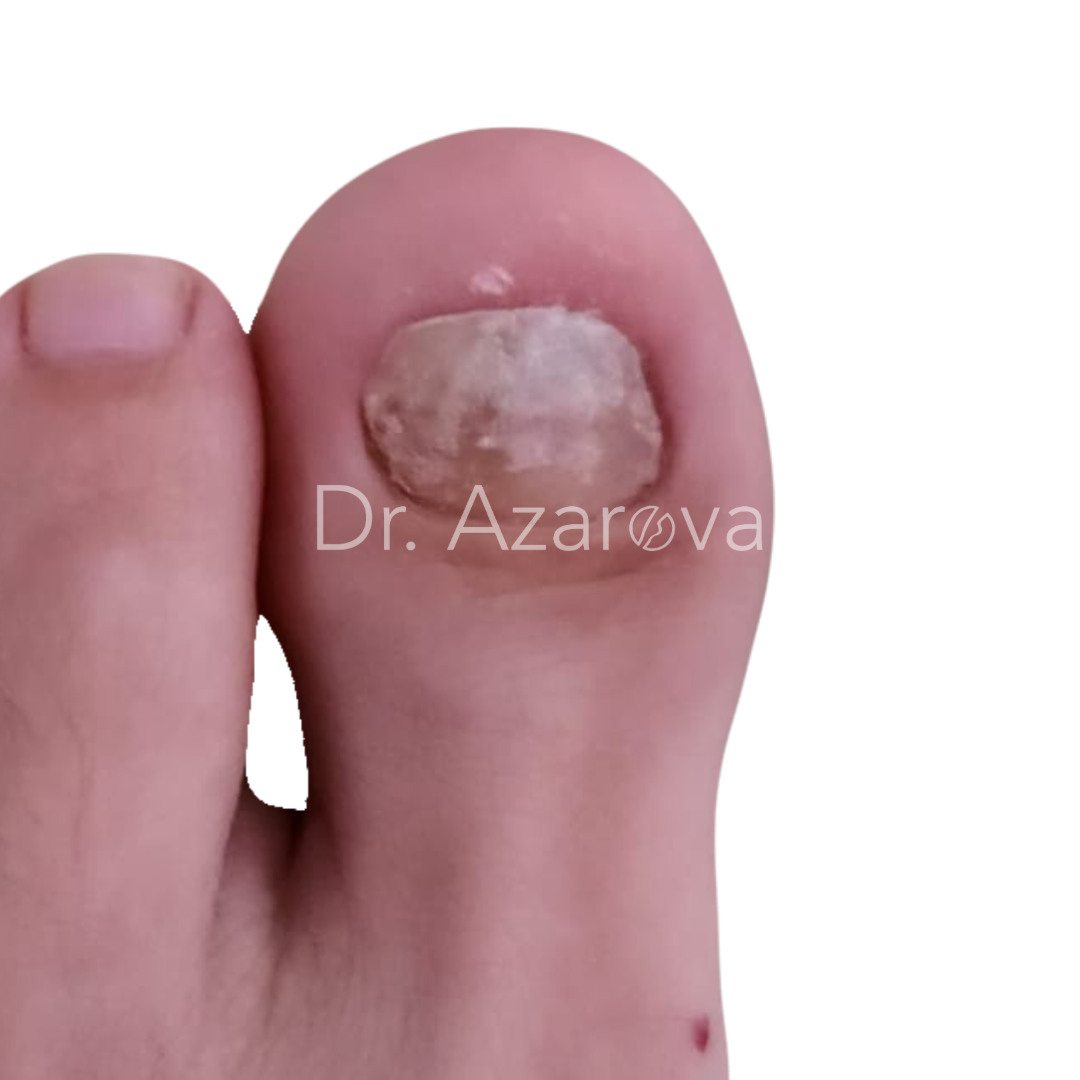
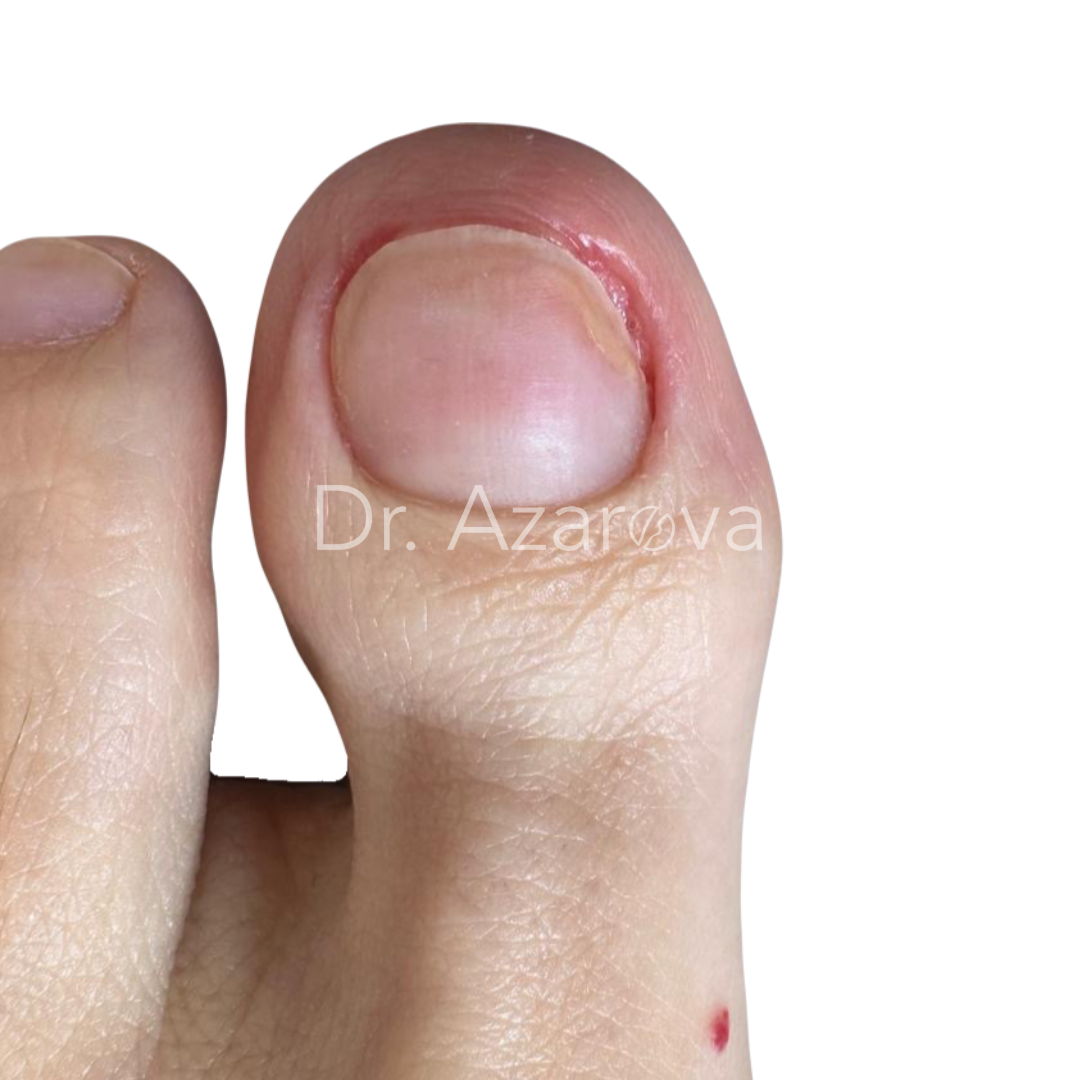
Пациентка 33 года
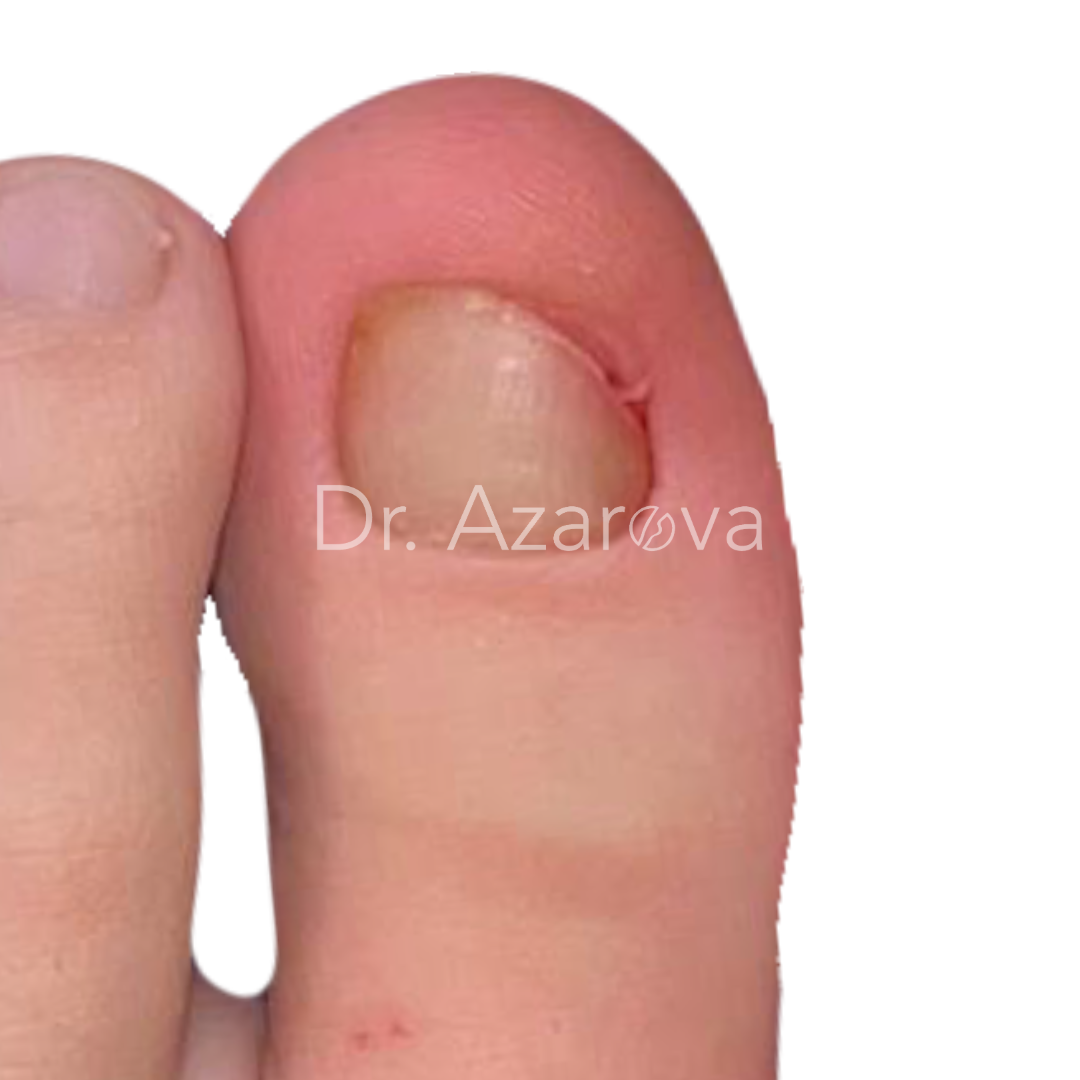
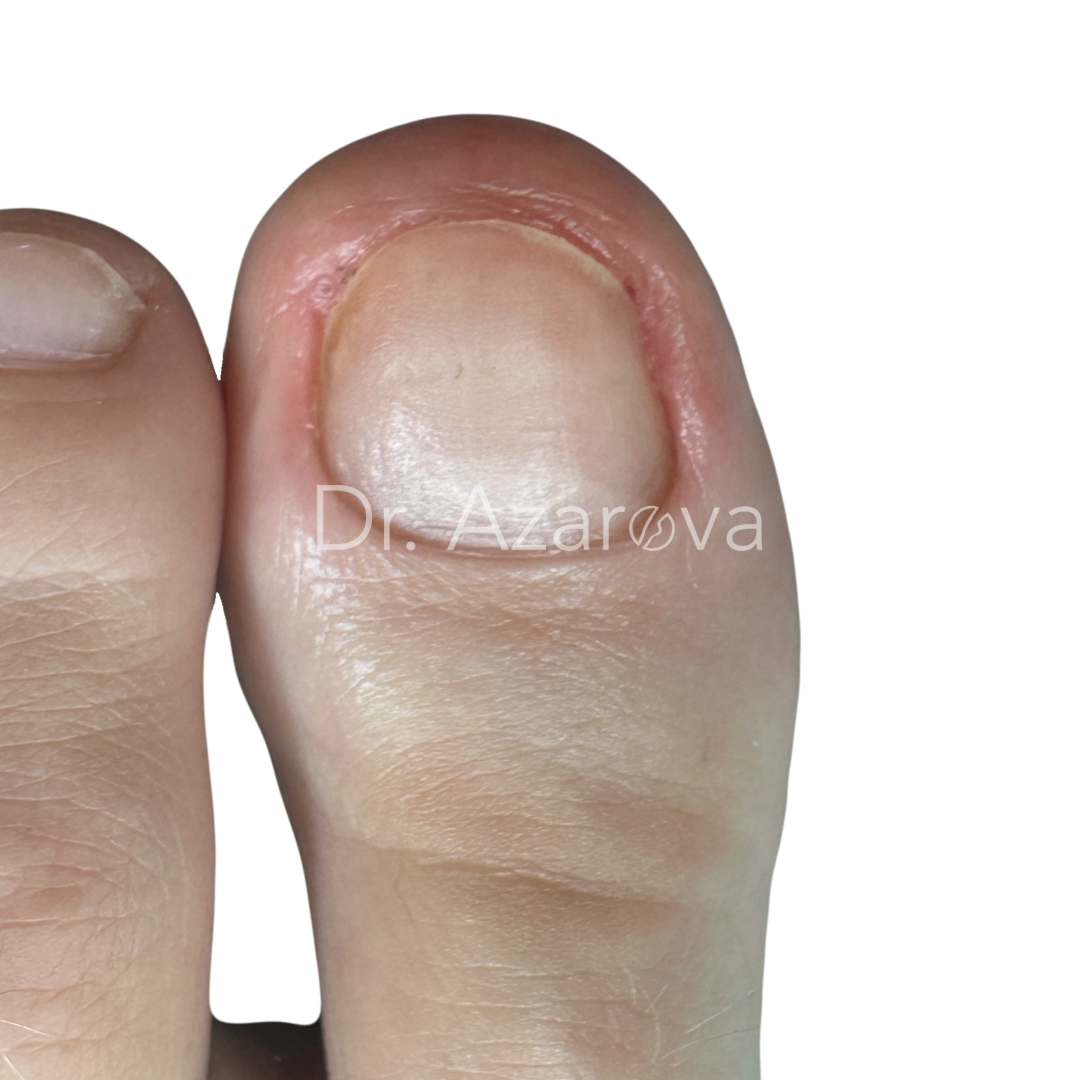
Пациентка 35 лет
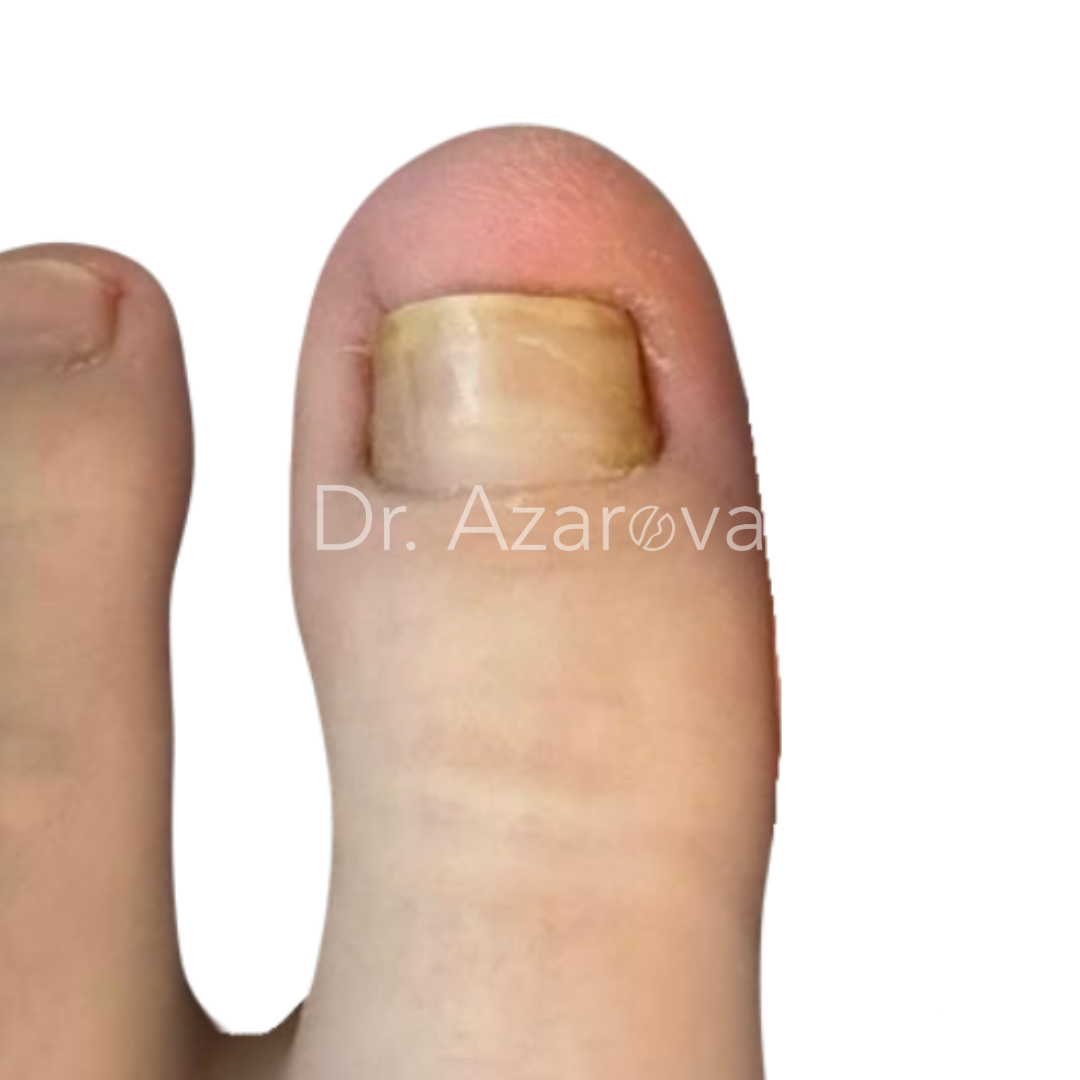
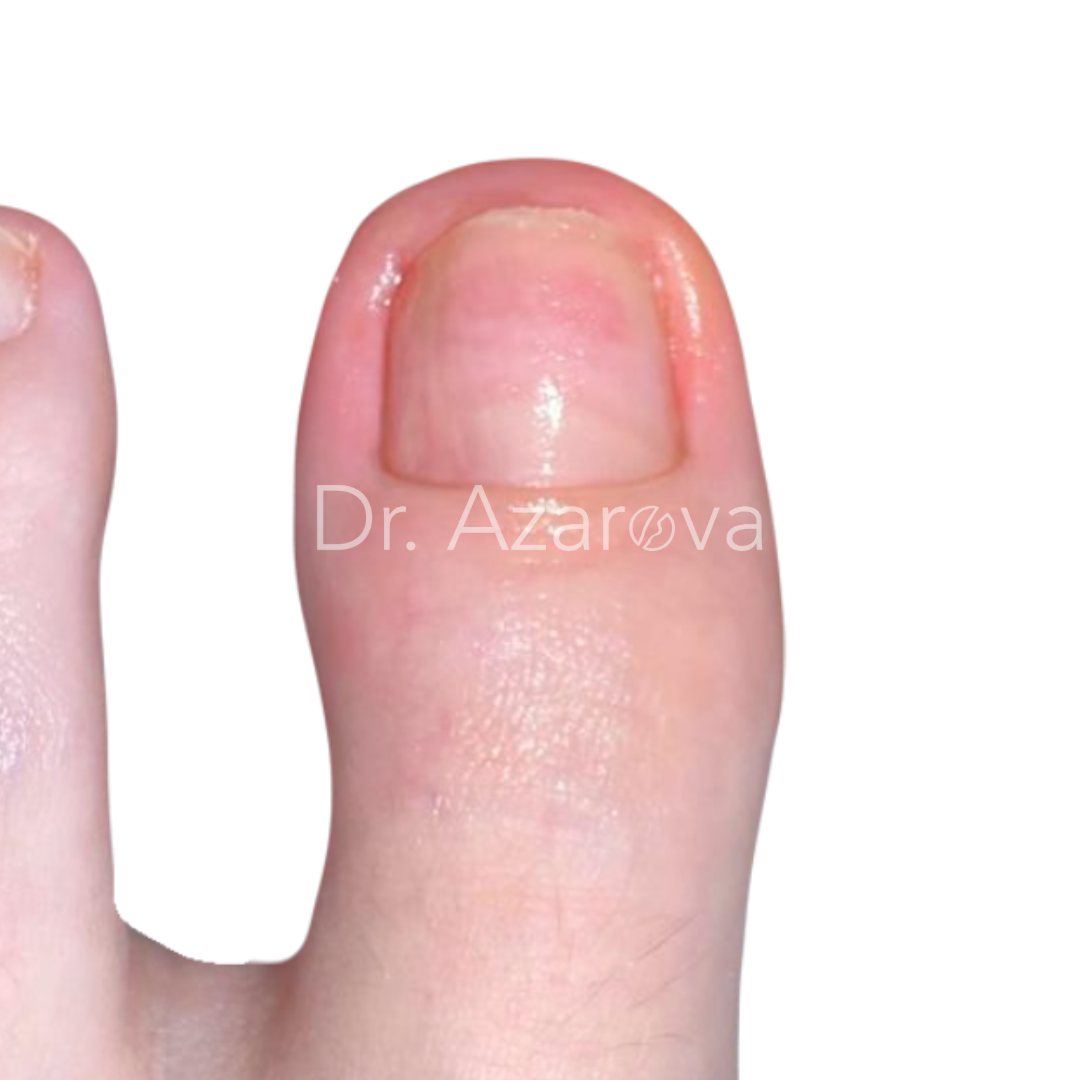
Пациентка 24 года
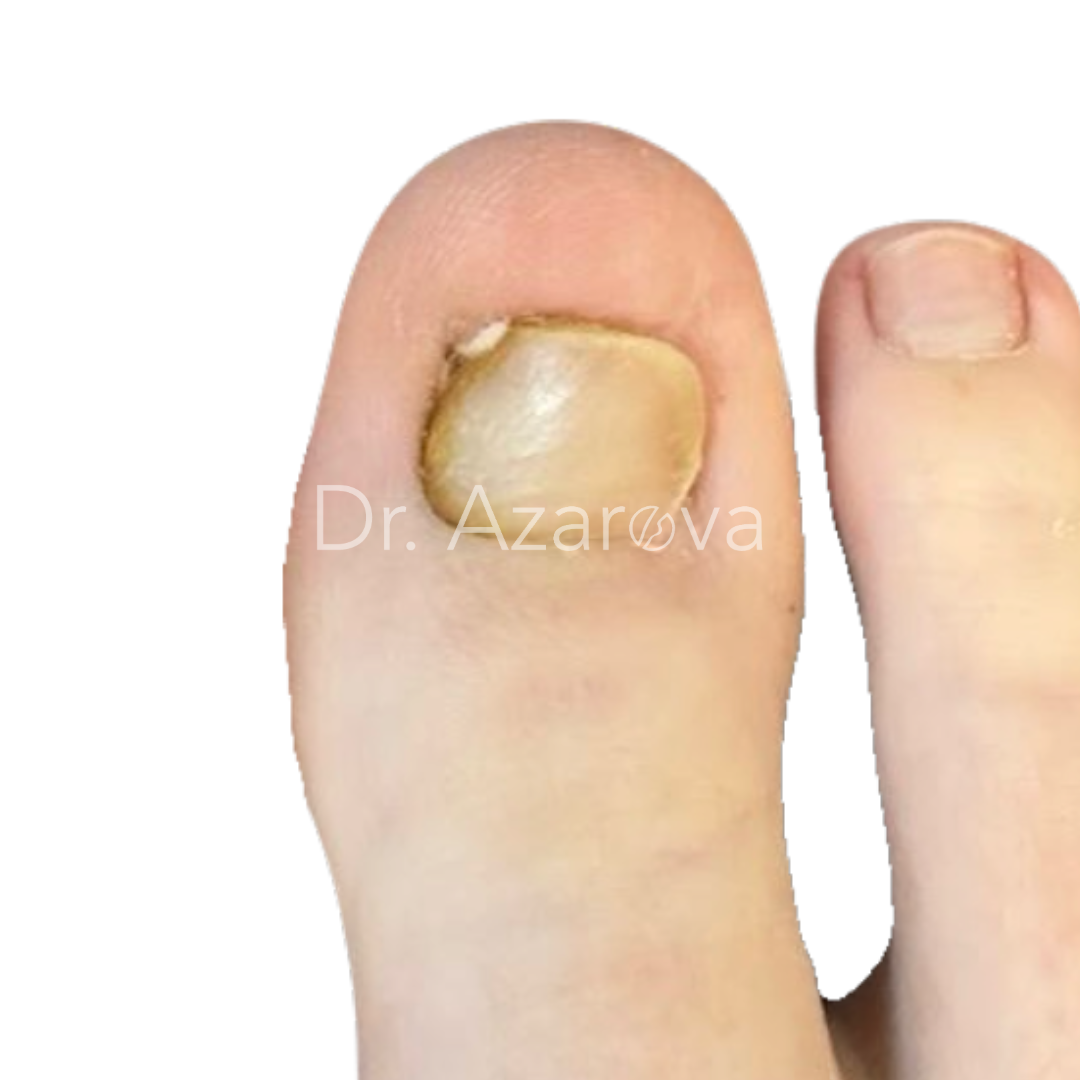
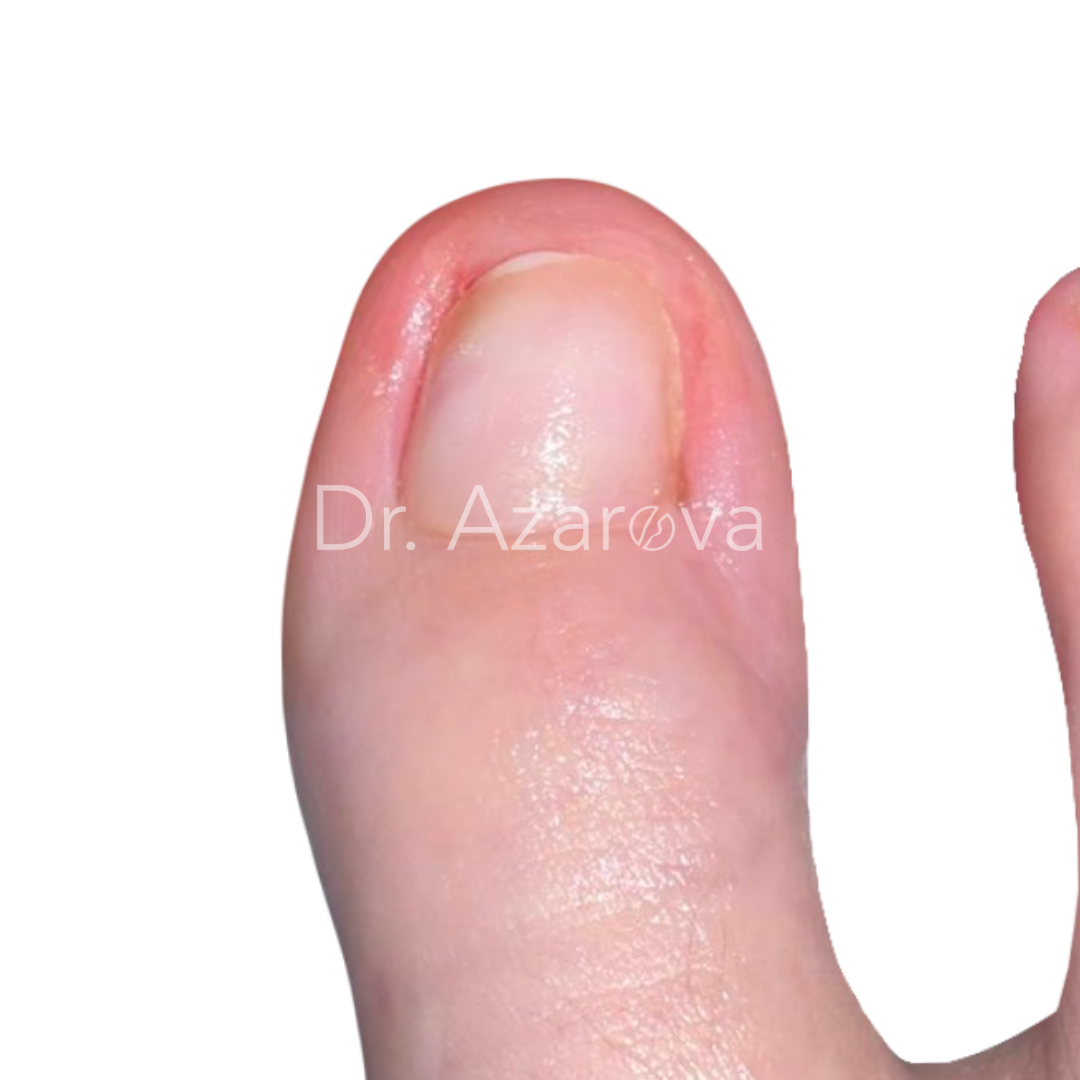
Пациентка 24 года
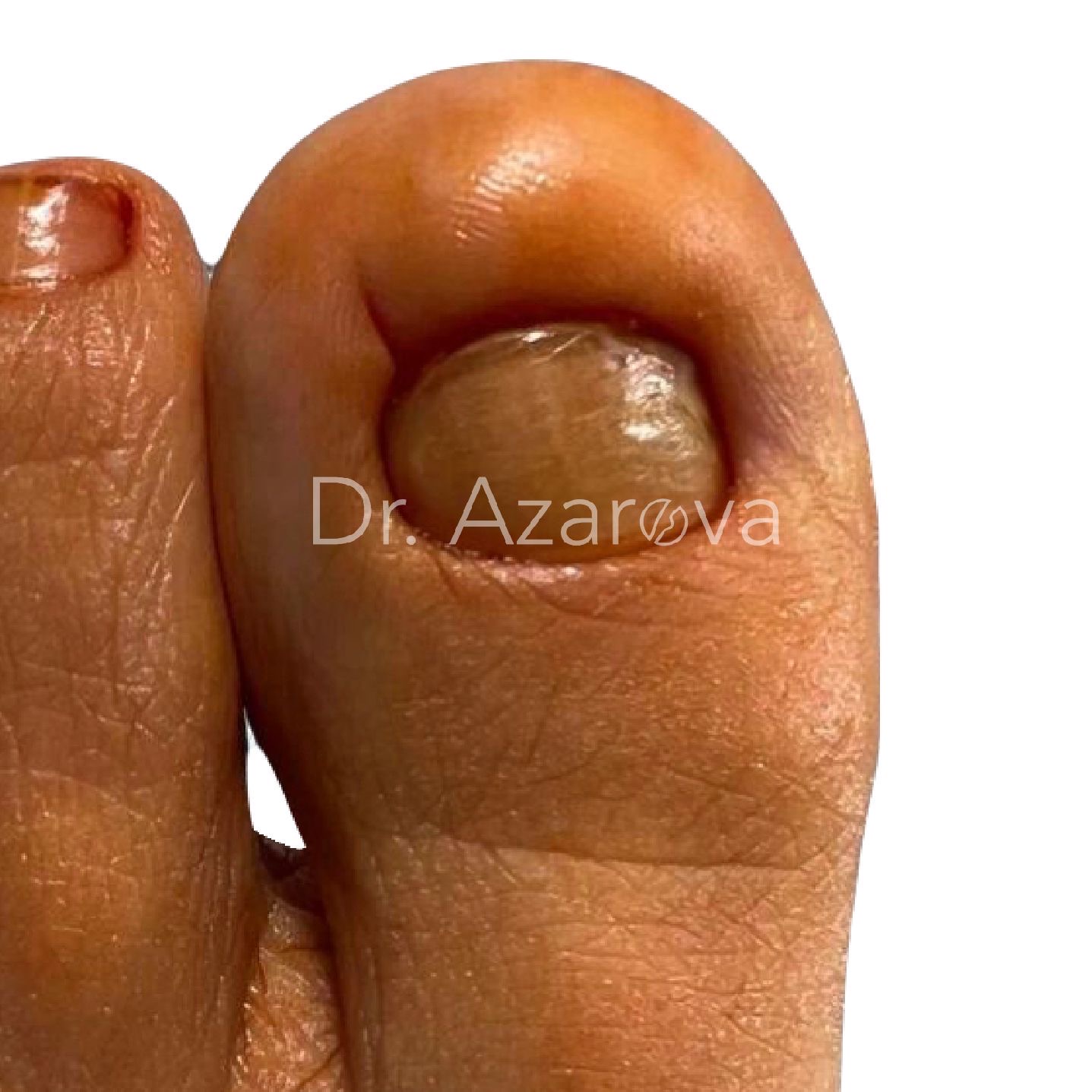
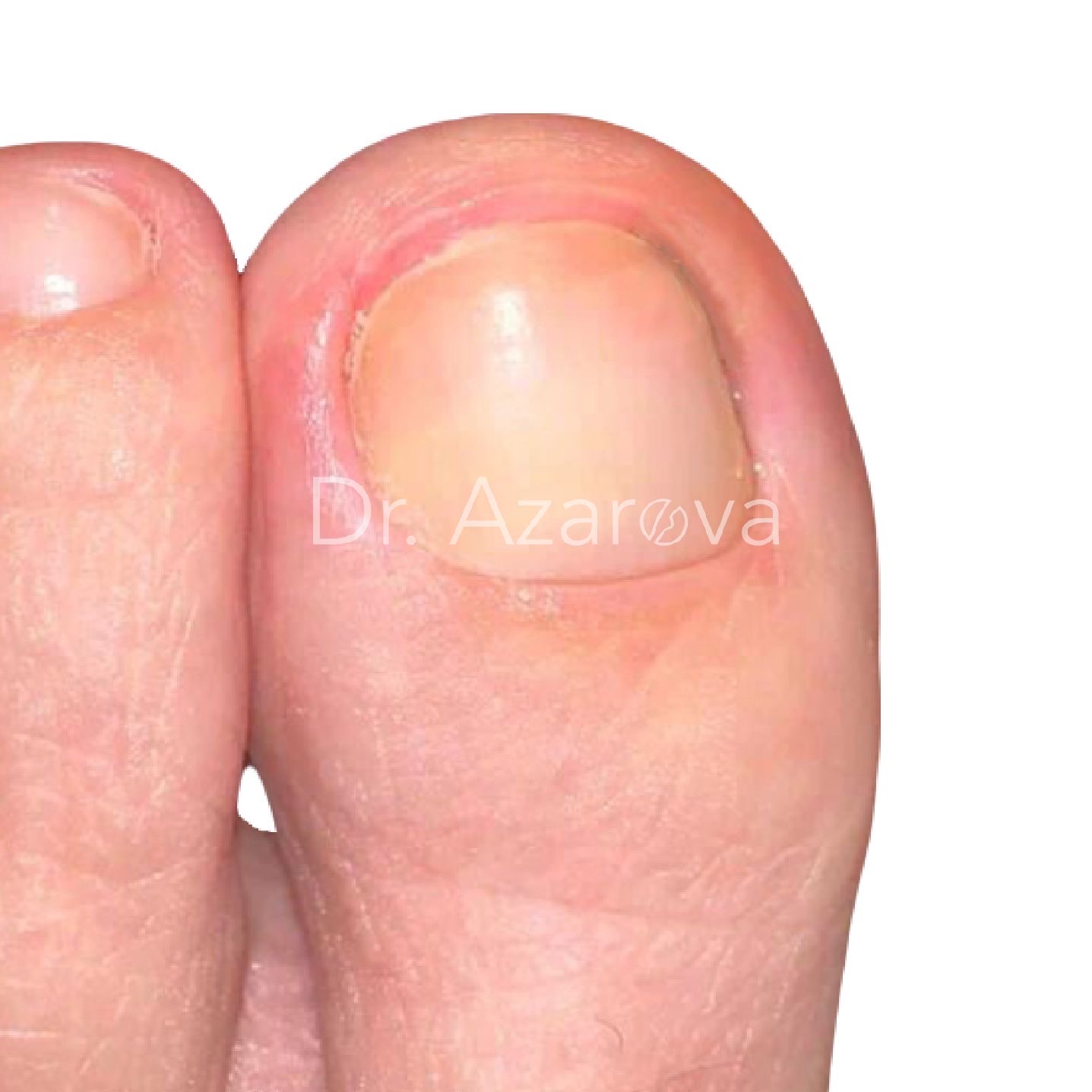
Пациентка 39 лет
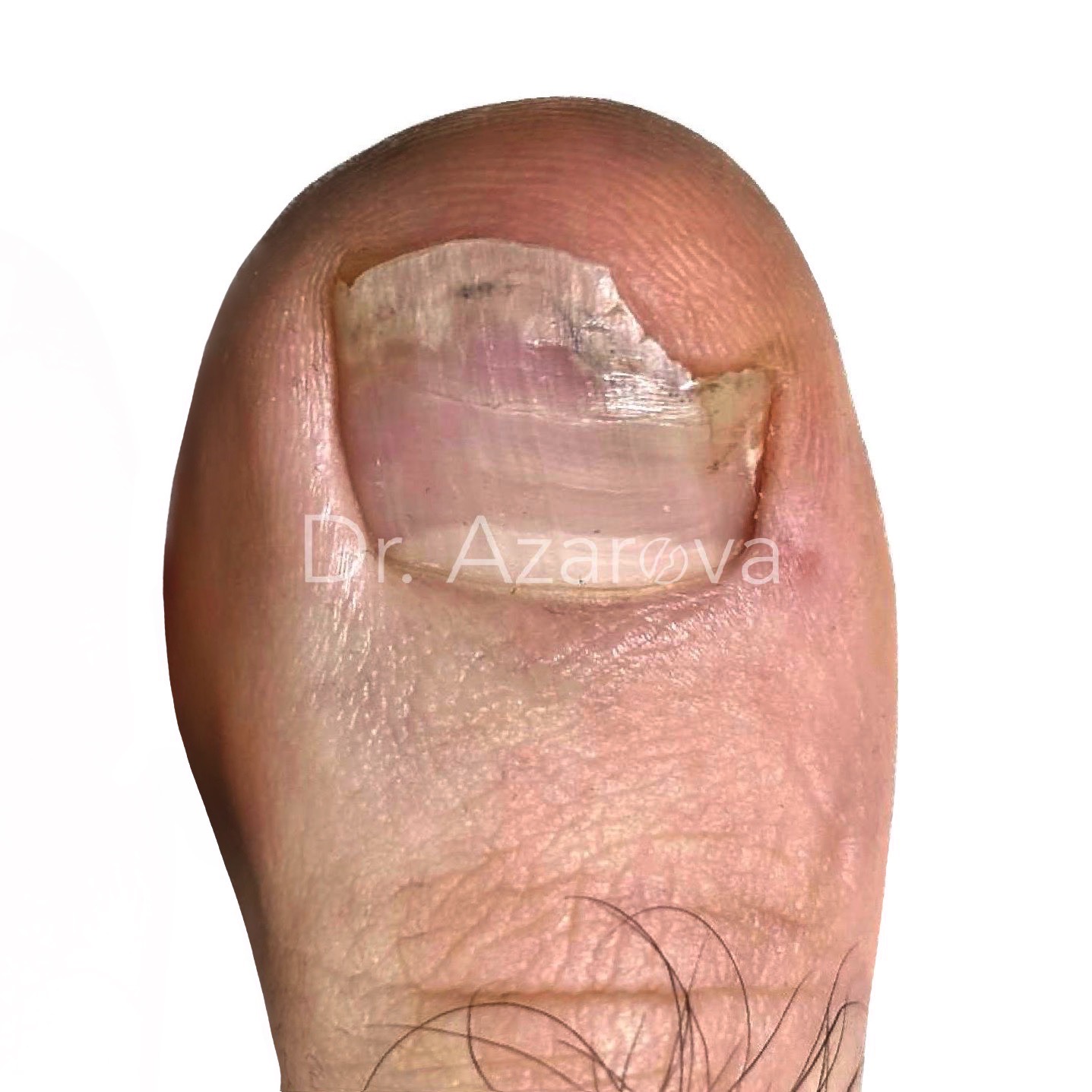
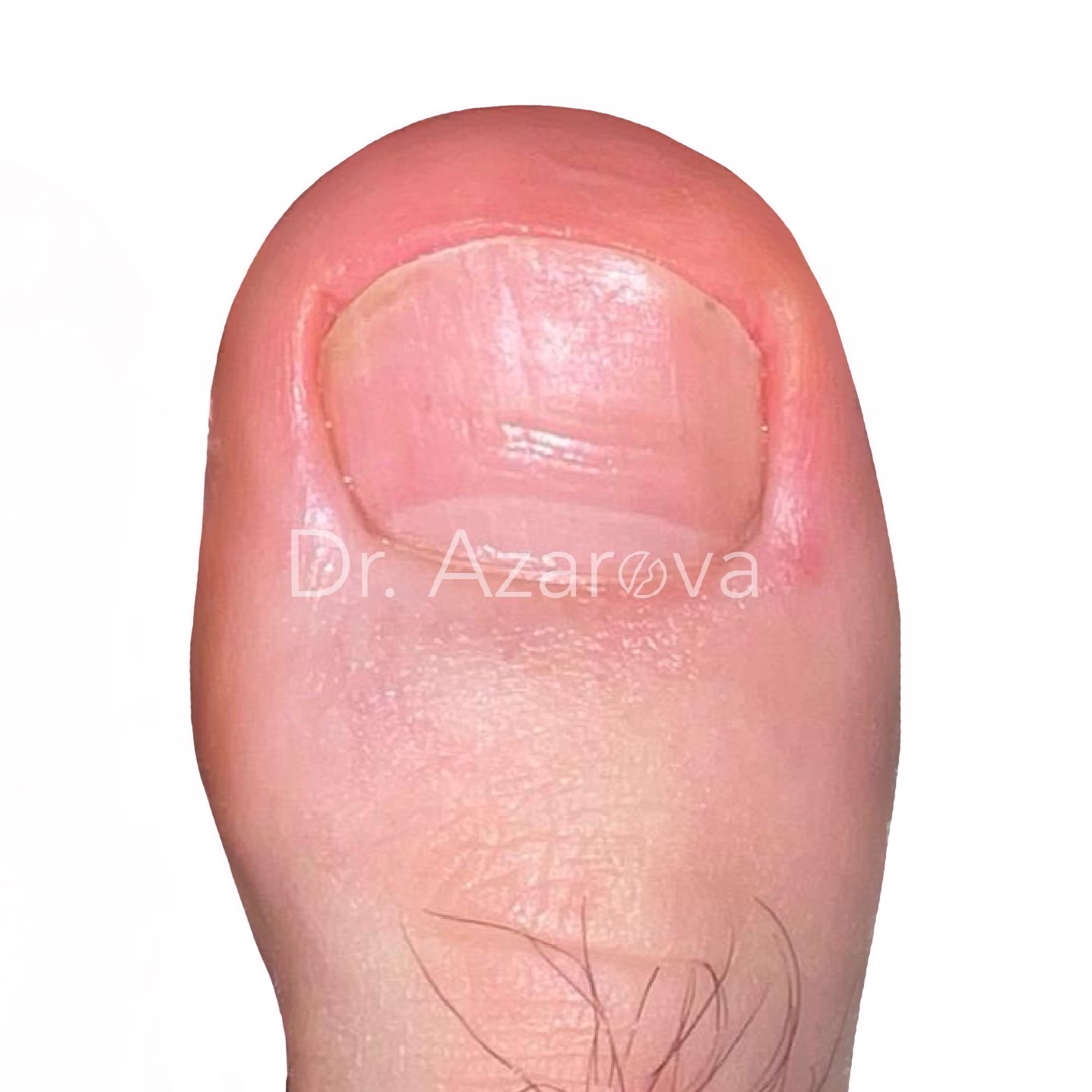
Пациент 32 года
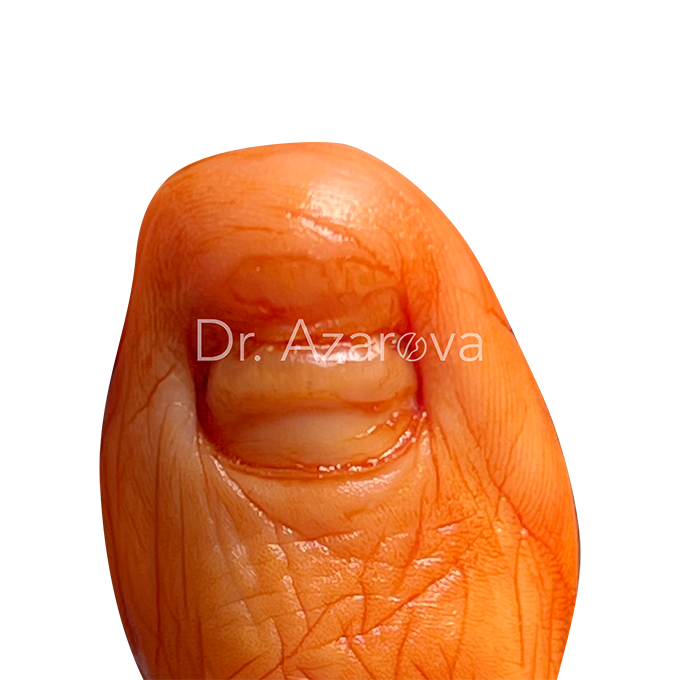
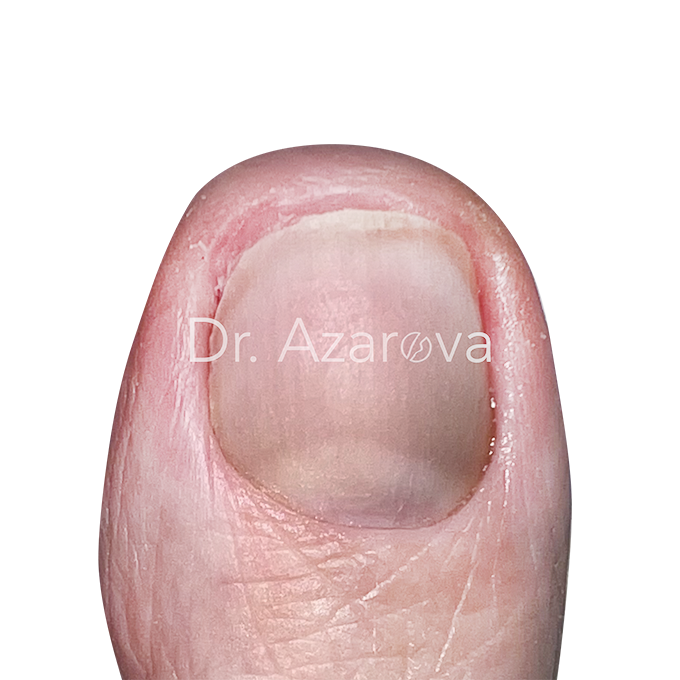
Пациентка 42 года
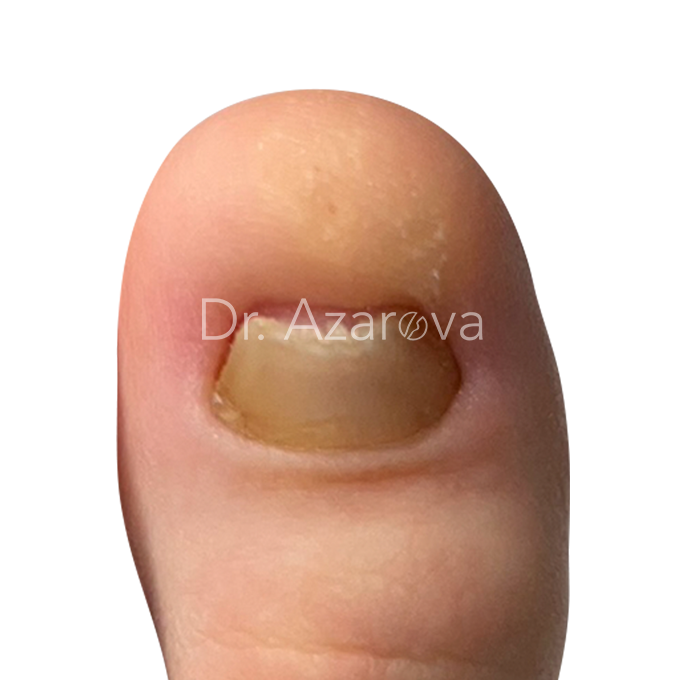
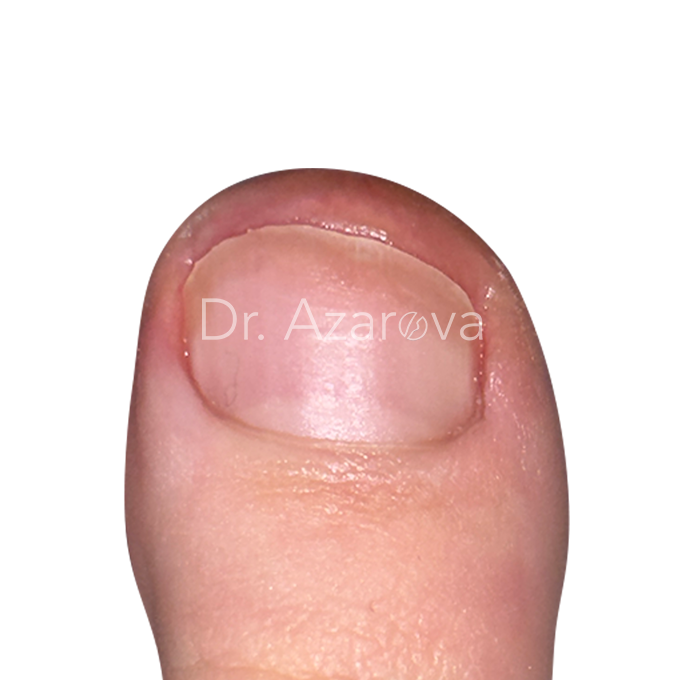
Пациентка 18 лет
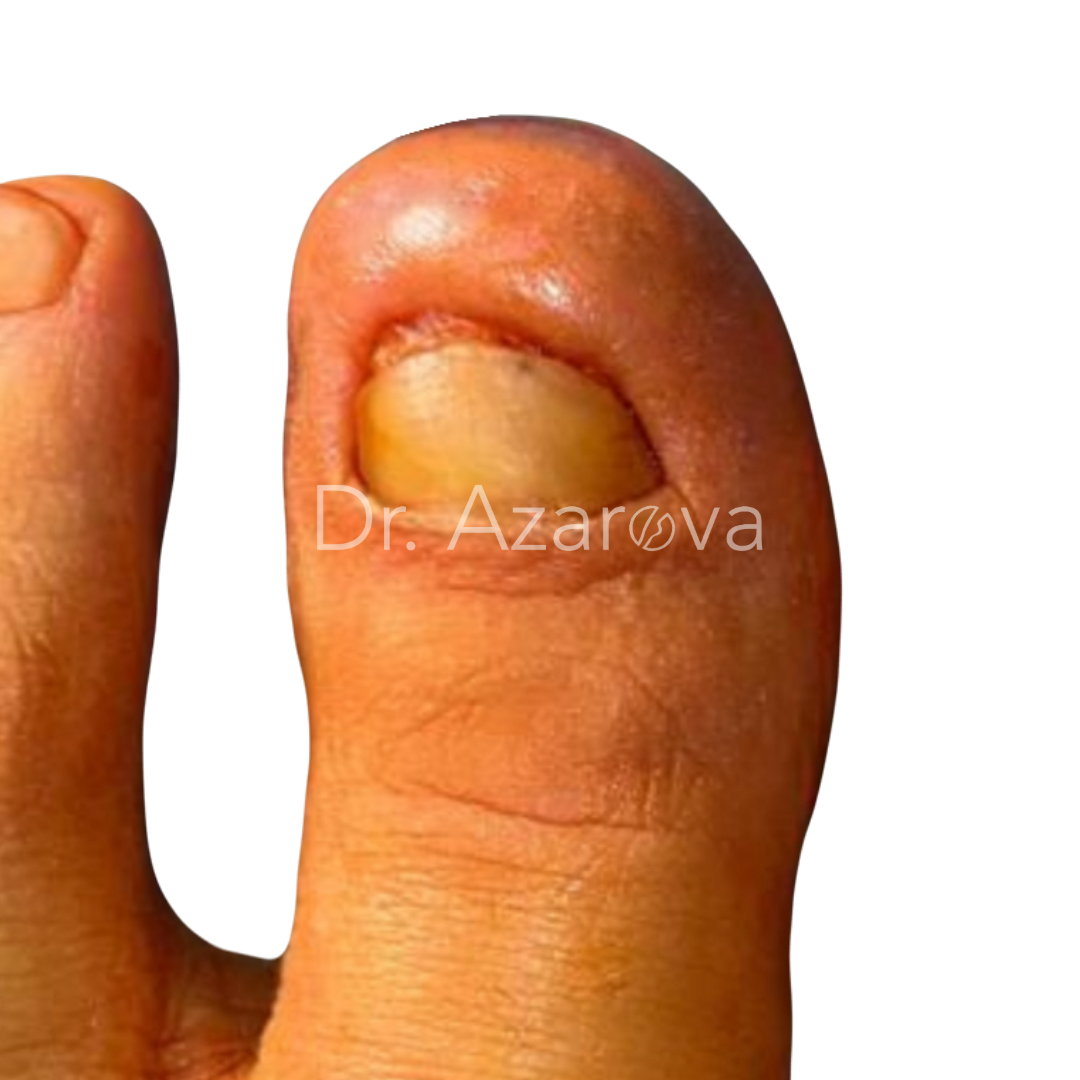
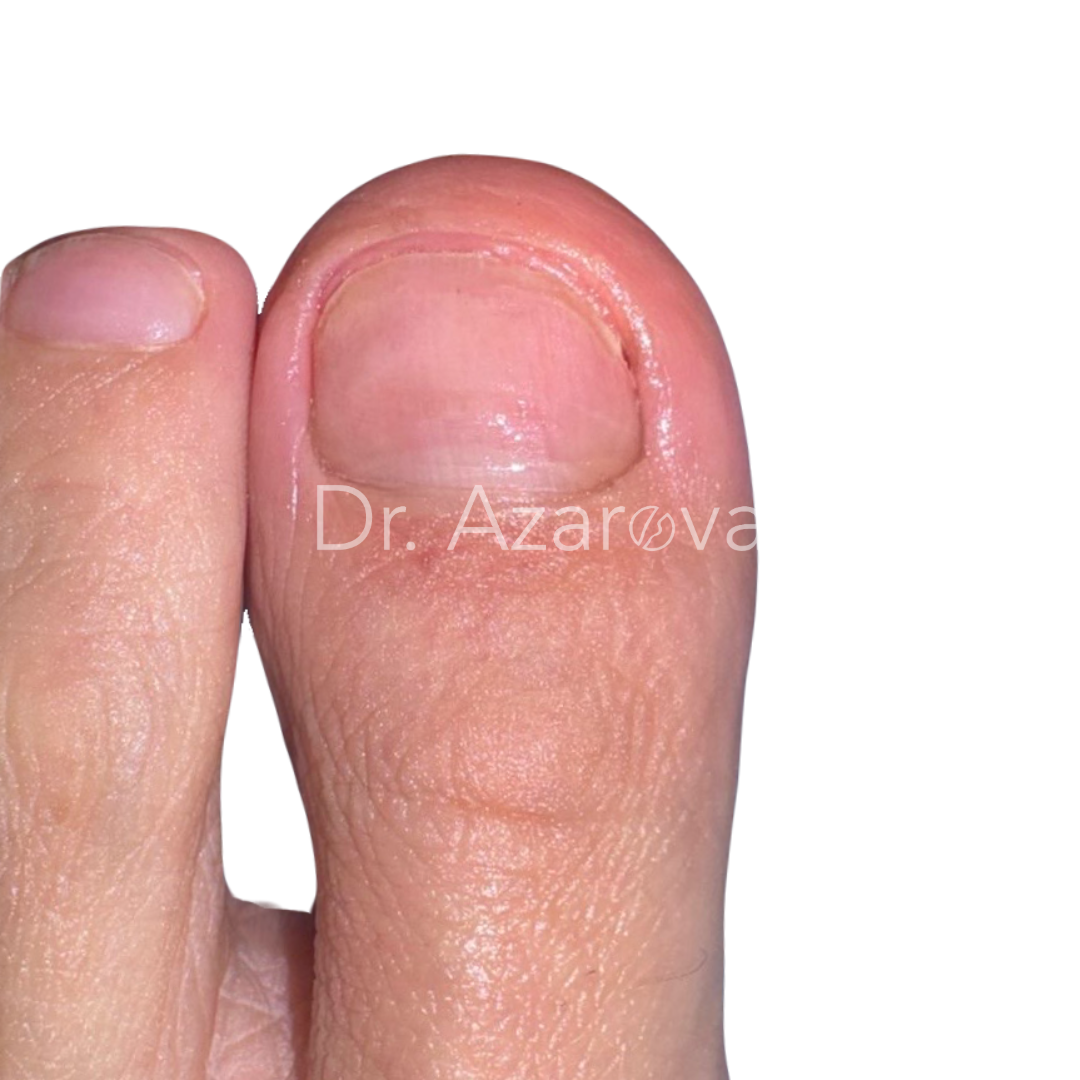
Пациентка 38 лет
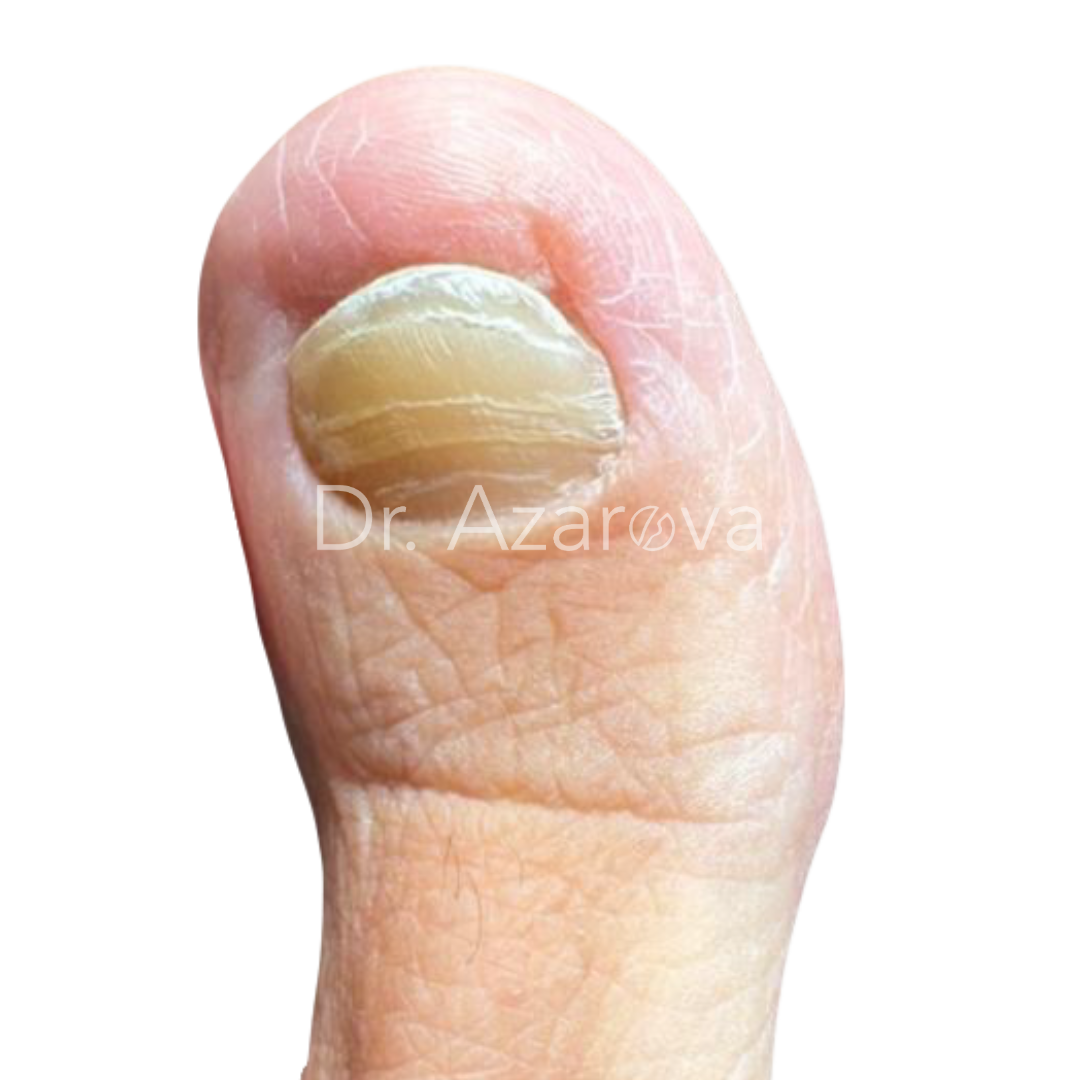
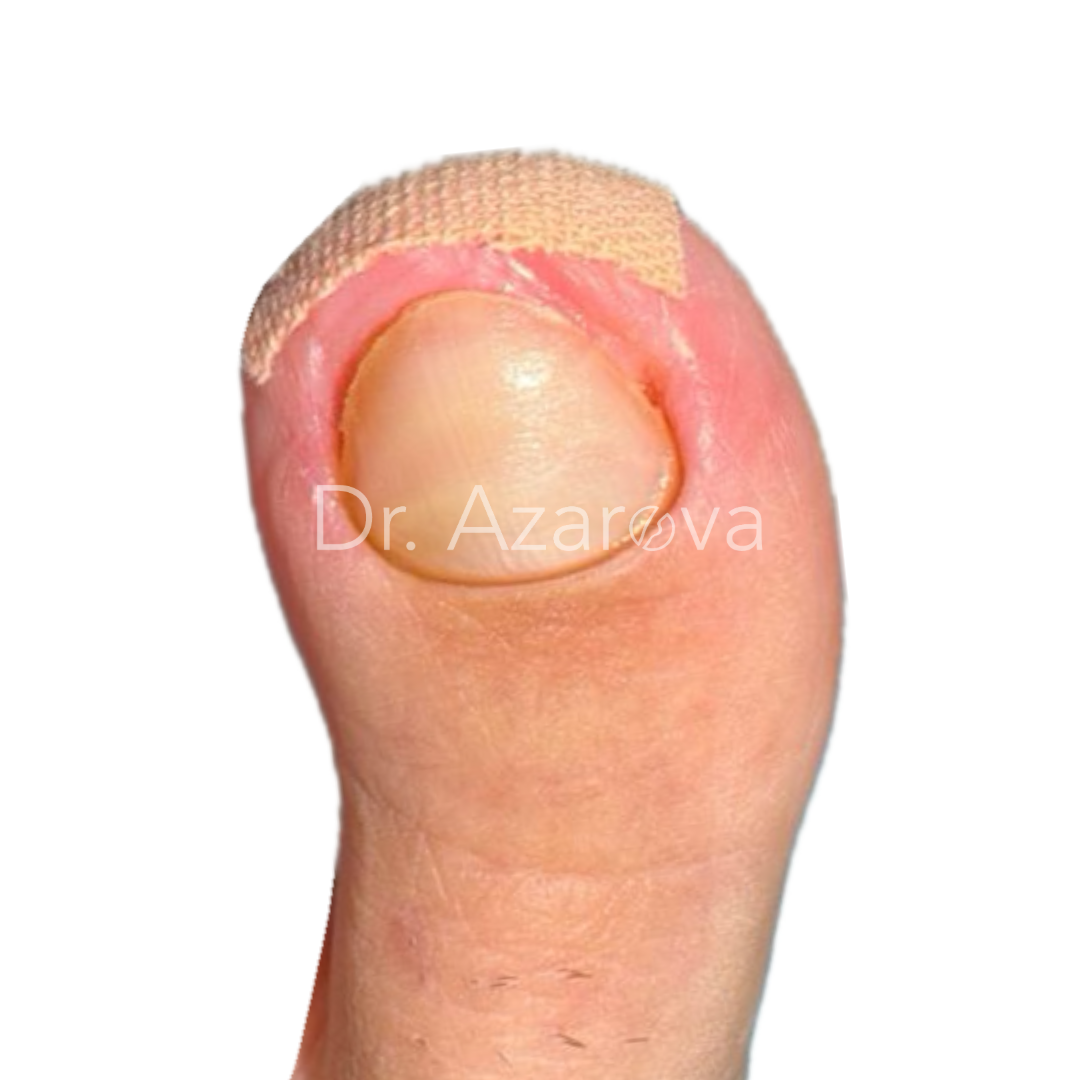
Пациент 36 лет
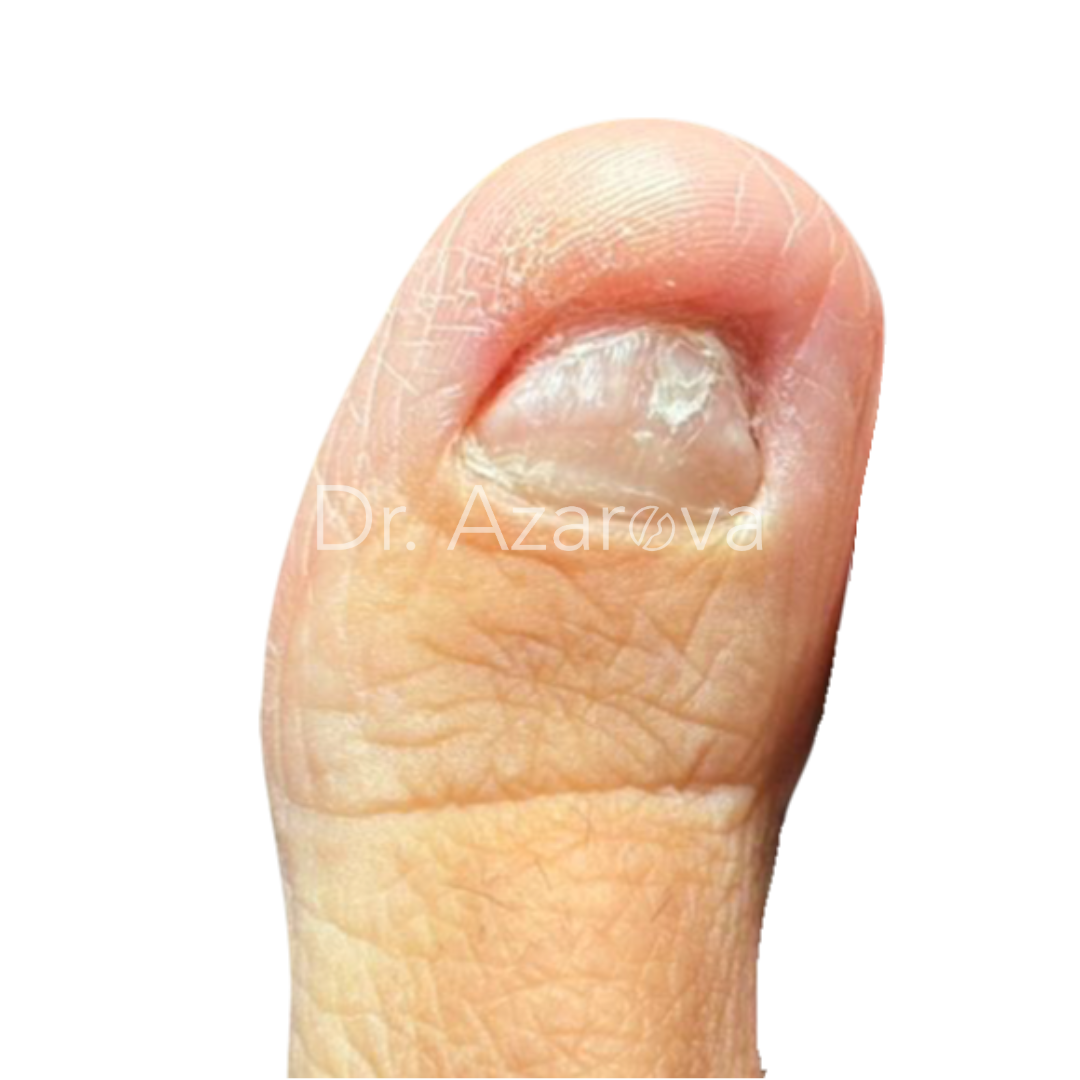
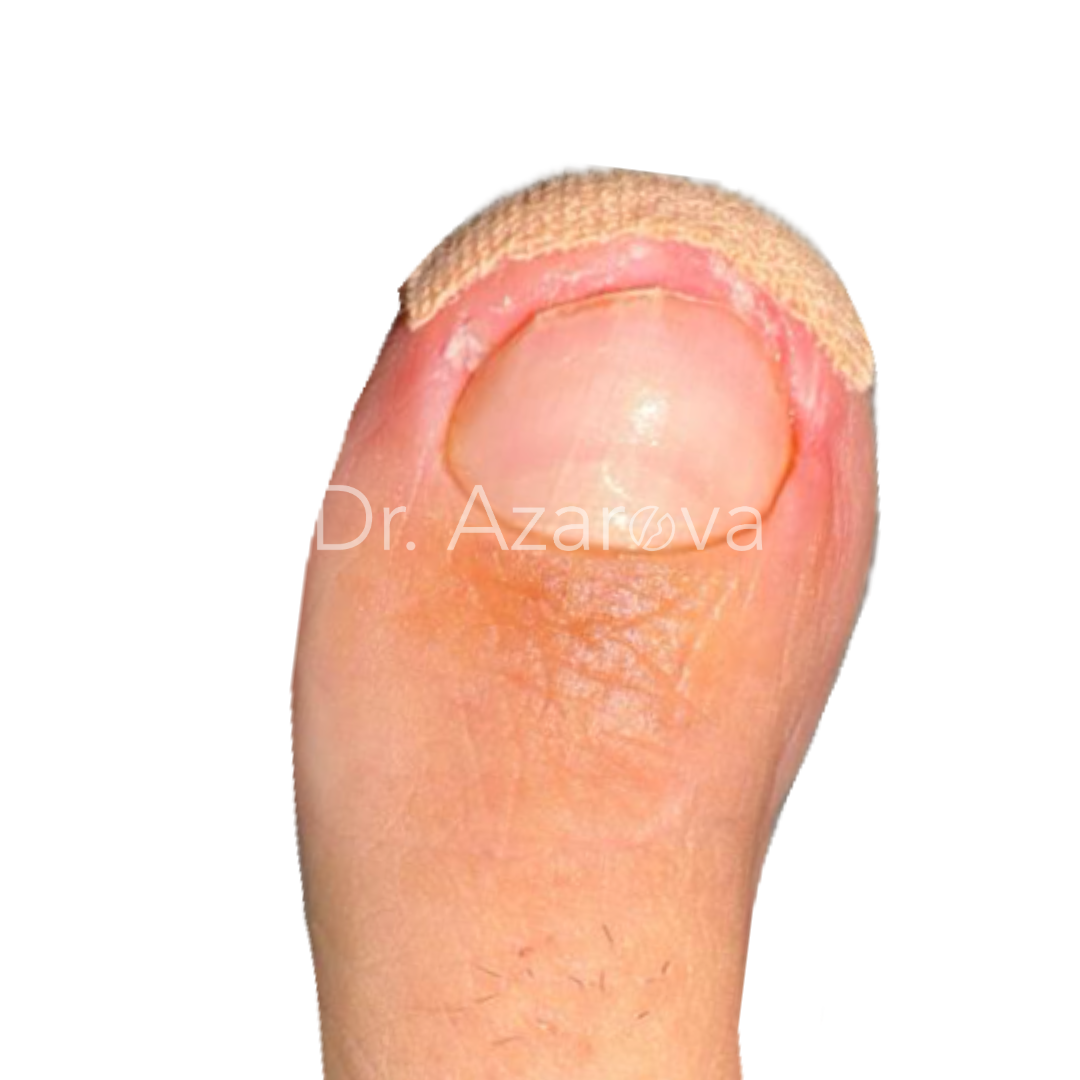
Пациентка 36 лет
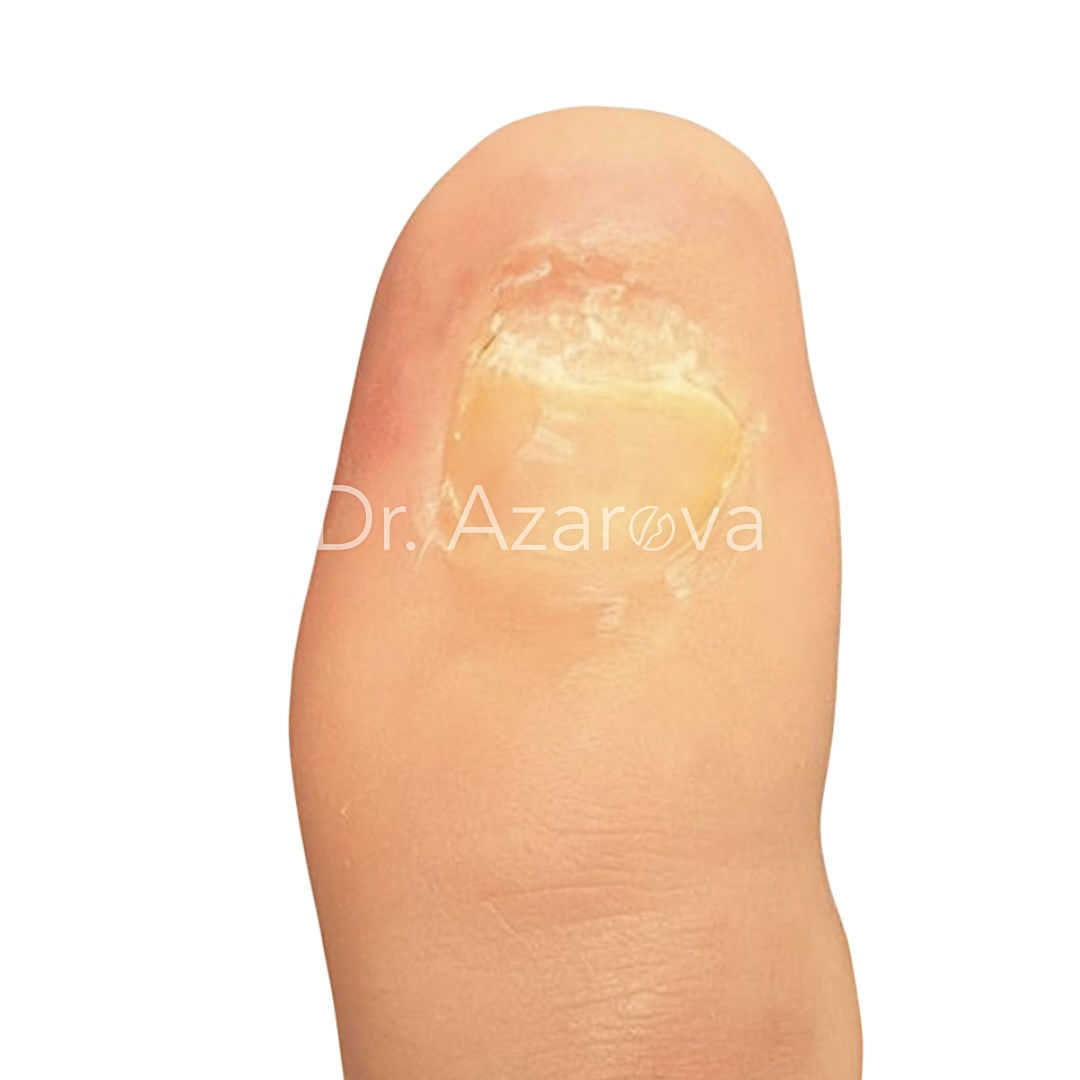
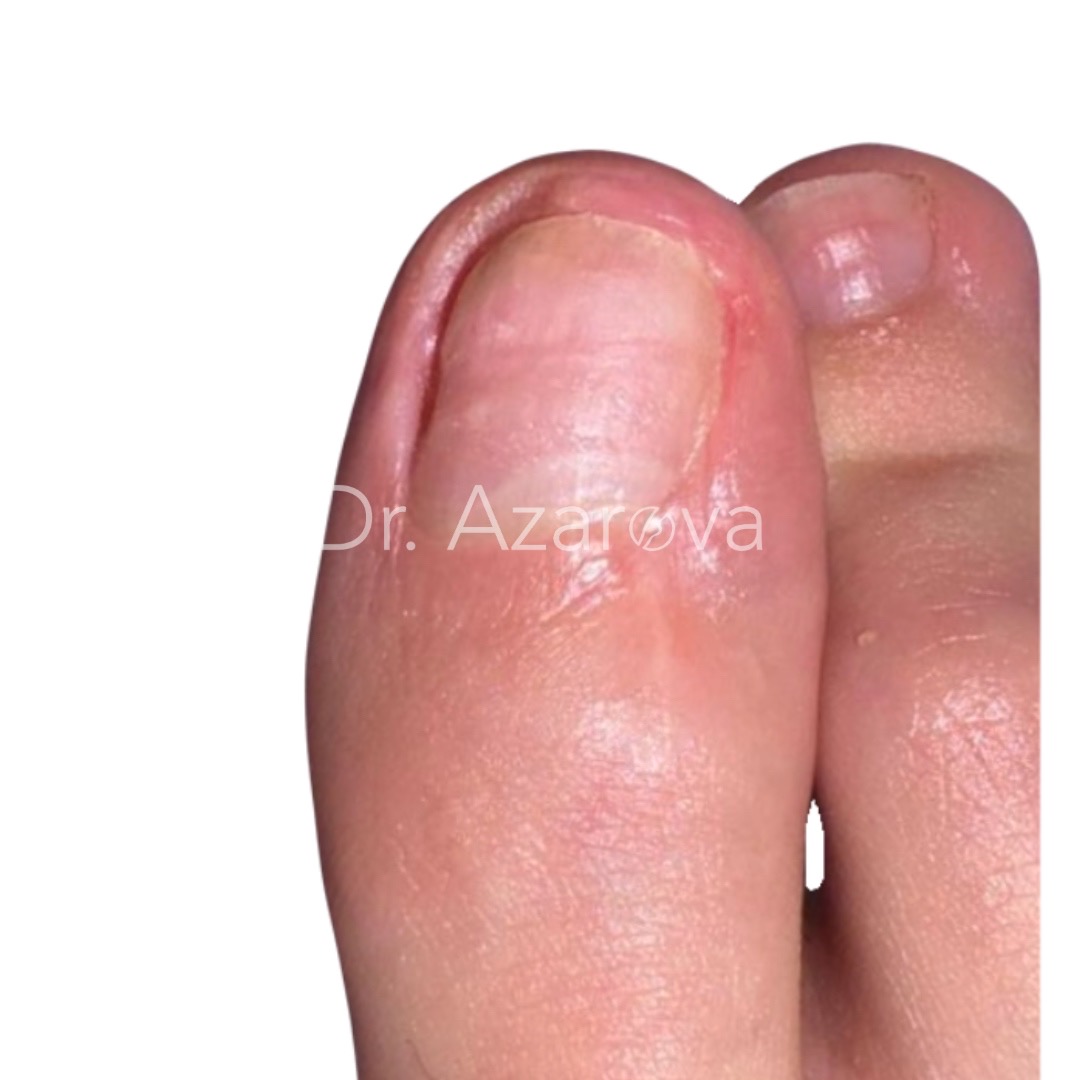
Пациентка 32 года
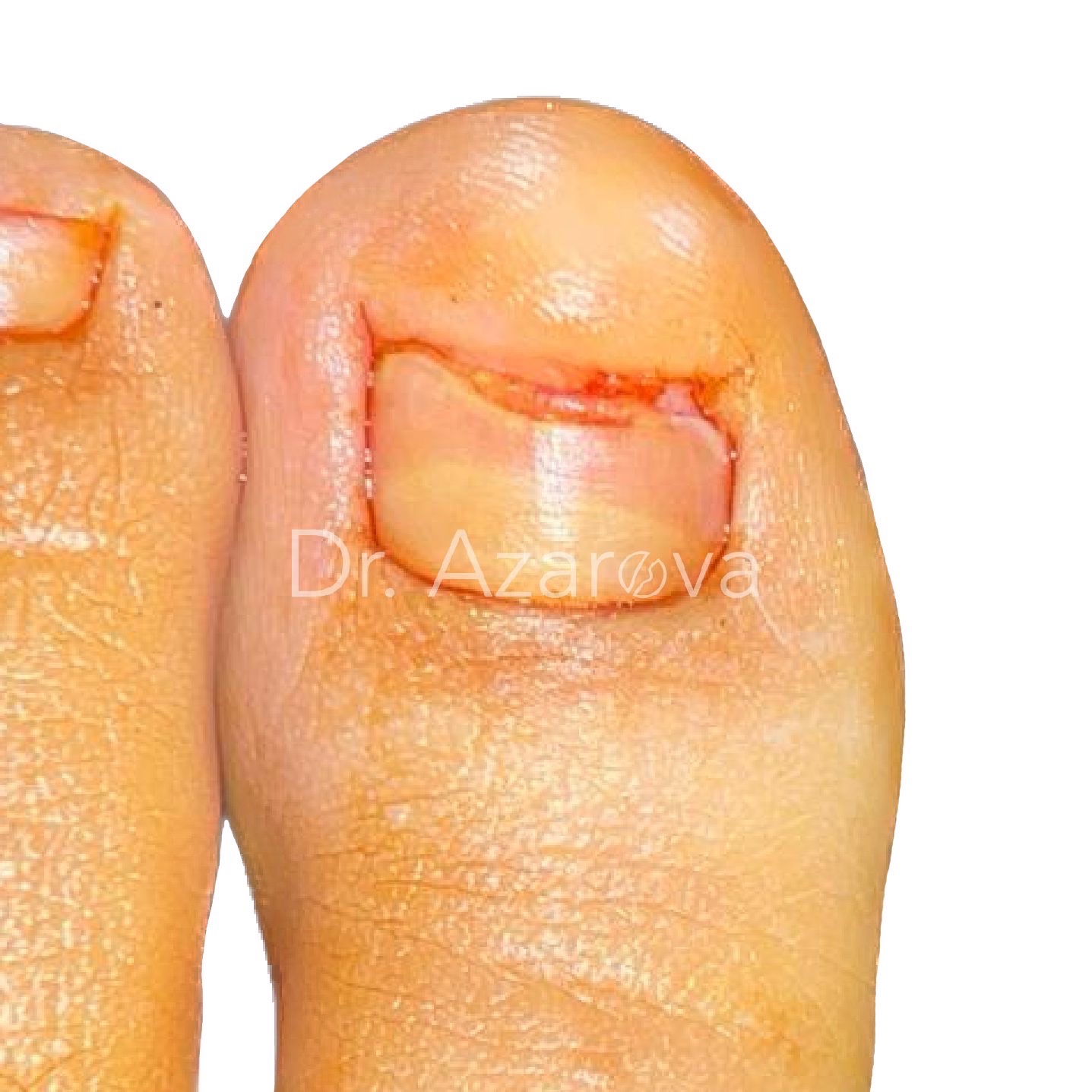
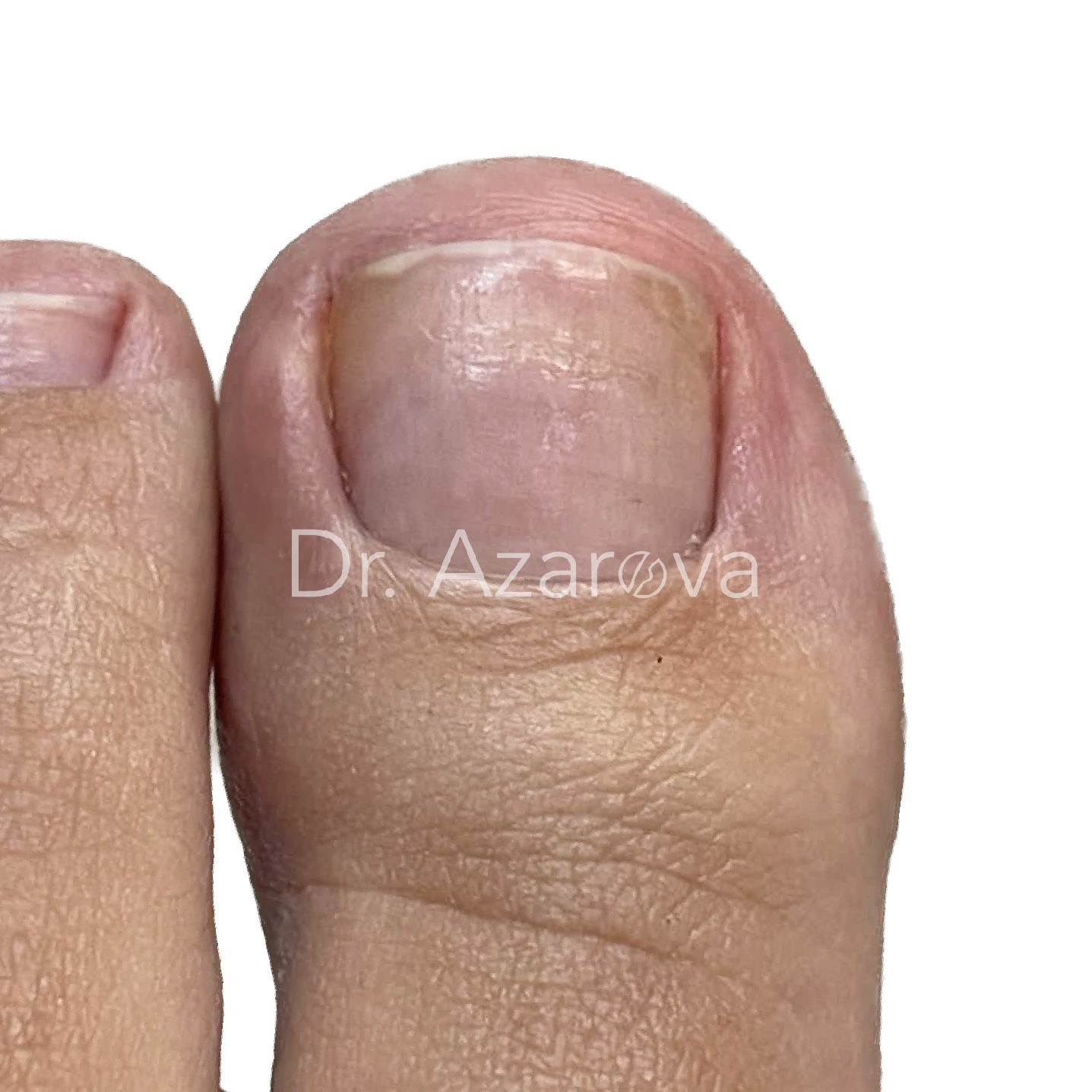
Пациентка 30 лет
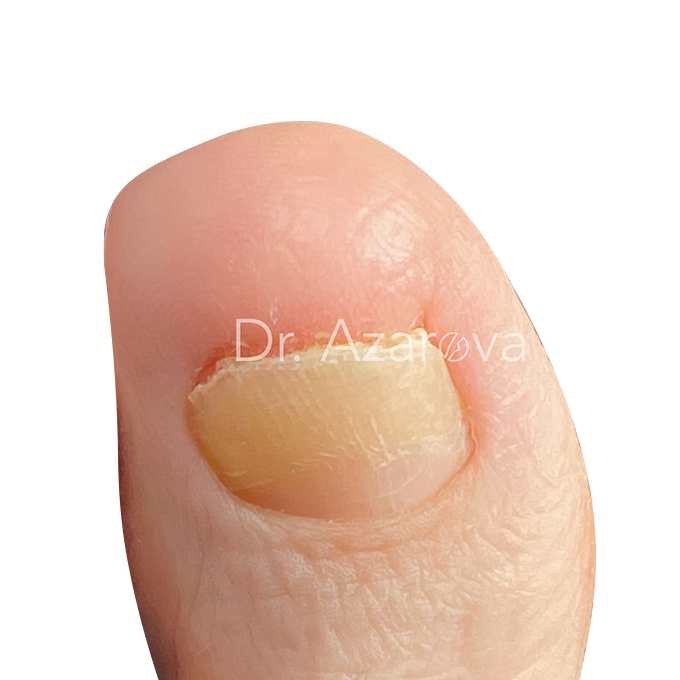
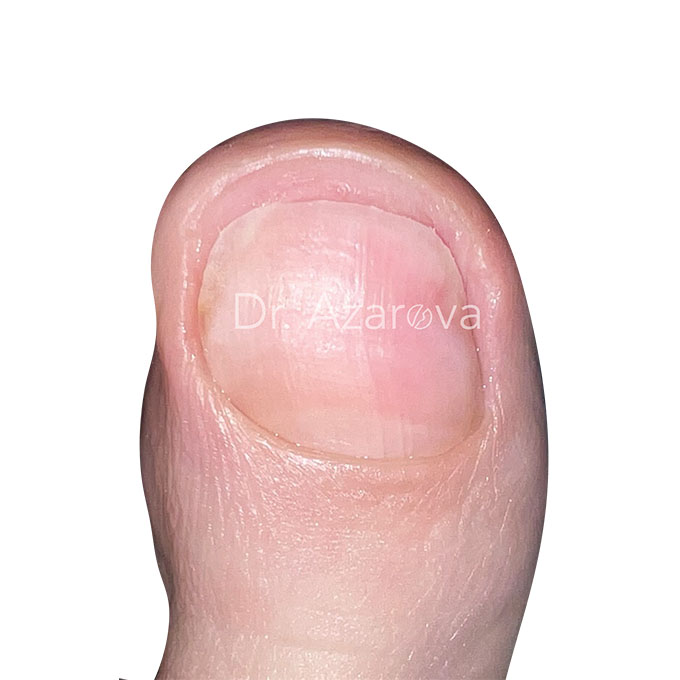
Пациентка 35 лет
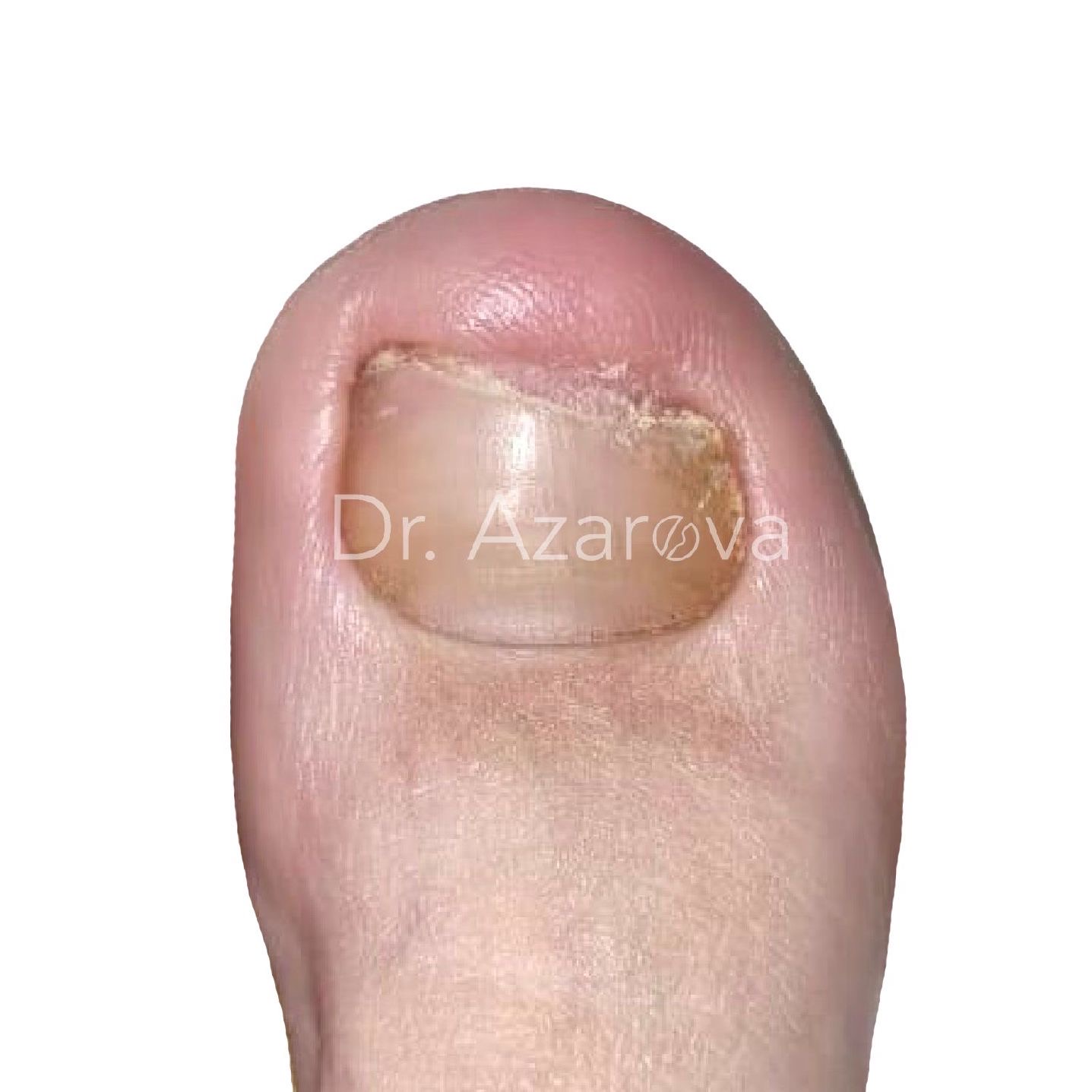
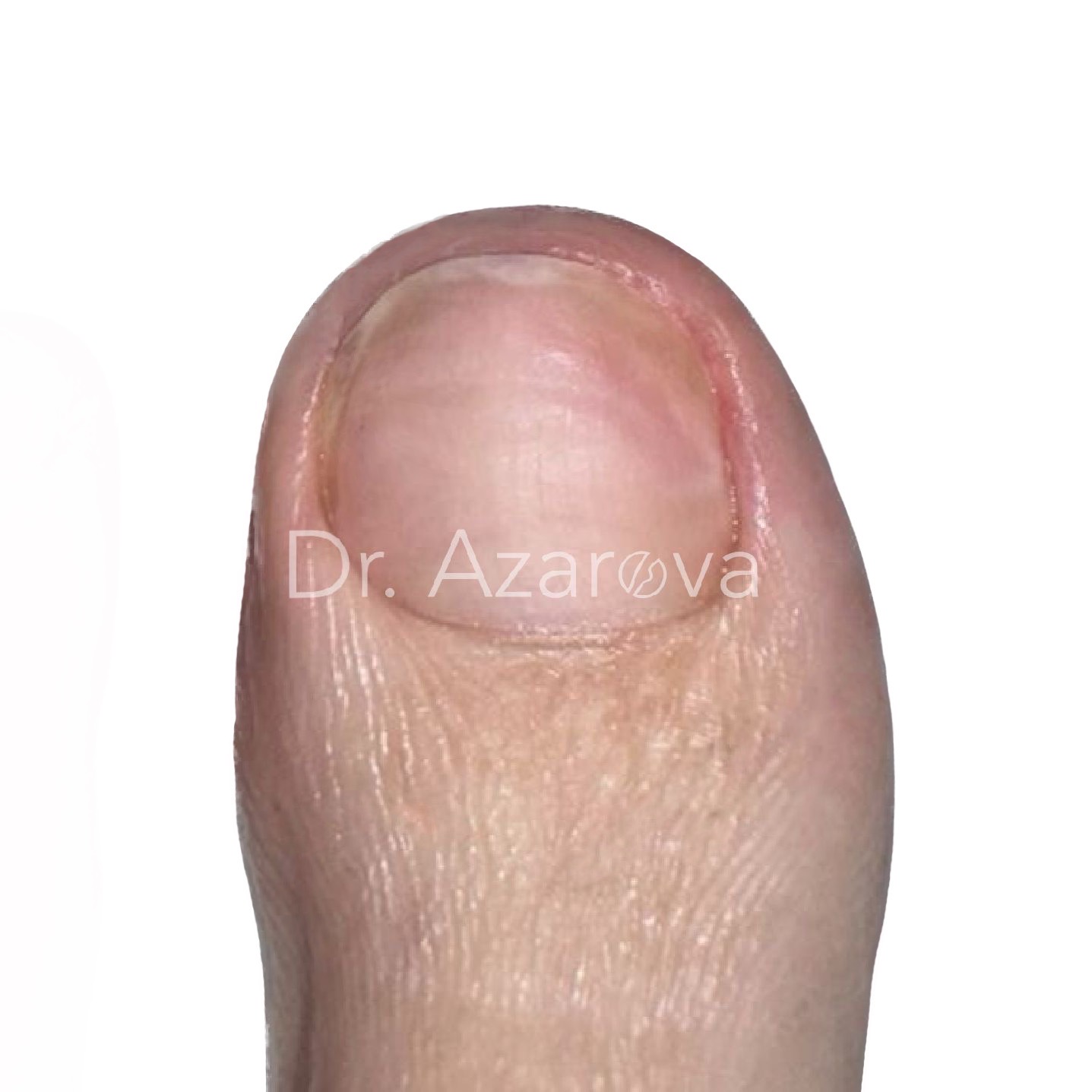
Пациентка 32 года
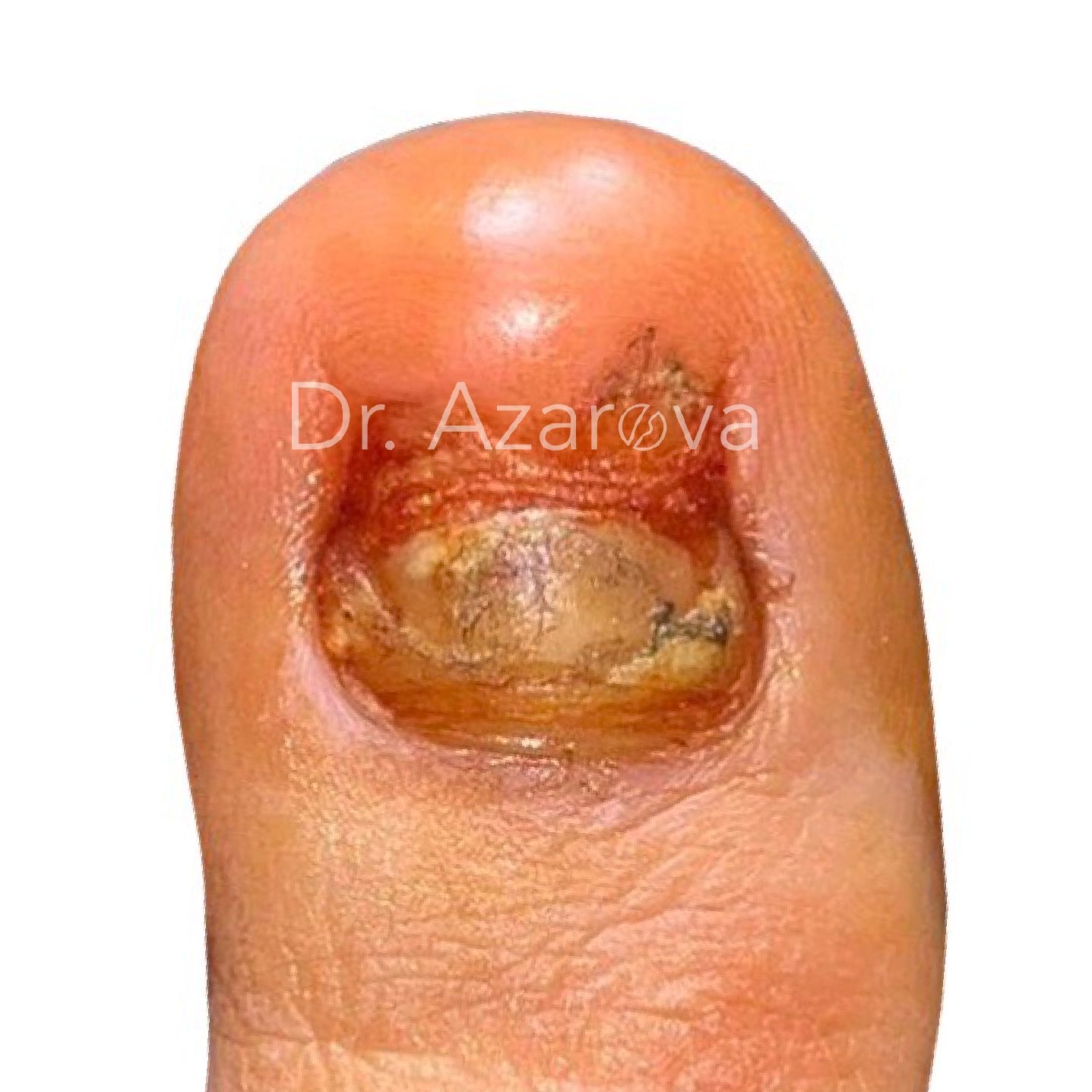
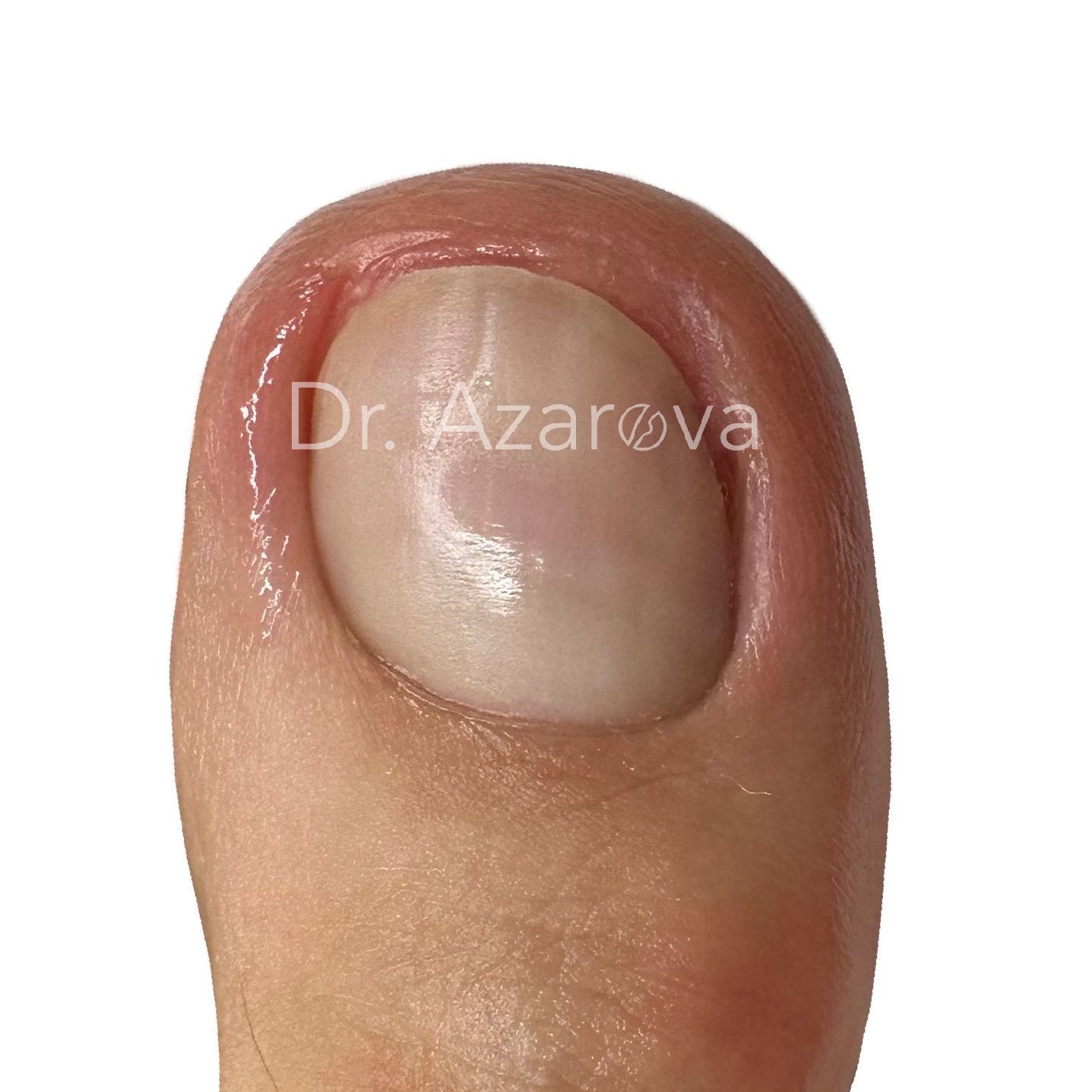
Пациентка 39 лет
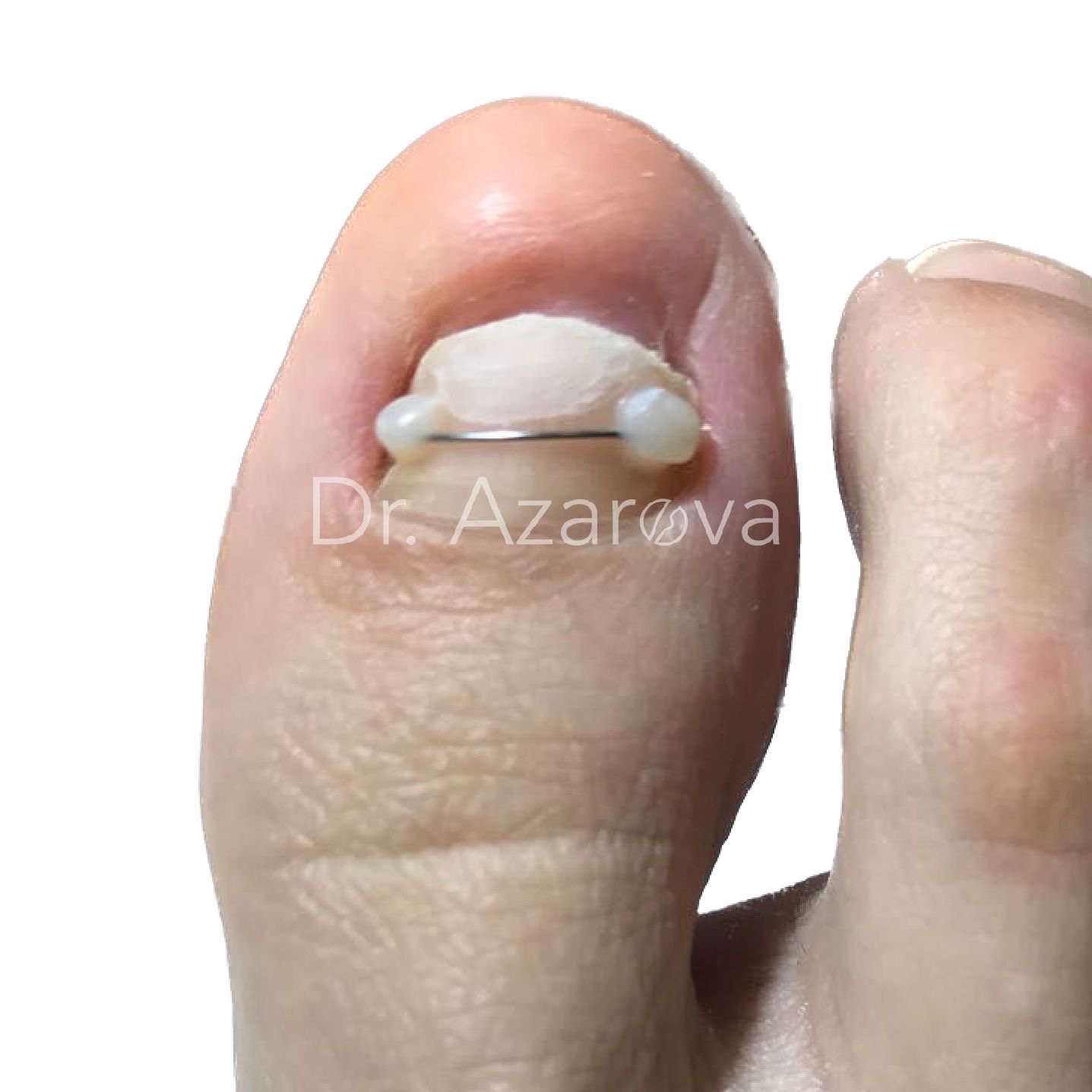
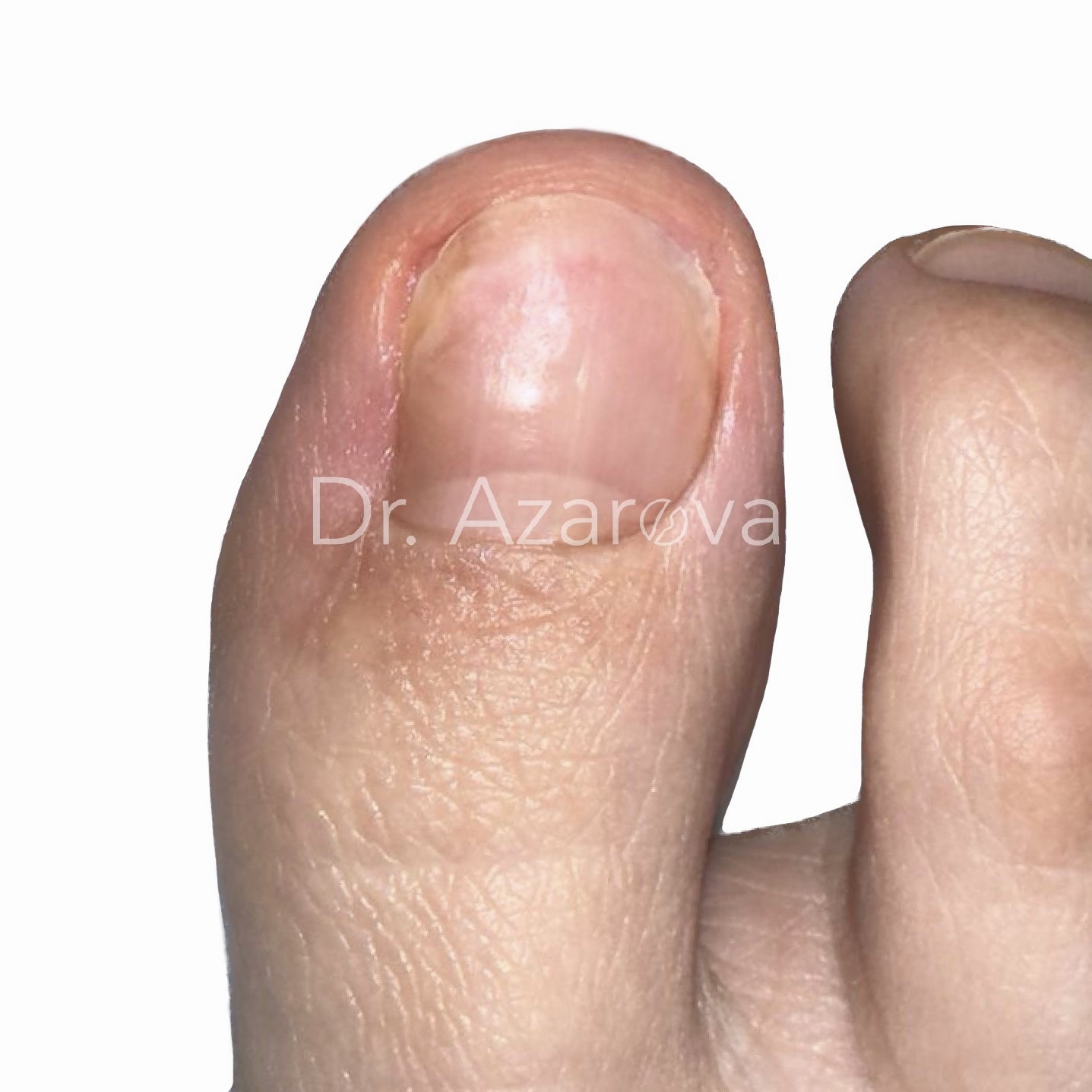
Пациентка 30 лет
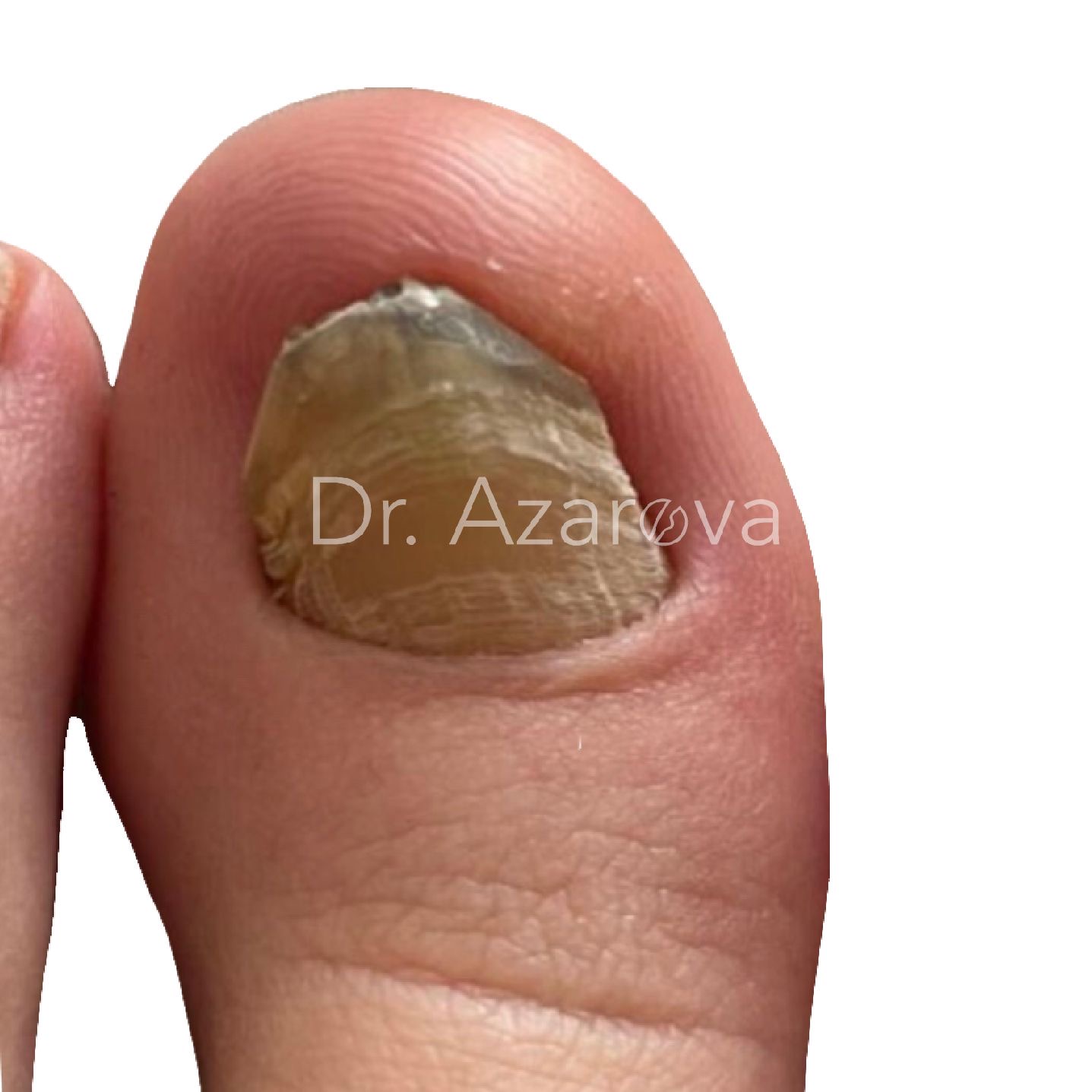
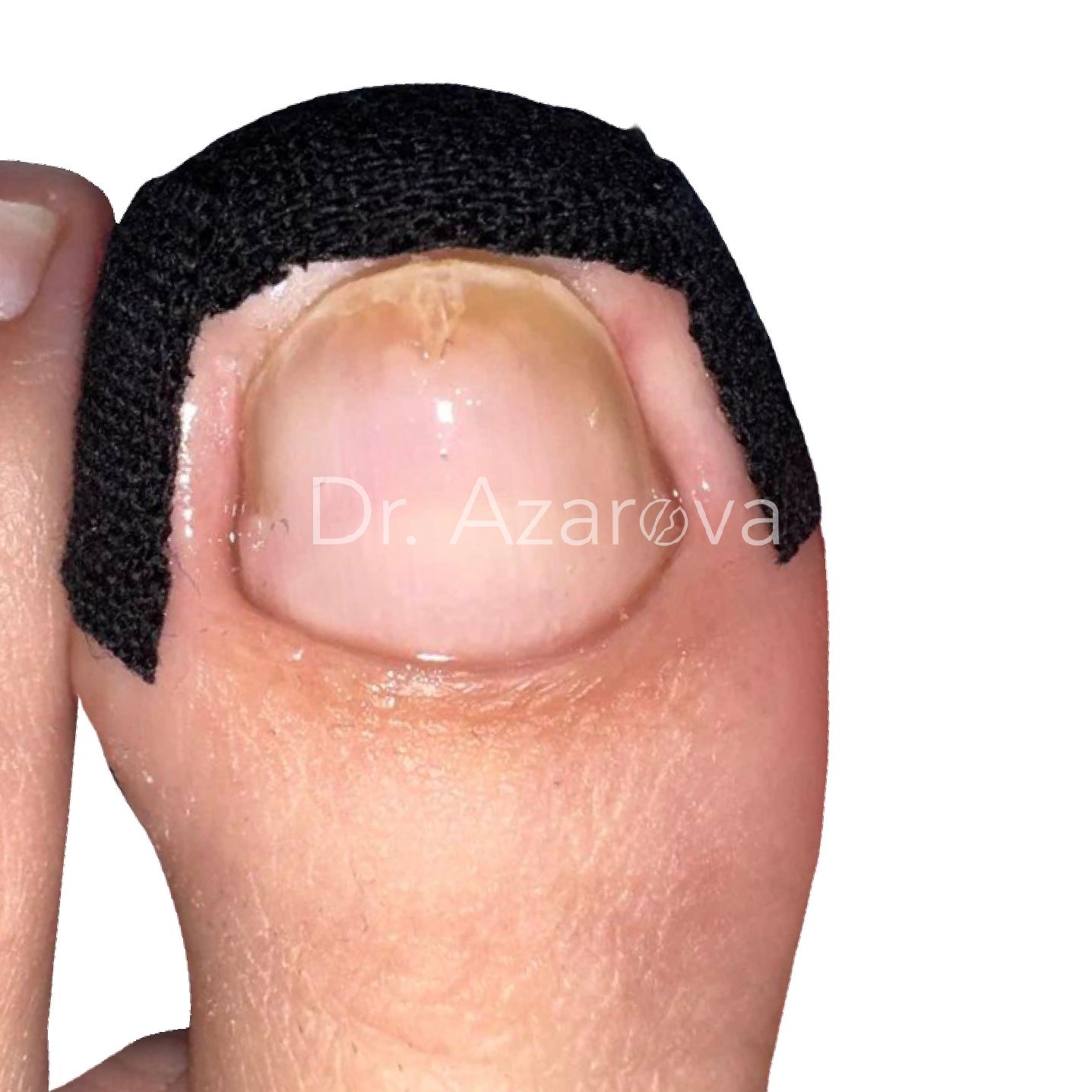
Пациентка 35 лет
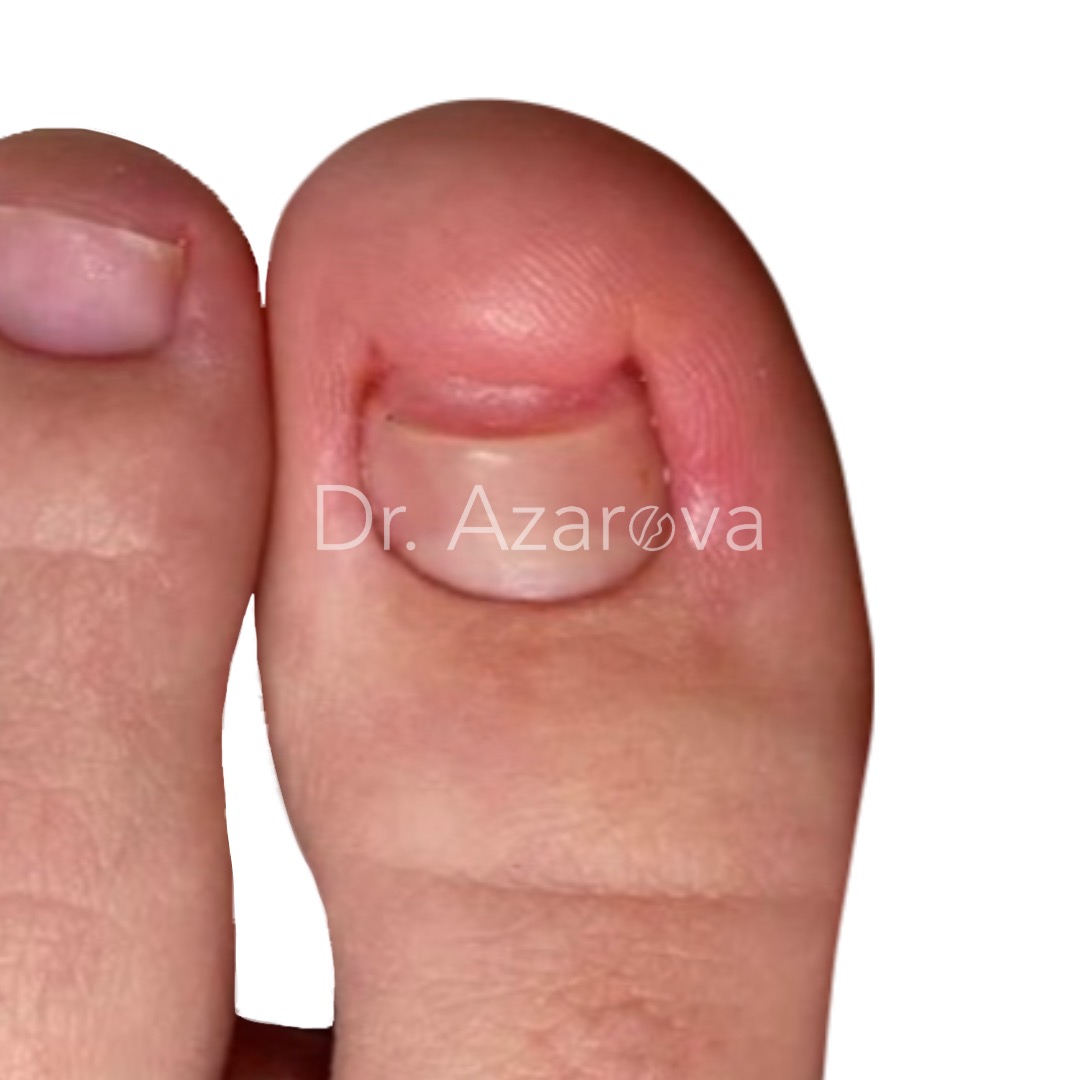
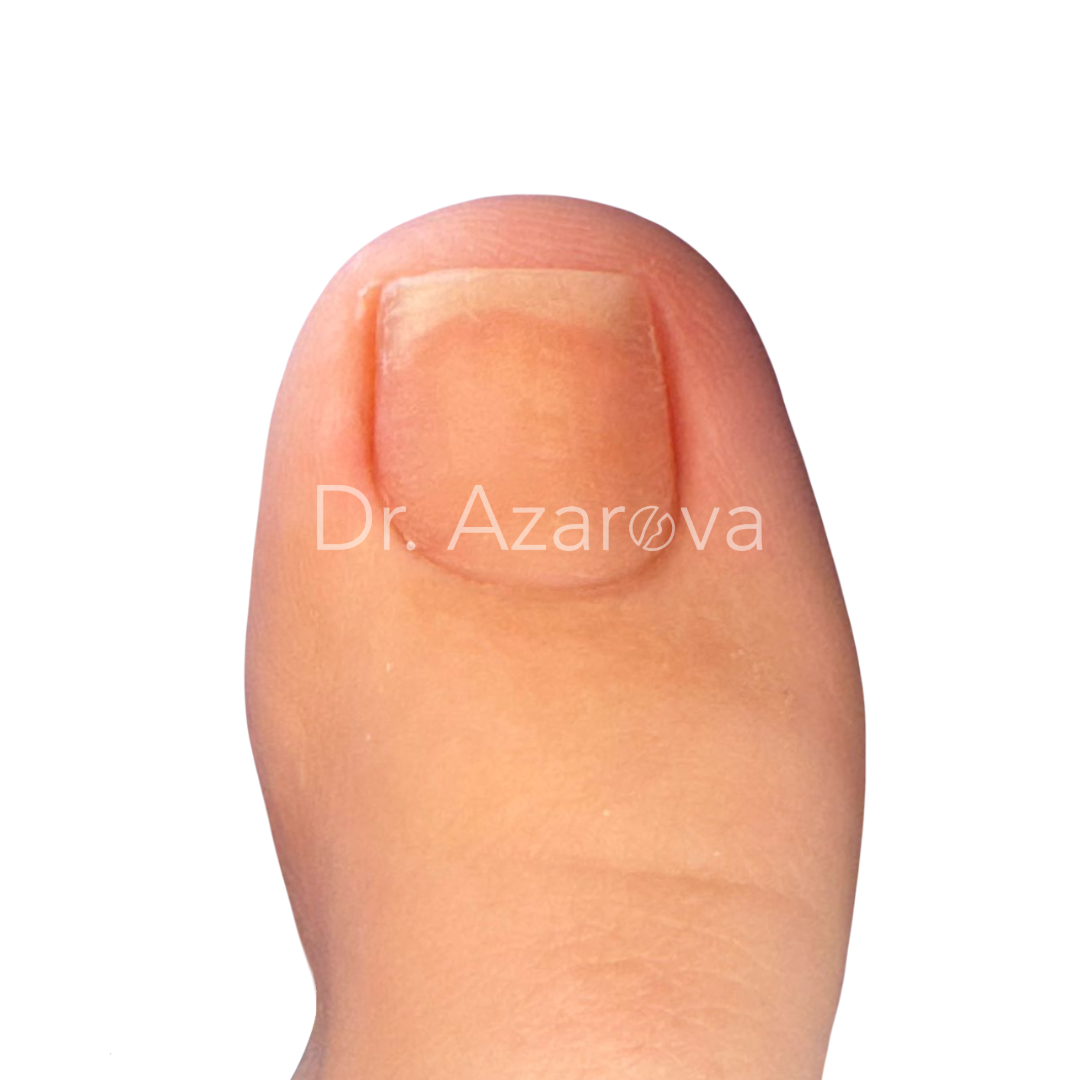
Пациентка 35 лет
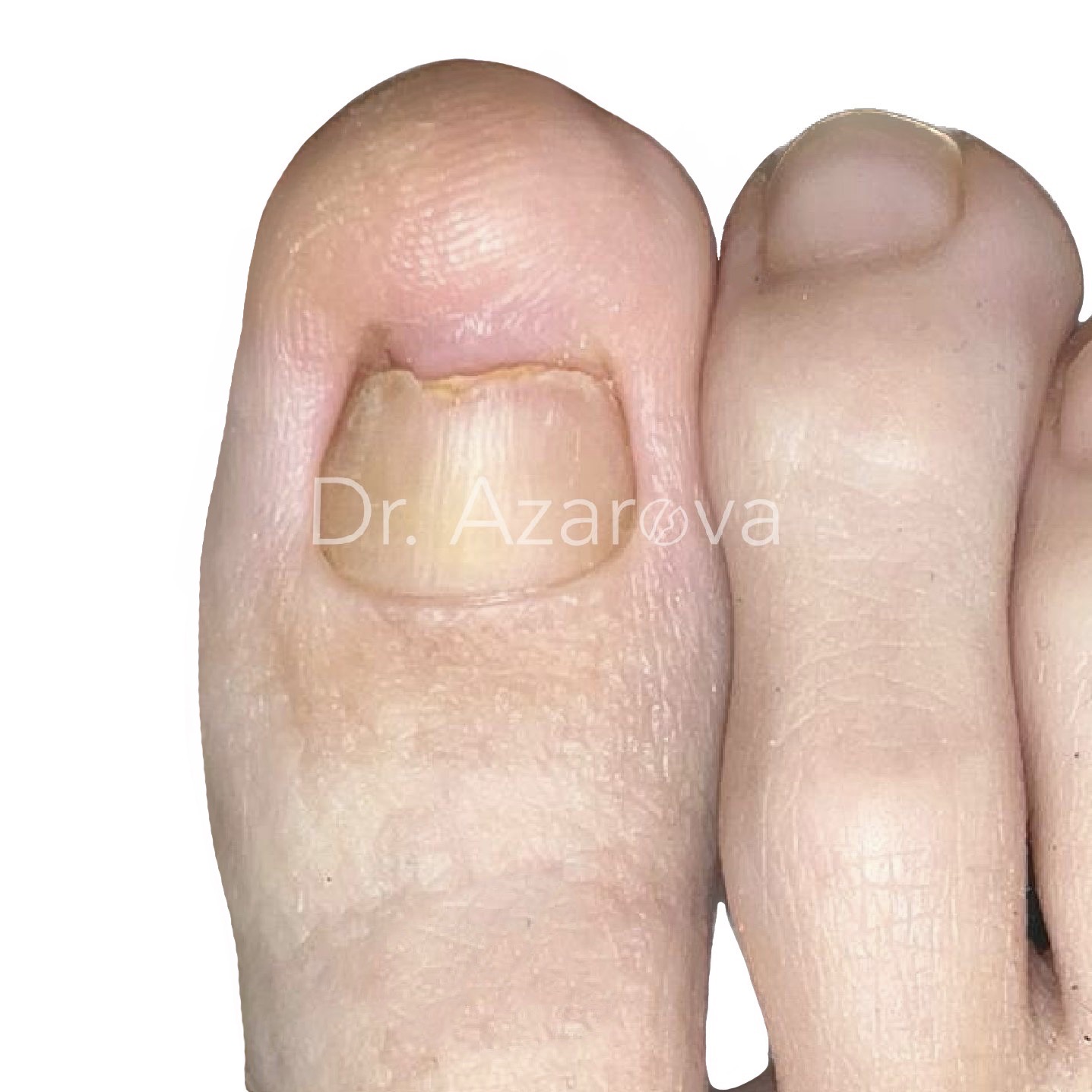
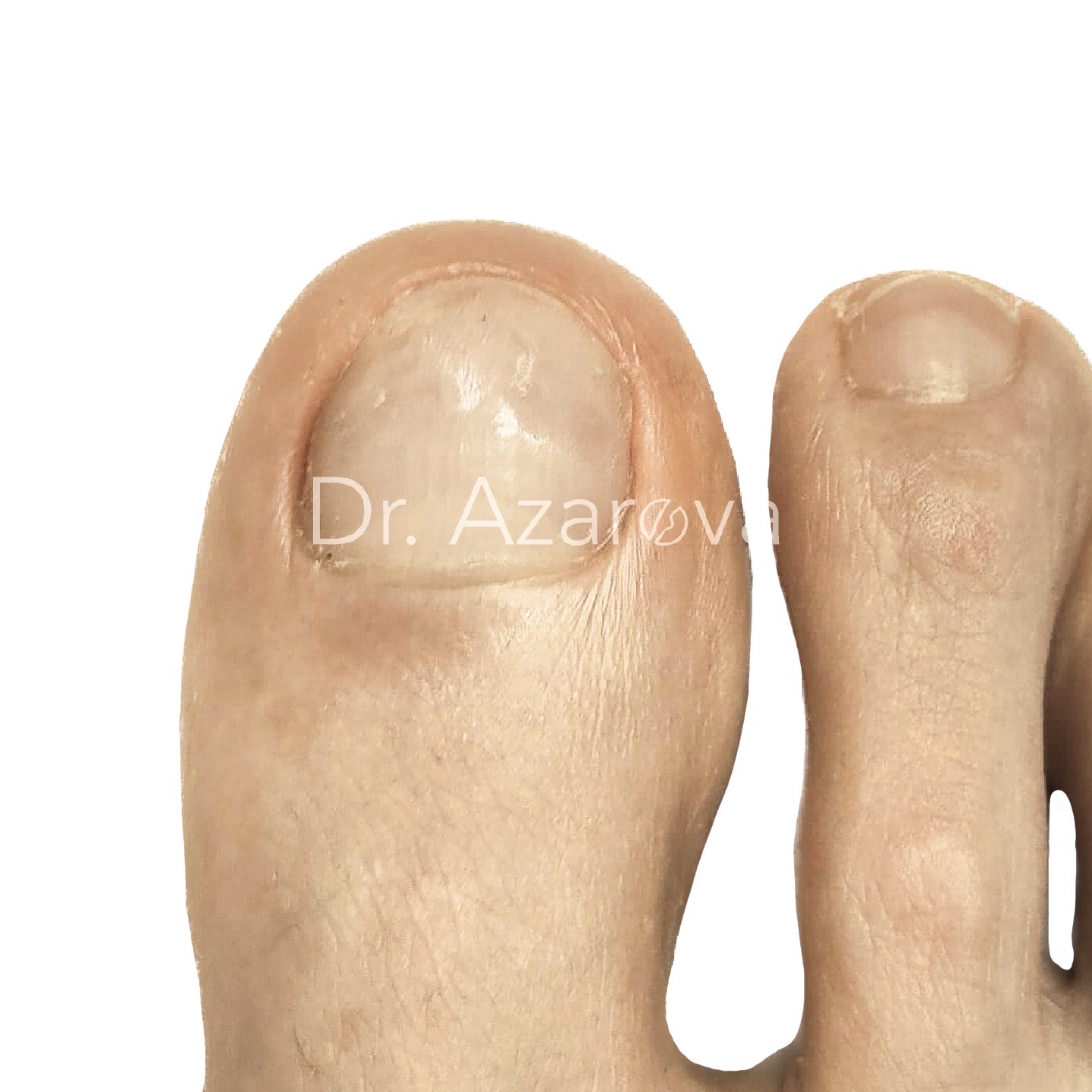
Пациентка 34 года
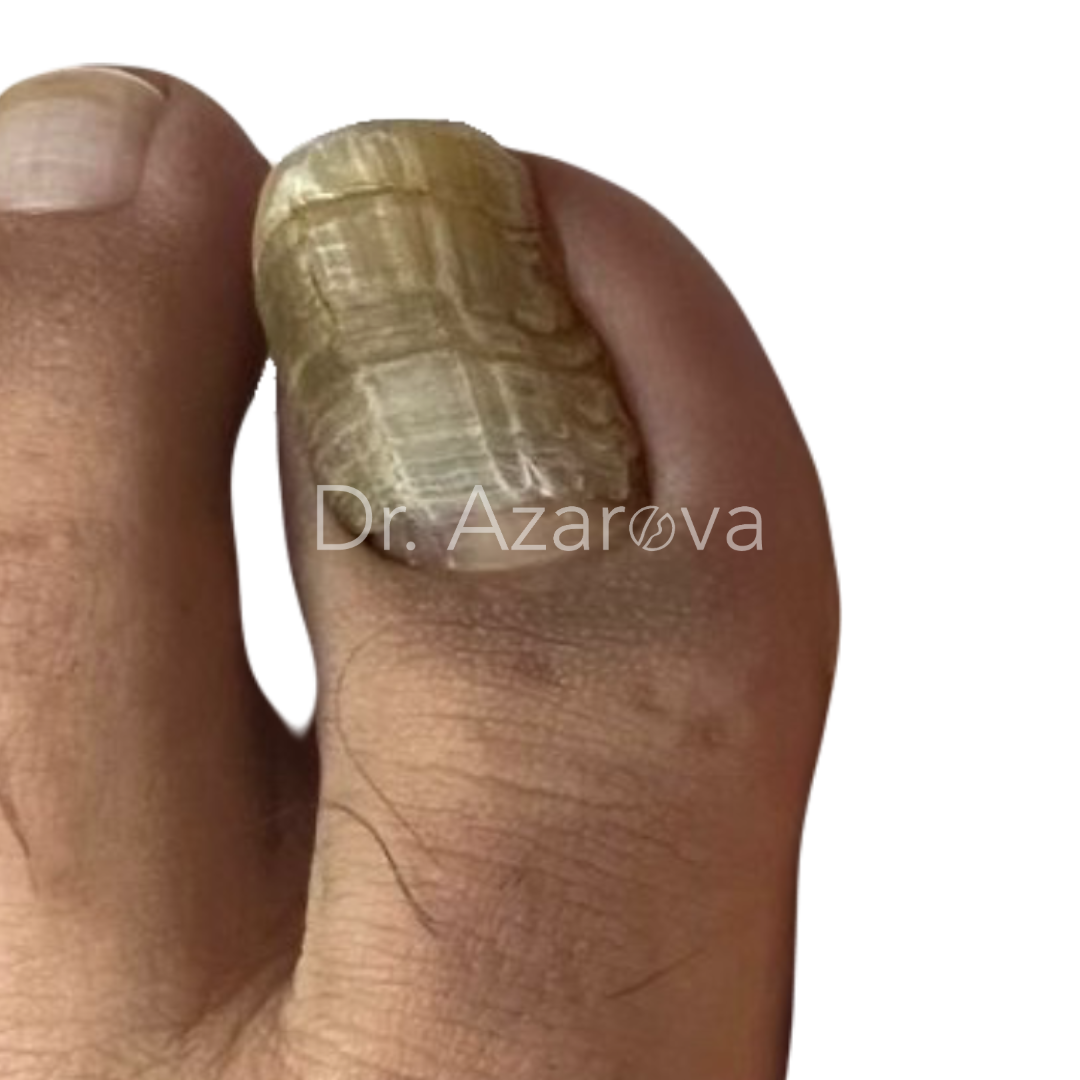
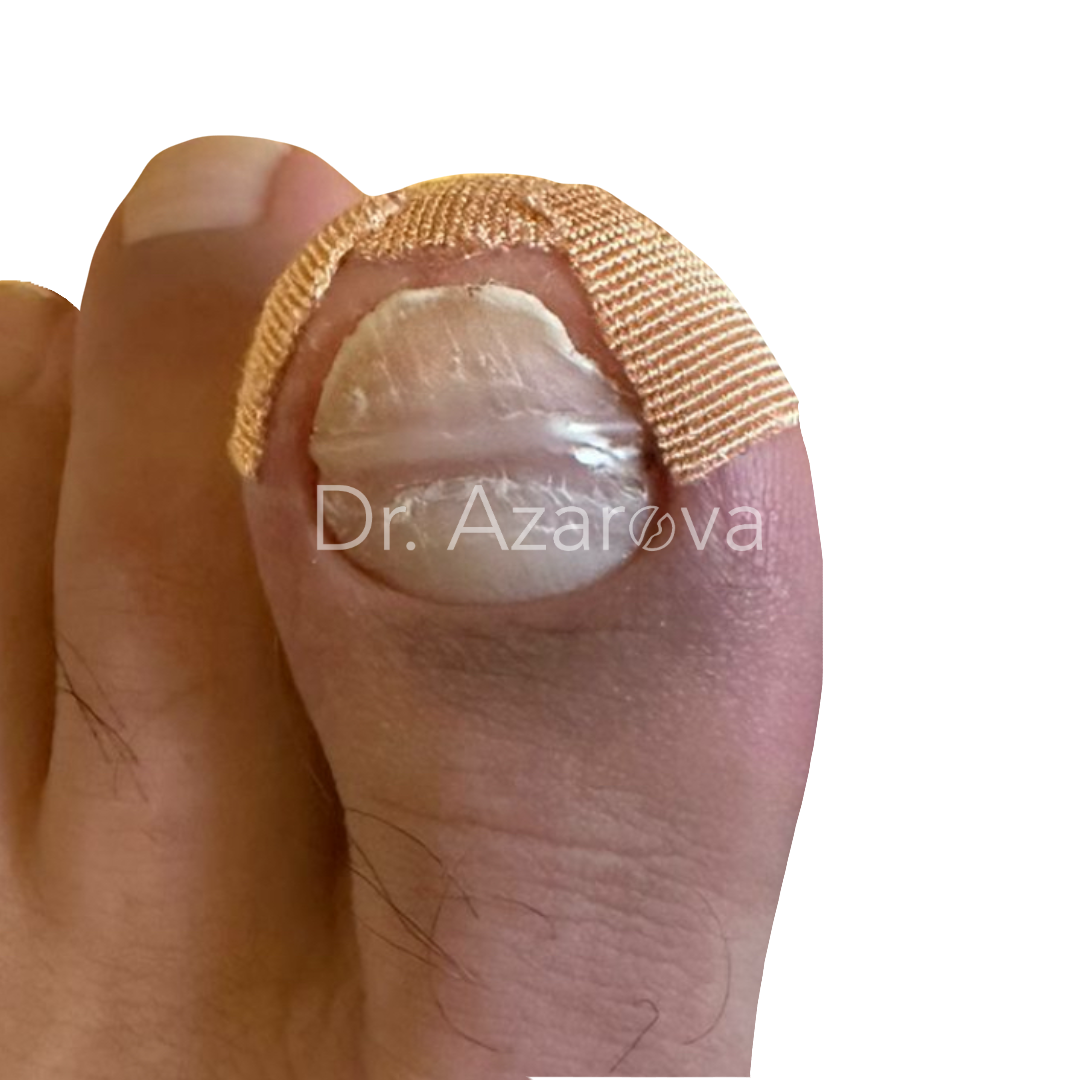
Пациент 32 года (случай не закончен)
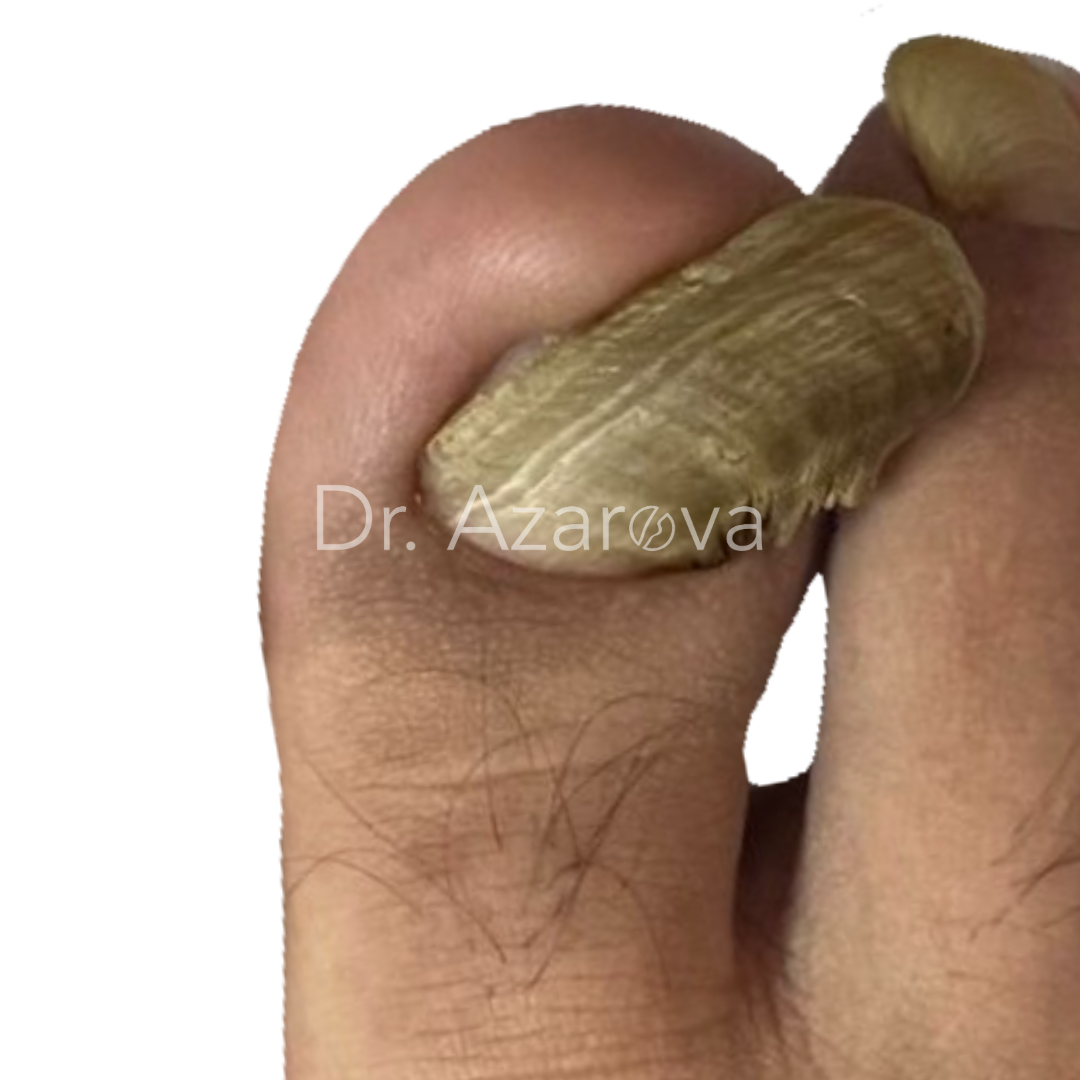
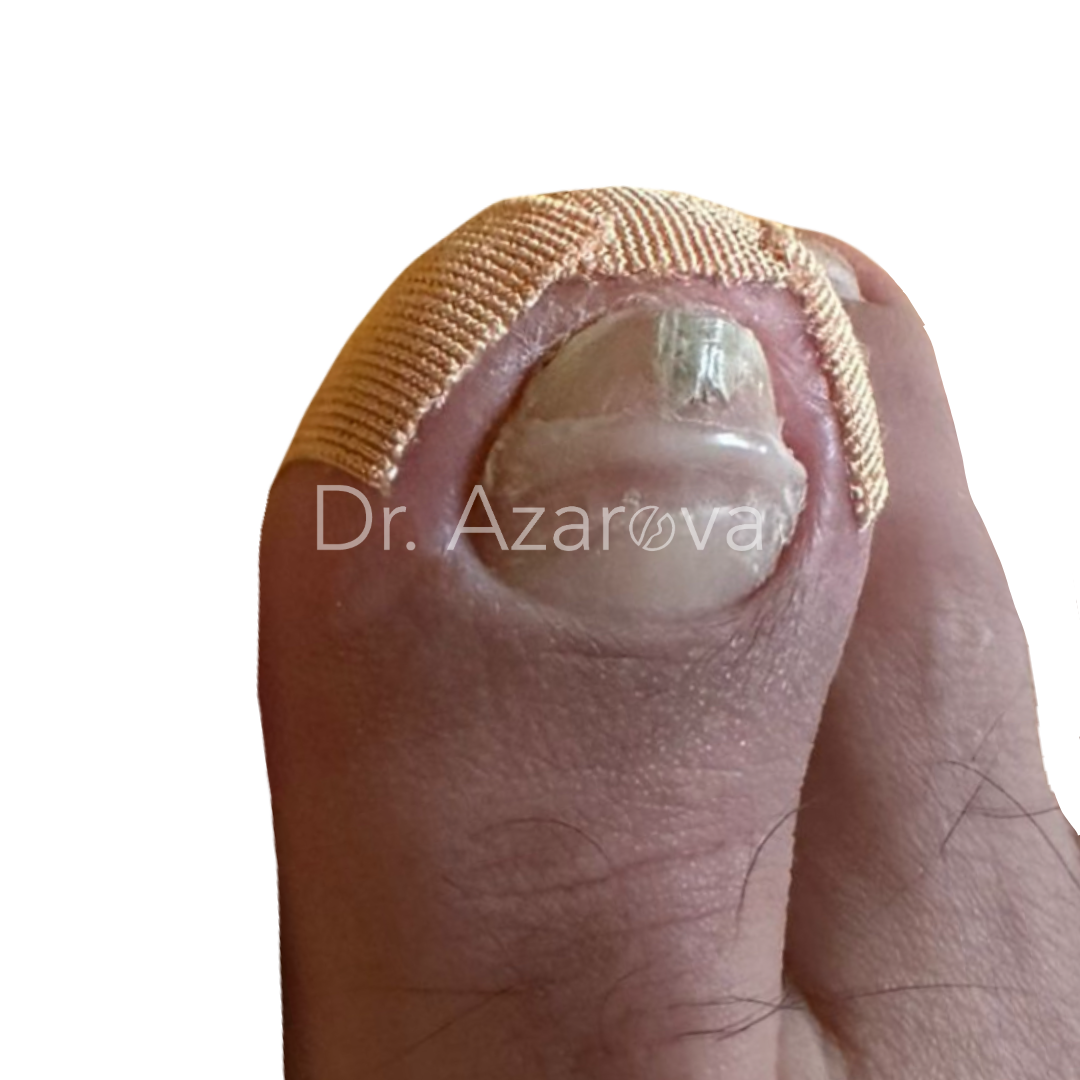
Пациент 32 года (случай не закончен)
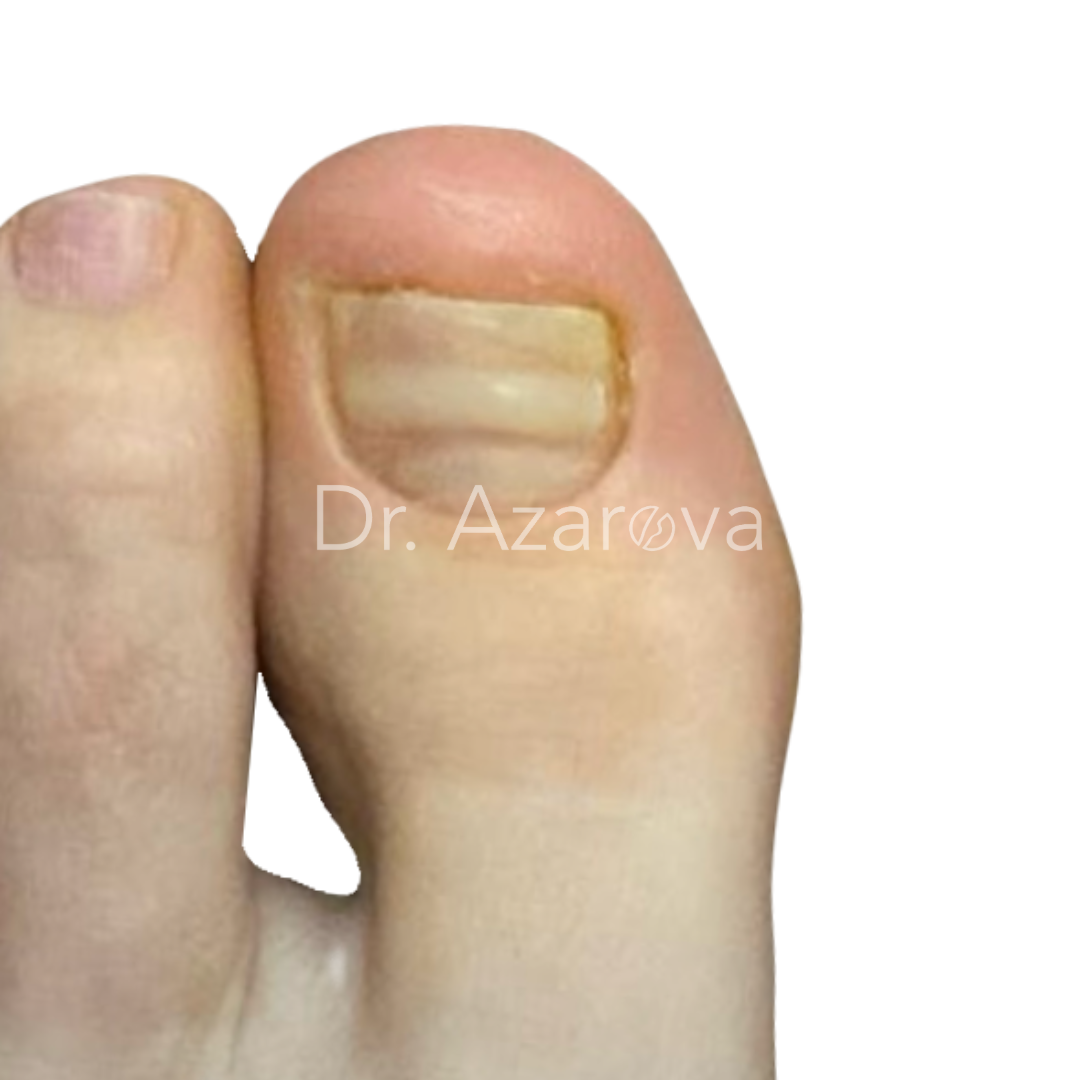
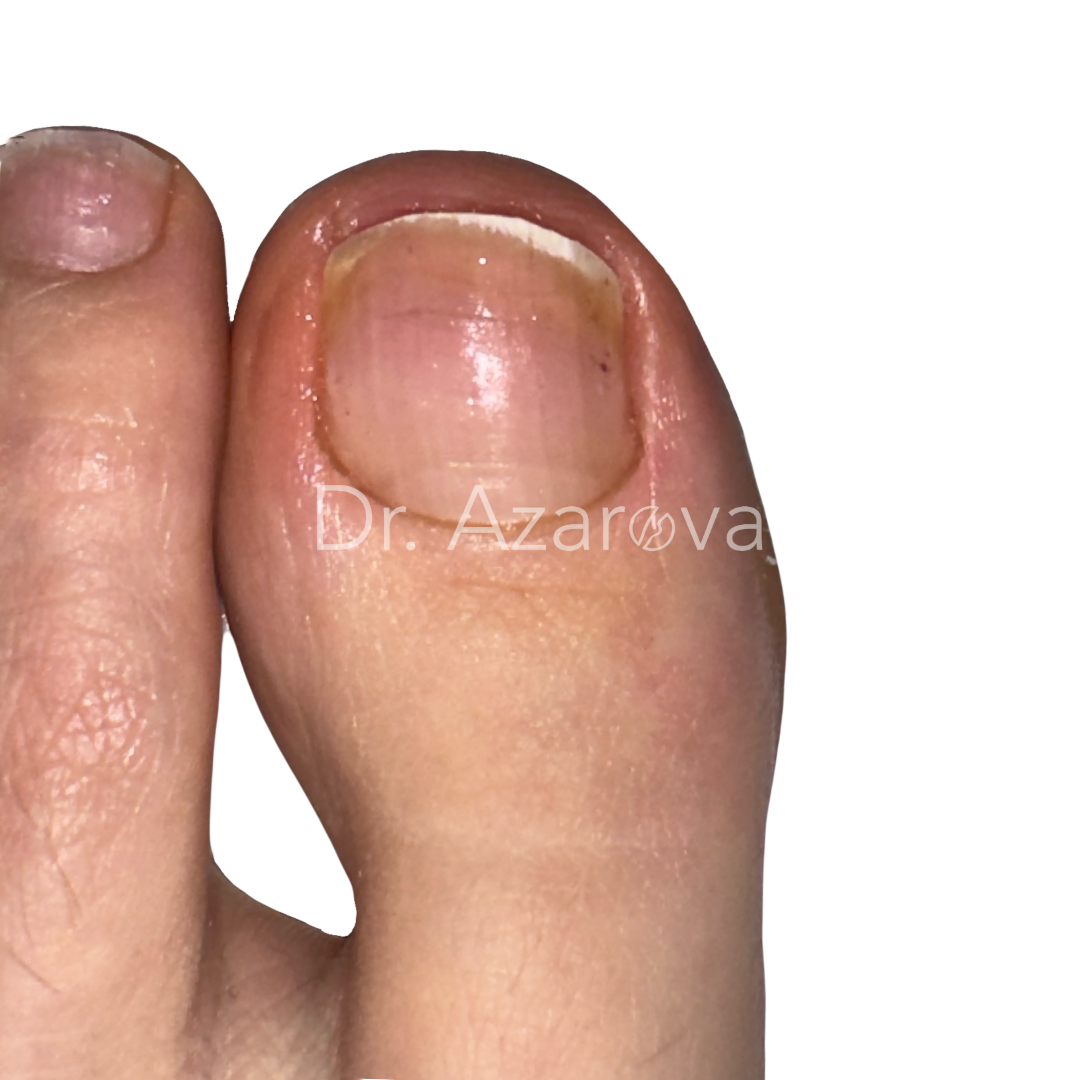
Пациентка 27 лет
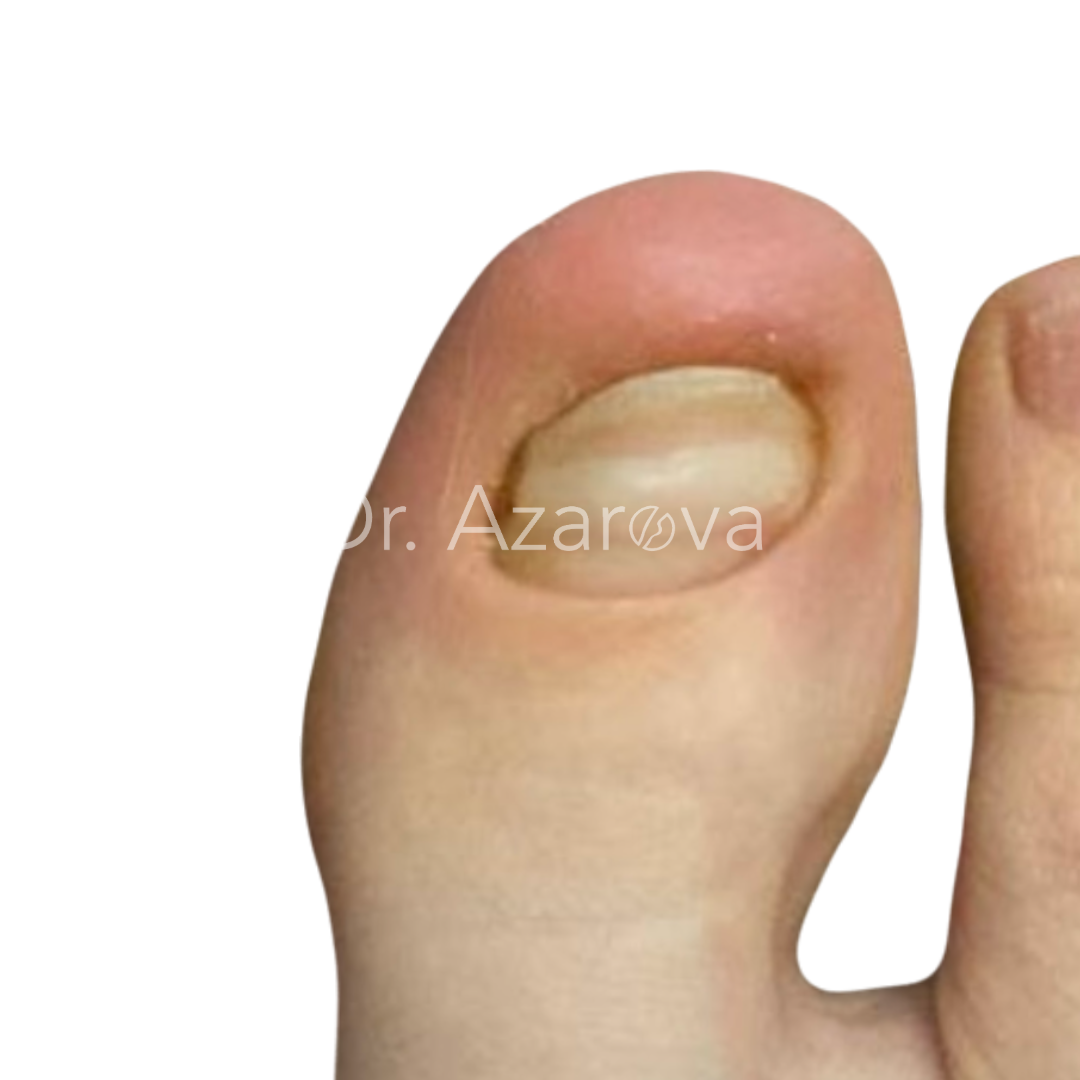
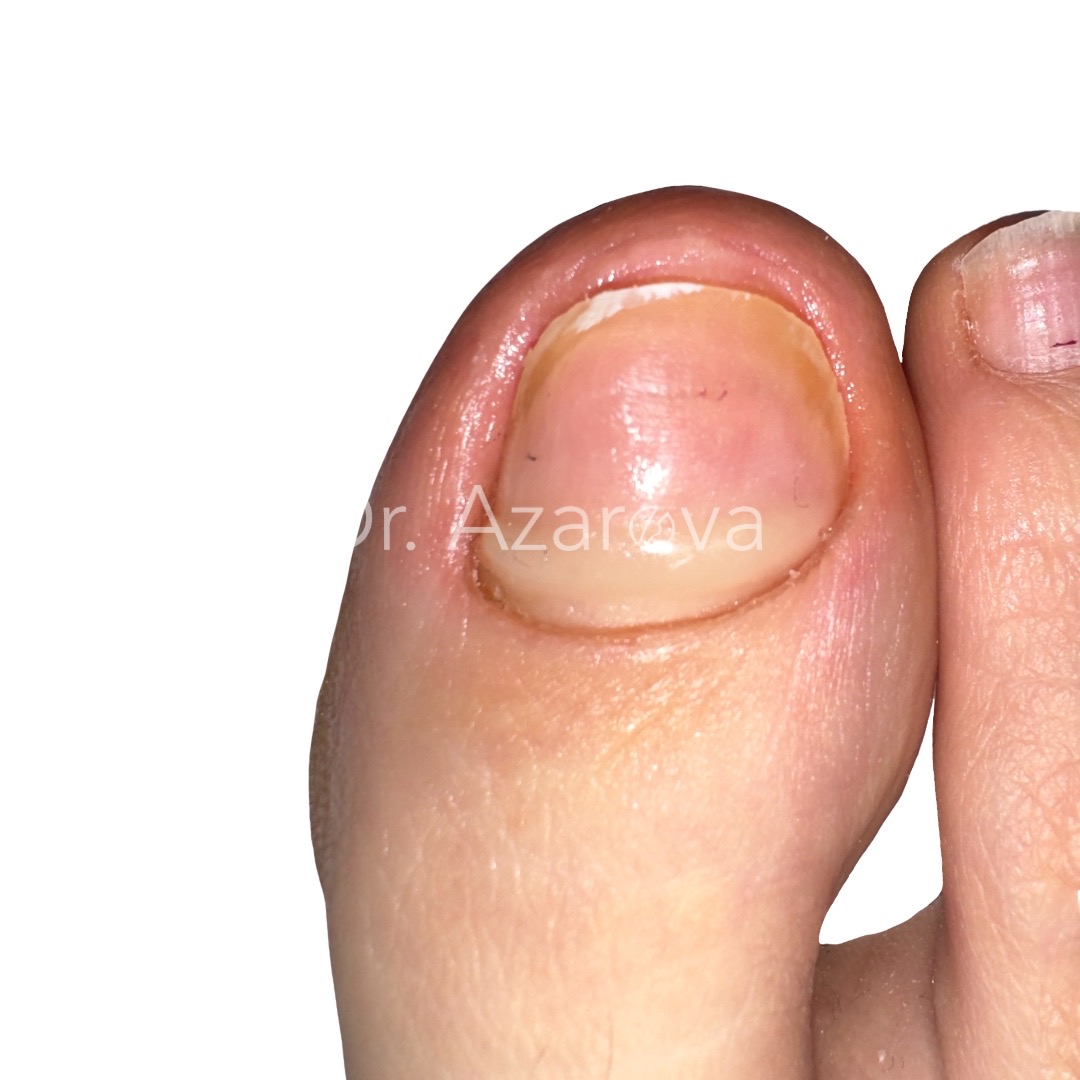
Пациентка 27 лет
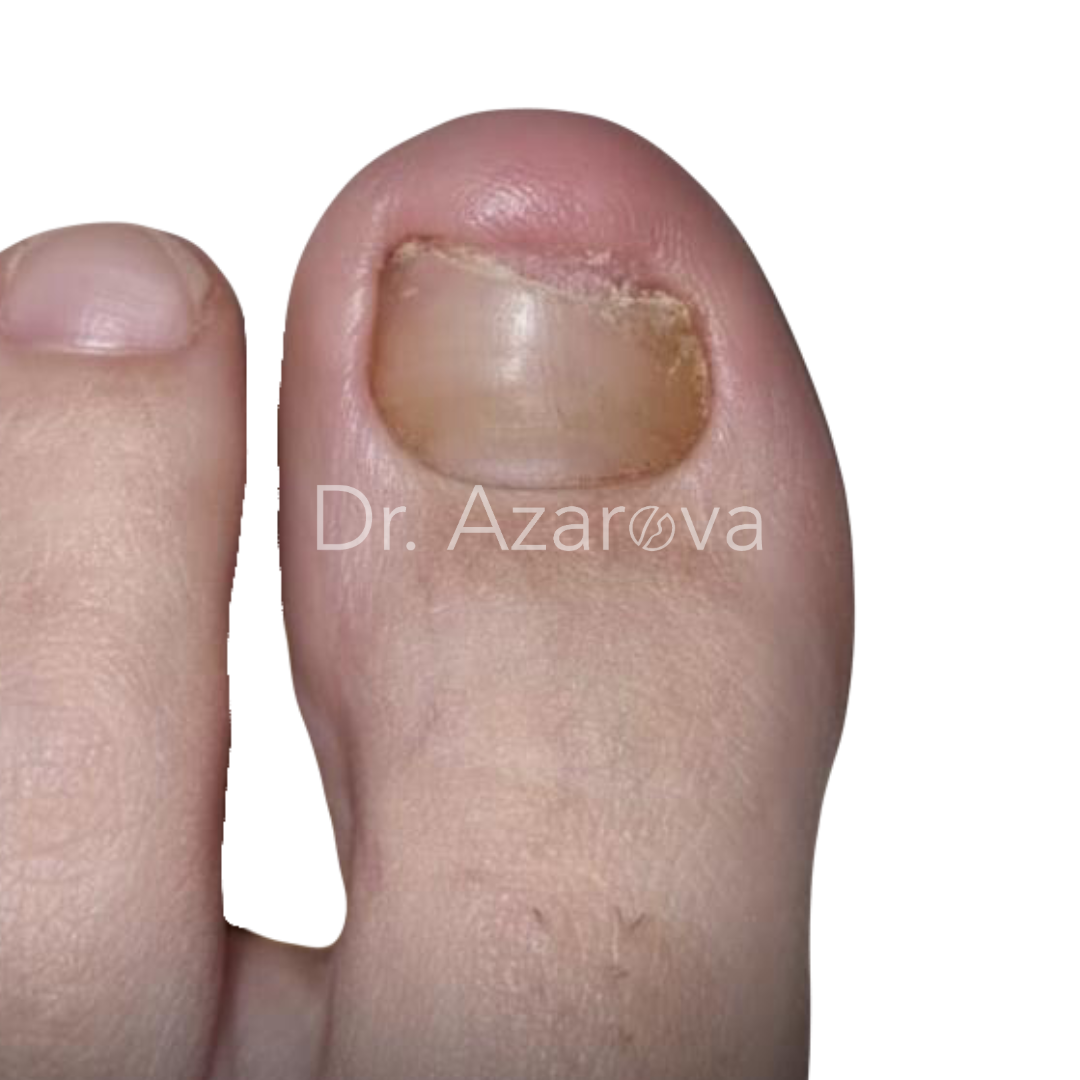
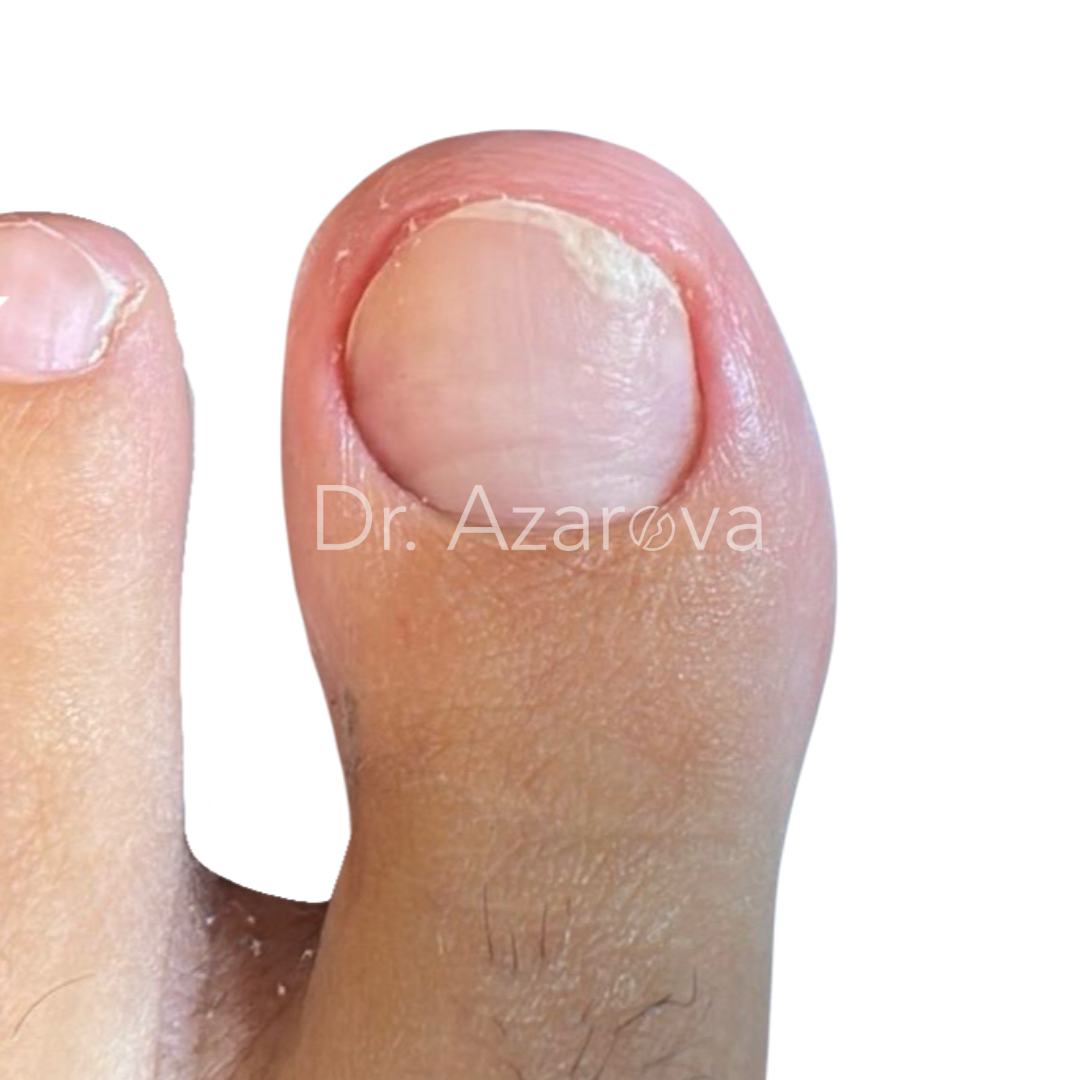
Пациентка 32 года
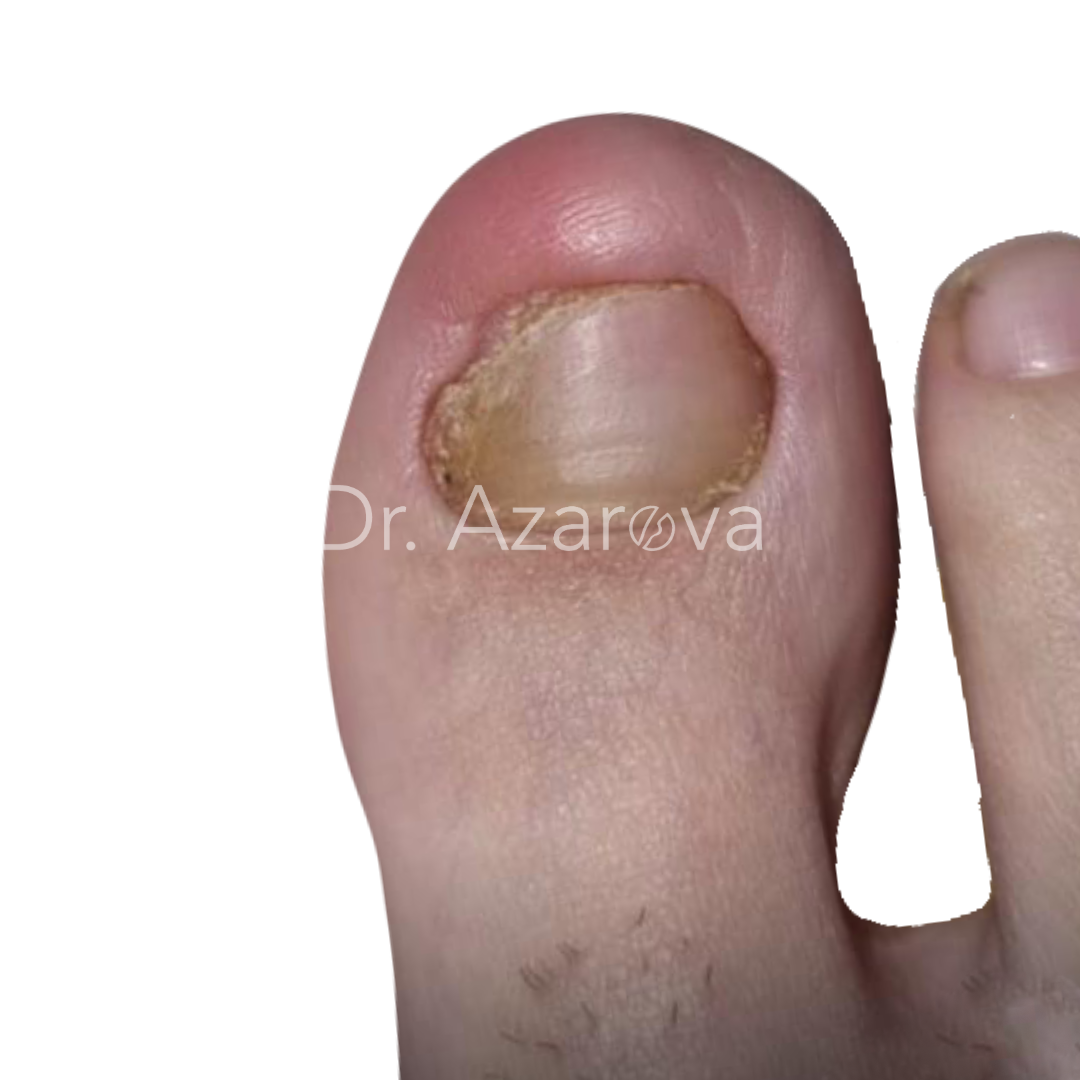
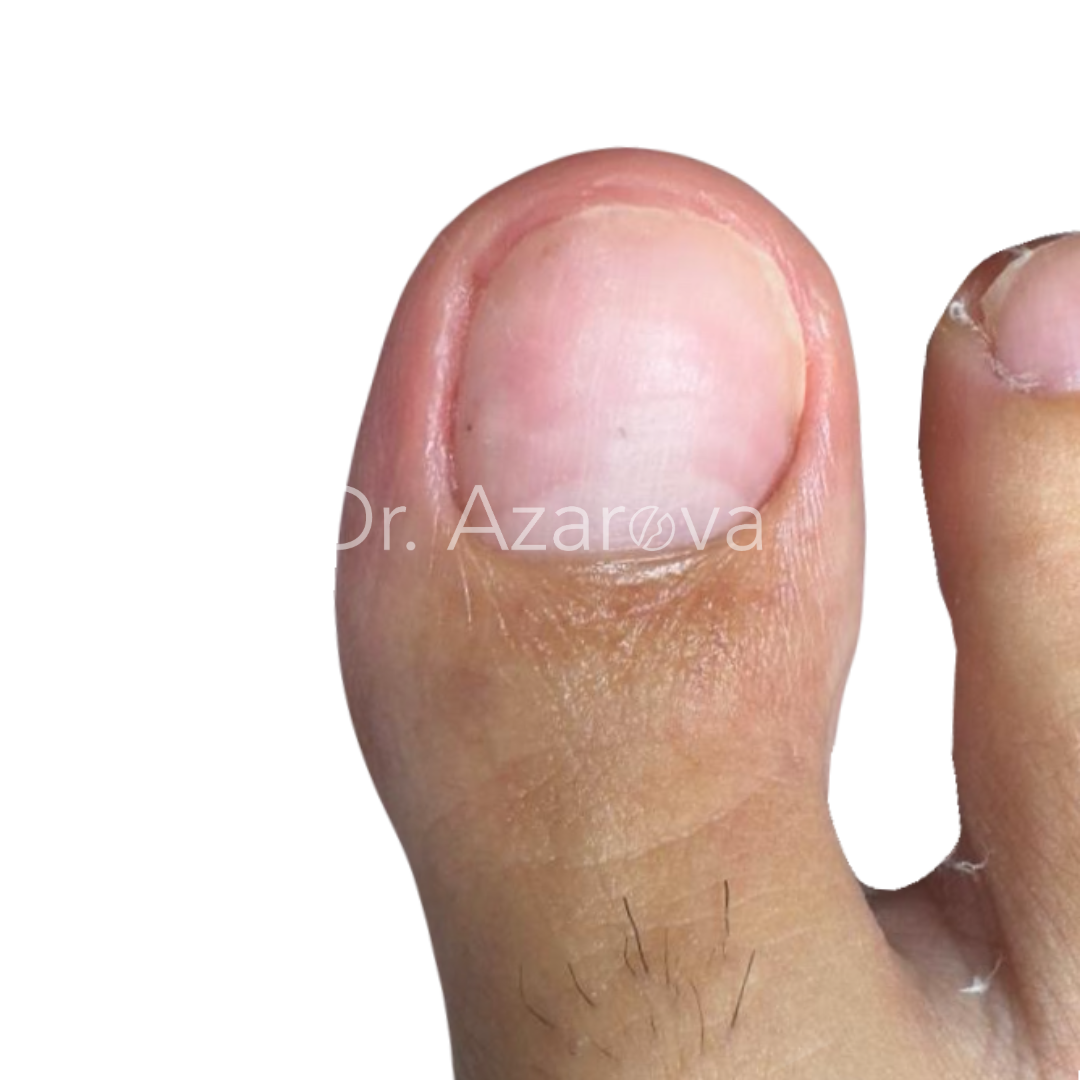
Пациентка 32 года
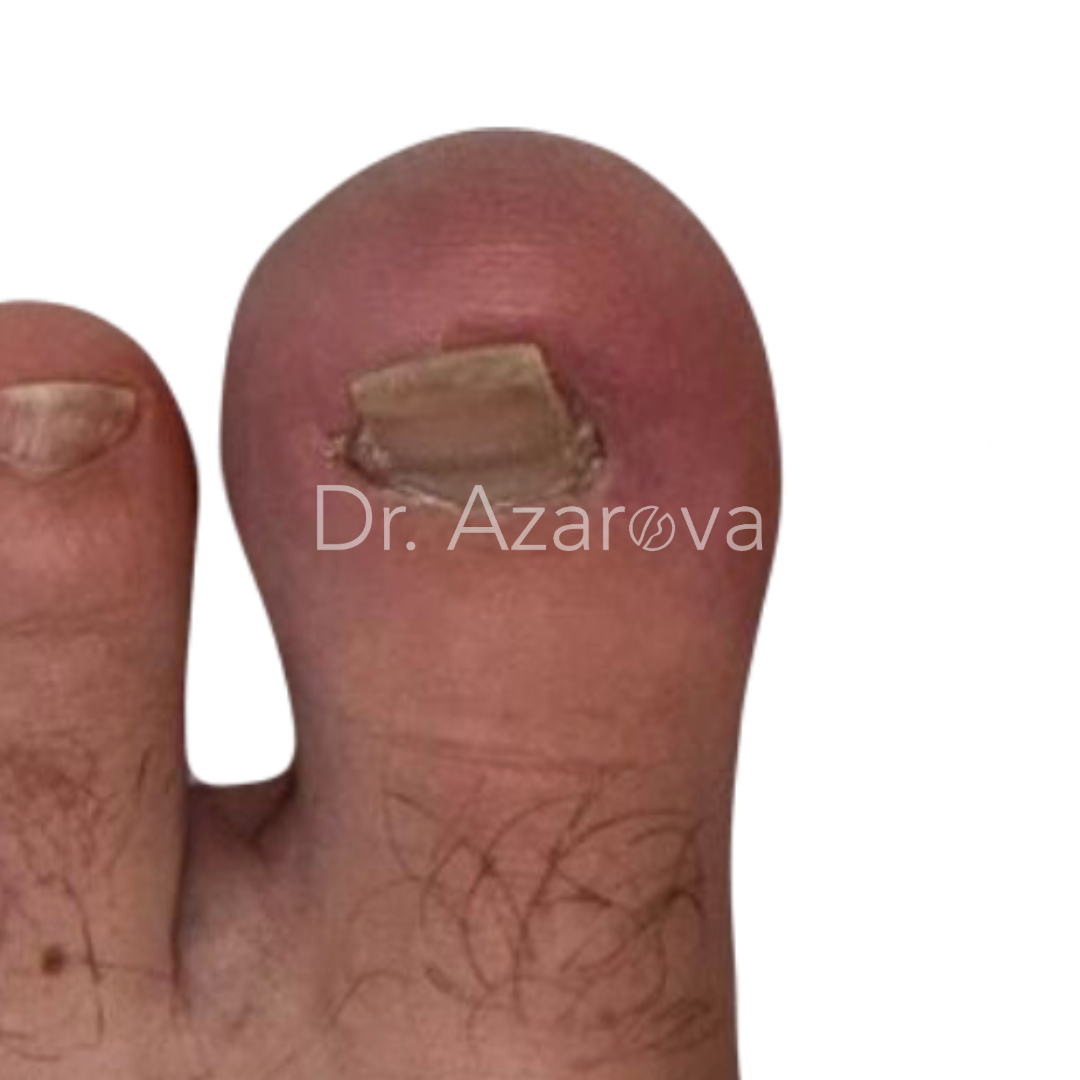
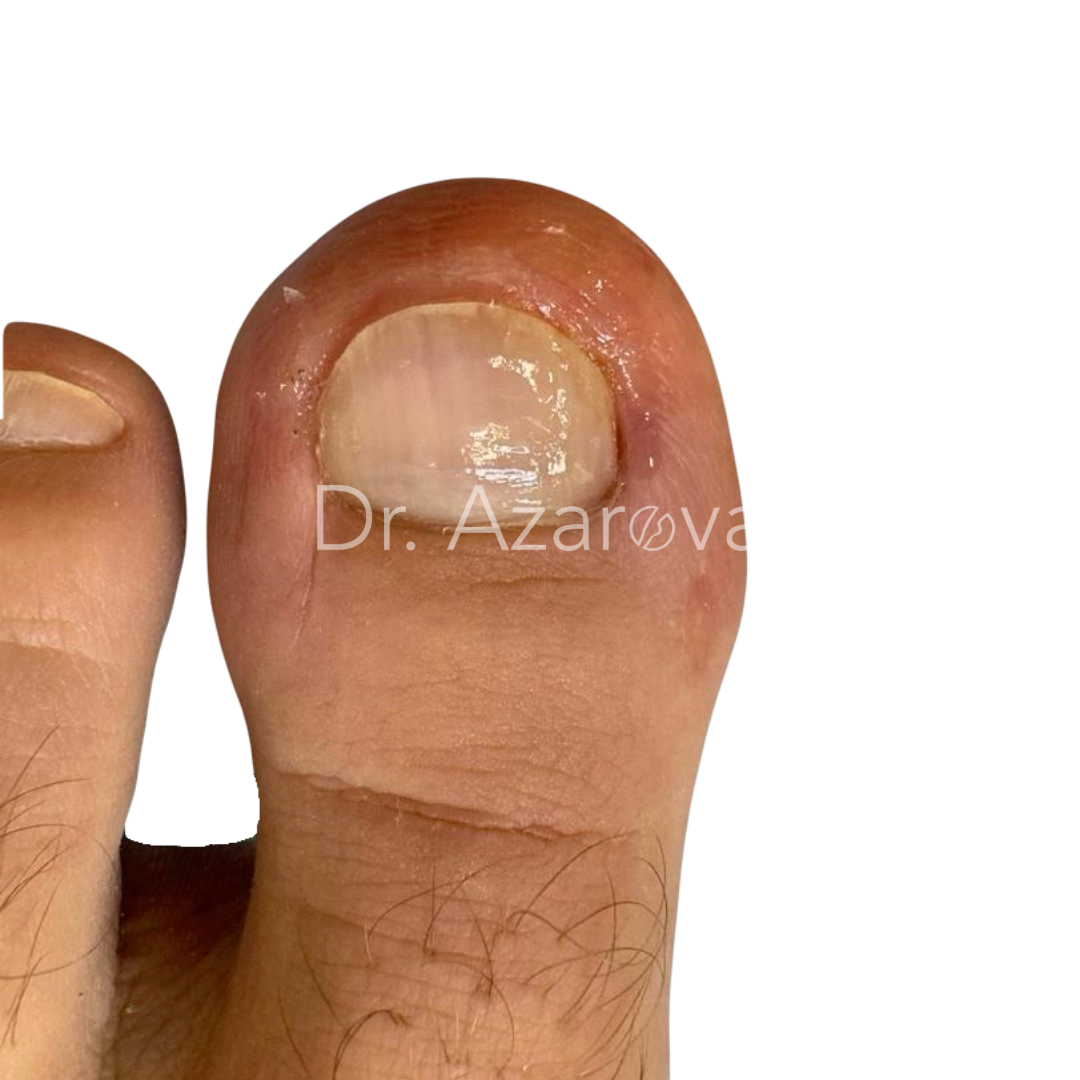
Пациент 29 лет
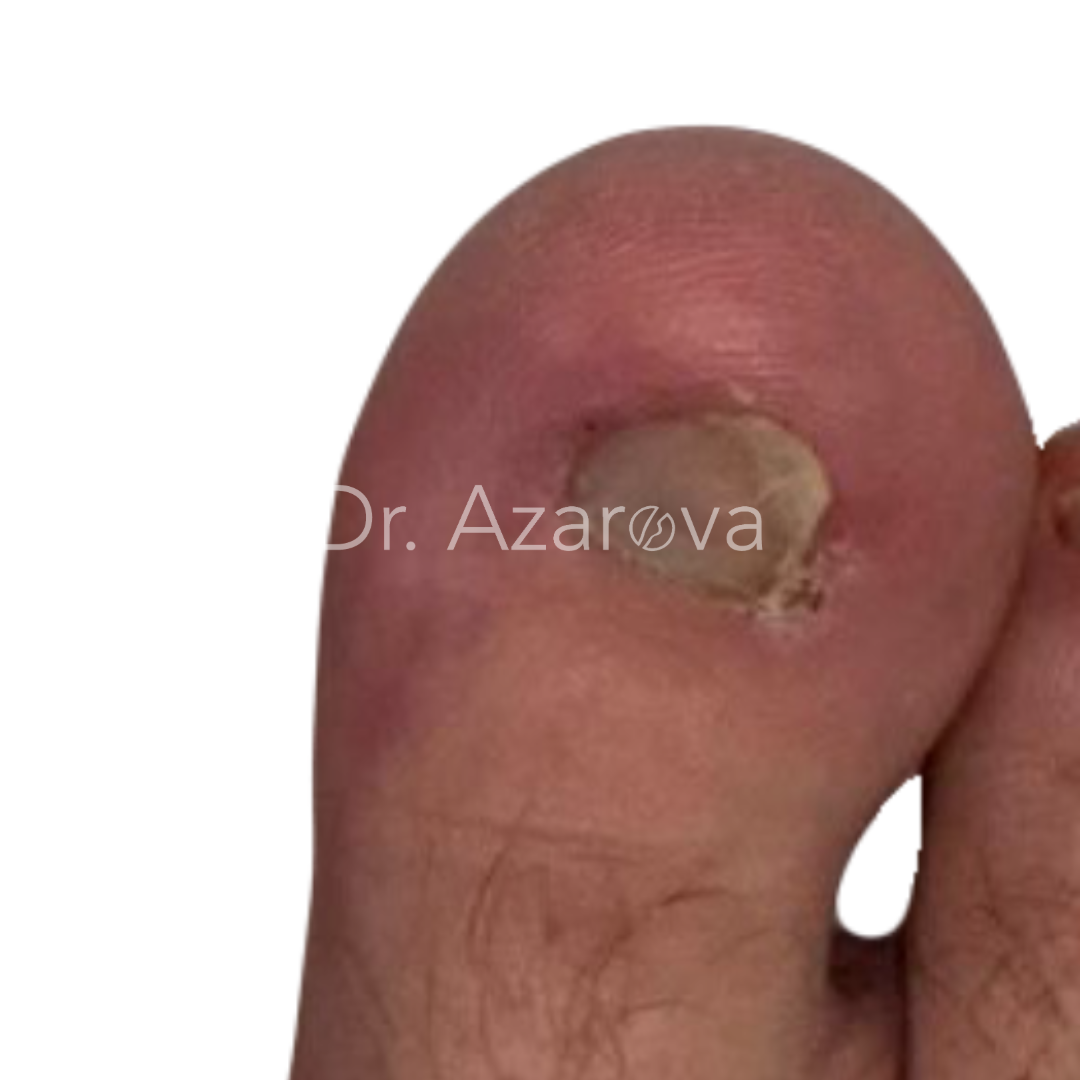
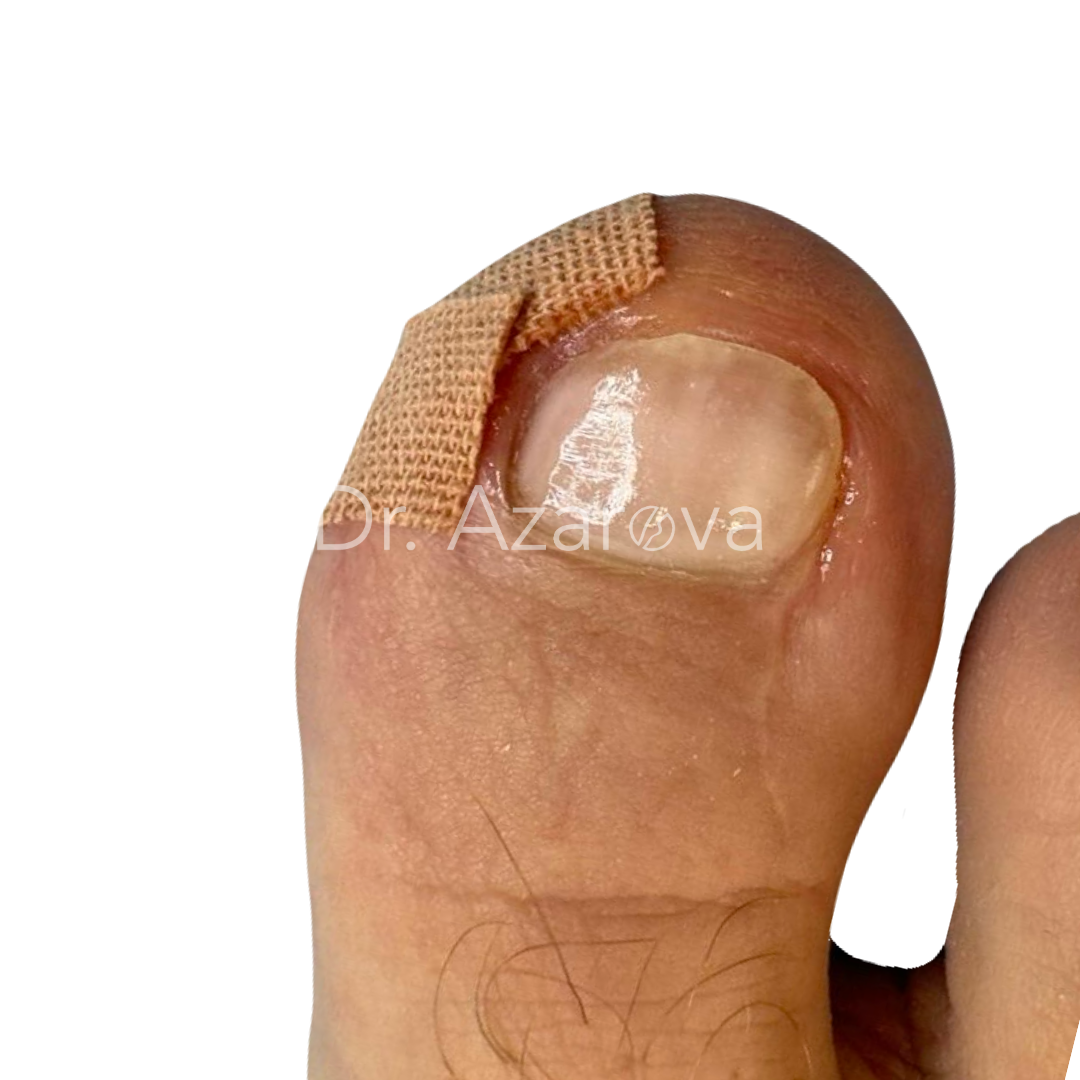
Пациент 29 лет

Автор статьи
Врач подолог (подиатр), хирург - подолог (подиатр), детский подолог (подиатр), подолог (подиатр) эстетист
Азарова Евгения Сергеевна
Доктор Азарова - многопрофильный специалист в области подологической (подиатрической) медицины и хирургии.
Руководитель направления подологии ОН клиник
Эксперт в области минимально-инвазивной хирургии стопы и реконструктивной эстетической хирургии ногтевого аппарата
Основатель и Президент Национальной Подологической Медицинской Ассоциации
Международный член Американской Подиатрической Медицинской Ассоциации
Разработчик Клинических рекомендаций по лечению вросшего ногтя
Эксперт независимой оценки квалификации в здравоохранении
Стоимость удаления подногтевого экзостоза
Удаление подногтевого экзостоза
от 72 000 рублей
Пластика дистального околоногтевого валика
от 50 000 рублей
Удаление экзостоза с пластикой околоногтевого валика в один этап
от 110 000 рублей
Местная проводниковая анестезия
от 2 500 рублей
Тотальная внутривенная анестезия
от 5 800 рублей
Пребывание в стационаре
от 3 500 рублей
Возможности лечения в ОН-КЛИНИК
Высокотехнологичная операционная
Интероперационный рентген - контроль
Инновационное оборудование
Специализированный инструментарий
Возможность миниинвазивной хирургии
Комфортабельный стационар
Уникальное направление Ногтевой Хирургии
Уникальное направление Миниинвазивной Хирургии стопы
Полное предоперационное обследование
"One day surgery" хирургия в рамках 1 дня
Пролонгированная местная анестезия и качественная седация
Послеоперационное сопровождение
Отделение лучевой диагностики (УЗИ, рентген, МРТ, КТ);
Широкий спектр лабораторных анализов;
42 медицинских направления
Возможность оформить больничный лист
Различные способы оплаты и лечение в рассрочку;
Возможность получить налоговый вычет
4 клиники в Центре Москвы
Удаление подногтевого экзостоза в Москве
Вы можете записаться на операцию или задать интересующий вас вопрос, заполнив форму ниже.
Вопросы пользователей
Является ли экзостоз онкологией?
Подногтевой экзостоз относится к доброкачественным новообразованиям. Согласно последним данным, при гистологическом исследовании в "шапочке" экзостоза обнаружены клетки обладающие метаплазией.
Какой рентген нужен для консультации?
Необходим рентген 1 пальца в прямой и боковой проекции. Рентген всей стопы целиком может не подойти из-за разницы в проекциях и возможном наложении пальцев.
Что делать, если на рентгене не виден экзостоз, но передний околоногтевой валик увеличен?
Такое может быть, в начальной стадии незрелый подногтевой экзостоз представлен преимущественно хрящевой тканью, которая невидима при рентгенографии, в таких случаях может быть рекомендовано другое обследование (УЗИ, МРТ), однако не стоит забывать, что существуют заболевания "имитирующие" экзостоз.
Когда возможно делать операцию миниинвазивным способом при экзостоз?
Исключительно в начальной стадии заболевания, когда нет гипертрофии околоногтевого валика возможно миниинвазивное удаление экзостоза. Это сопровождается меньшей хирургической агрессией и более быстрым восстановлением.
Когда оптимально делать операцию по удалению подногтевого экзостоза?
Сразу после установления диагноза и проведения дифференциальной диагностики так как новообразование будет только увеличиваться в объеме. Сезон не имеет значение.
Что будет, если не делать операцию?
Подногтевой экзостоз является прогрессирующим заболеванием, рост его не прекращается и со временем приводит к необратимым изменениям ногтевой пластины.
Может ли ноготь не восстановиться после операции?
Запущенные стадии заболевания, длительно существующий патологический процесс, длительное необоснованное механическое (чистки) или ортониксическое лечение (скобы), наличие инфекции или серьезные аутоимунные болезни, нарушение послеоперационного периода могут негативно сказываться на восстановлении ногтевой пластины после операции и результате вмешательства, однако даже в этих случаях можно значительно улучшить внешний вид ногтевой пластины.
Когда можно делать гель лак после операции?
Покрытие ногтей гель лаком сопряжено с воздействием химических, физических и механических раздражителей. Поэтому мы советуем прекратить его использование, а отдать предпочтение "веганским" или лечебным покрытиям".
Когда можно будет заниматься спортом?
Занятия спортом возможны через 3 месяца. Избегать нагрузки на пальцы стоп следует до отрастания нормальной ногтевой пластины.
Когда можно будет носить каблуки?
При ношении каблуков высотой более 4-5 см происходит перераспределение веса тела на передний отдел стопы, включая зону пальцев, что в целом, неблагоприятно для стопы и может привести к ее деформации в будущем. Поэтому ношение каблуков рекомендуется на случай знаковых мероприятий, при этом следует отдать предпочтение обуви на танкетке с широким или открытым носом. В случае оперативного лечения подногтевого экзостоза ношение каблуков и неудобной обуви следует избегать как можно дольше (не менее 12 месяцев после операции) во избежание травмы ногтевой фаланги пальца и до отрастания нормальной ногтевой пластины.
Можно ли водить машину после операции?
До снятия швов 2-3 недели следует избегать нагрузки на стопы и пальцы стоп
Оперативные вмешательства в Москве проходят по адресу:
г.Москва ул. Воронцовская 13/14, стр. 9
ООО «Он Клиник люкс»
Номер лицензии: ЛО-77-01-010831 от 27.08.15
Приём подолога в Москве проходит по адресу:
г. Москва, Зубовский б-р 35, стр. 1
Все услуги имеют противопоказания, необходима консультация специалиста.
Цены, указанные на сайте, несут исключительно ознакомительный характер.
Не является публичной офертой.
© Копирование и использование материалов сайта любым способом строго запрещено. Все права защищены.
Сайт находится на стадии оформления*












